【AJH】慢性粒单核细胞白血病的诊断、风险分层和治疗(2024更新)
2024-03-16 聊聊血液 聊聊血液 发表于上海
近日《American Journal of Hematology》发表综述,阐述了慢性粒单核细胞白血病的诊断、风险分层和治疗,现整理主要内容供参考。
慢性粒单核细胞白血病
慢性粒单核细胞白血病 (CMML) 是一种克隆性造血干细胞疾病,具有骨髓增生异常综合征和骨髓增殖性肿瘤的重叠特征,以显著的单核细胞增多和转化为急性髓系白血病的固有风险为特征(3-5年内为15%-20%)。近日《American Journal of Hematology》发表综述,阐述了慢性粒单核细胞白血病的诊断、风险分层和治疗,现整理主要内容供参考。

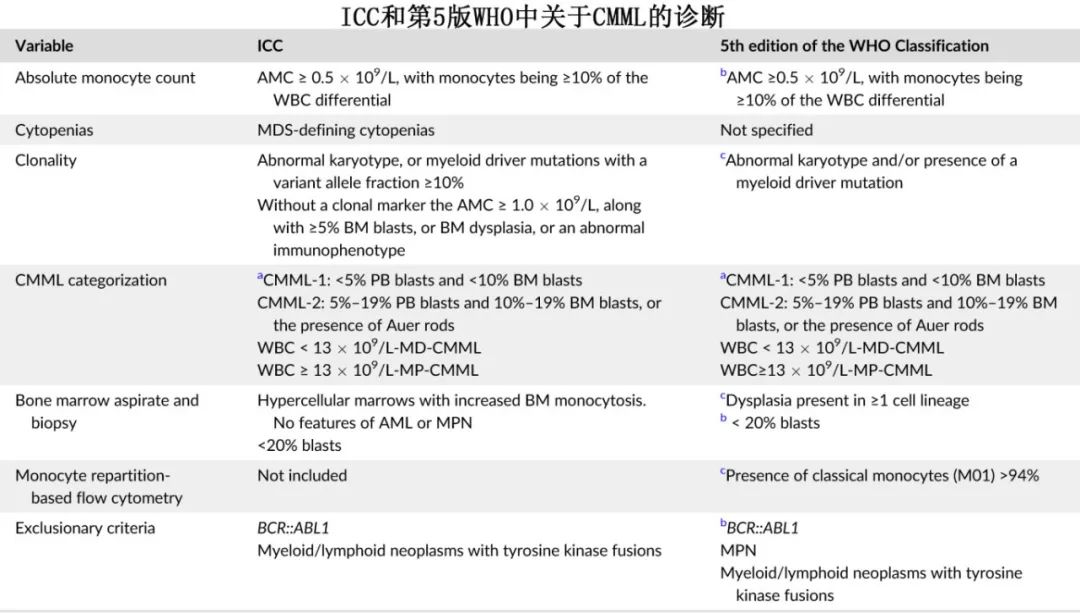
下表为2022年的 ICC 与第5版 WHO中关于 CMML 的详细信息和差异。
诊断
新修订的诊断标准包括:外周血 (PB) 单核细胞增多(≥0.5×109/L且白细胞计数中单核细胞≥10%)持续>3个月、一致的骨髓 (BM) 形态、BM或 PB 原始细胞(包括前单核细胞)<20%以及克隆性的细胞遗传学或分子学证据。
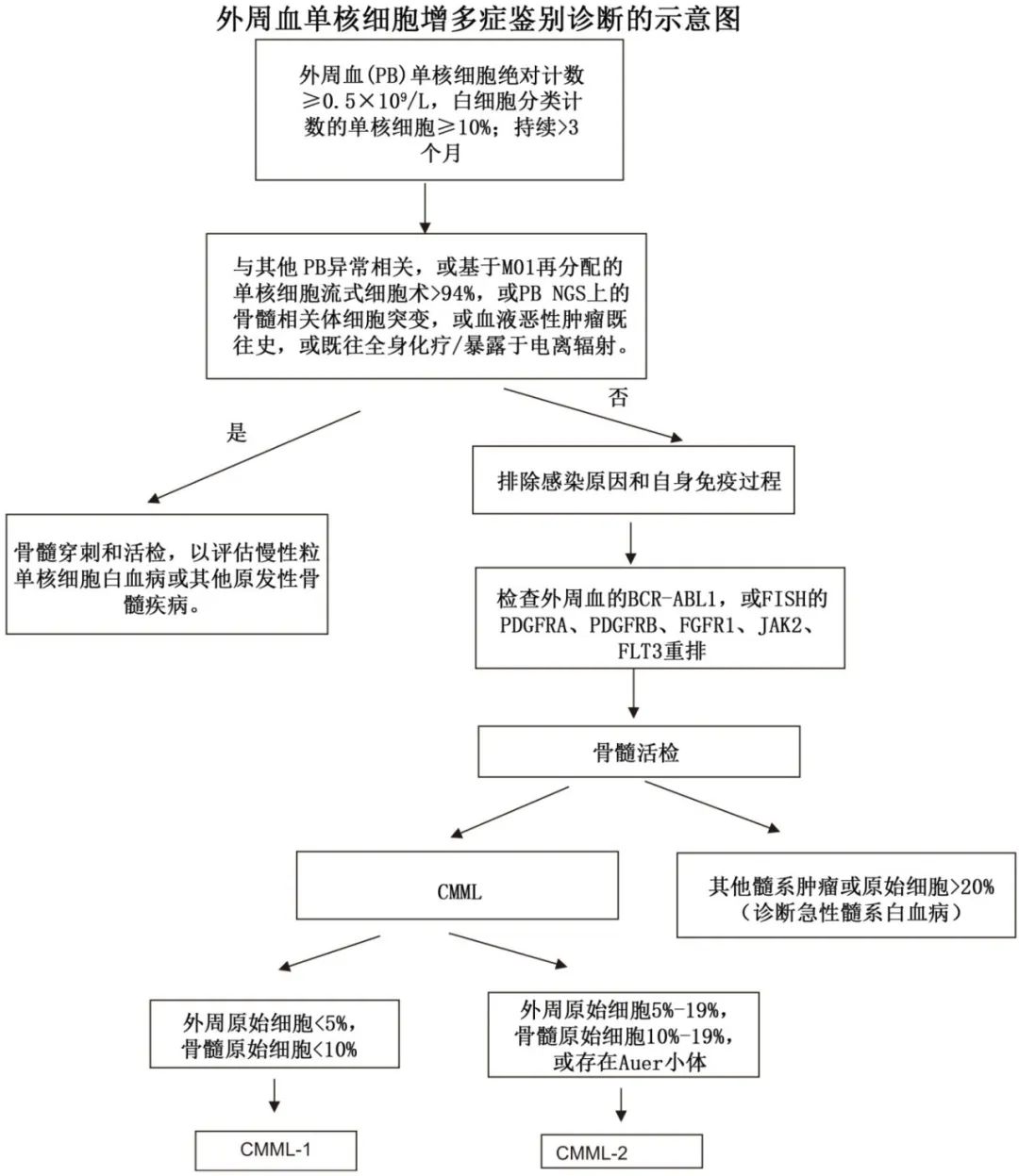
约30%的患者携带细胞遗传学异常,而>95%的患者携带体细胞突变:TET2(约60%)、SRSF2(约50%)、ASXL1(约40%)、RAS通路 (约30%) 和其他。ASXL1 和 DNMT3A 突变和 TET2 突变缺失对总生存期产生负面影响(ASXL1WT/TET2MT基因型对生存有利)。

风险分层
在识别需要较早进行异基因干细胞移植的高危患者方面,多种风险模型具有相似目的。Mayo 分子学模型 (MMM) 中的风险因素包括存在截断性 ASXL1 突变、单核细胞绝对计数>10X109/L、血红蛋白<10g/dL、血小板计数<100X109/L和存在循环未成熟骨髓细胞; 4级风险分类为高危(≥3个风险因素)、中危-2(2个风险因素)、中危-1(1个风险因素)和低危(无风险因素),相应的中位生存期为16、31、59和97个月。根据白细胞计数是否≥13X109/L,CMML也分类为“骨髓增生性(MP-CMML)”或“骨髓增生异常(MD-CMML)”。
治疗
ASCT 是确保治愈或长期生存的唯一治疗手段,适用于 MMM 高危/中危-2患者。药物治疗目前没有改善疾病,包括羟基脲和去甲基化药物;最近一项在高危 MP-CMML 患者中比较羟基脲和地西他滨的 III 期研究 (DACOTA) 显示,尽管地西他滨的缓解率更高 (56% vs. 31%),但总生存期相似(23.1个月vs. 18.4个月)。
羟基脲仍然是有骨髓增殖性特征患者的治疗基石。支持性治疗措施(如使用促红细胞生成素类似物治疗贫血、预防性使用抗生素治疗单发性中性粒细胞减少和使用铁螯合疗法治疗输血负担重的患者)的指南总体上与MDS患者的指南相似,但目前尚无针对CMML患者的支持性治疗数据。去甲基化药物是目前唯一批准用于治疗CMML的药物,其ORR为40% ~ 50%, CR率<20%。虽然HMA表观遗传学可恢复部分应答患者的造血,但突变等位基因负荷未受影响,疾病进展仍不可避免,且应答丧失后的生存期通常不佳(6个月)。HMA疗效的预测因素仍然具有挑战性,部分学者认为ASXL1WT/TET2MT基因型可能最有预测价值。因此,仅适用于少数受累患者(年轻、高危患者)的异基因HSCT仍是唯一治愈方案,但有很高的发病率和死亡率,并发症包括非复发死亡率和急性和慢性移植抗宿主病,因此限制了该治疗策略的普遍适用性。鉴于CMML-BT的不良结局,应考虑对所有符合条件的患者进行标准诱导化疗序贯异基因HCT。CMML特异性缓解标准的制定是向前迈出的重要一步,鉴于现有疗法的疗效不佳,应大力鼓励患者参加CMML特异性临床试验(下图脾肿大项的罗特西普应为芦可替尼)。

参考文献
Patnaik MM, Tefferi A. Chronic myelomonocytic leukemia: 2024 update on diagnosis, risk stratification and management. Am J Hematol. 2024;1‐24.doi:10.1002/ajh.27271
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#慢性粒单核细胞白血病# #造血干细胞疾病# #CMML#
59