直肠恶性息肉治疗策略分析
2016-12-31 温医一院 李绍堂 全球结直肠医学高峰论坛
直肠恶性息肉指距肛12cm以内,癌细胞浸润穿透黏膜肌层到达黏膜下层的pT1期直肠癌。由于具有明显异质性(病理可区分高危和低危、肿瘤位置的不同涉及肛门保留与否),治疗方法众多,包括内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)、经肛切除(transanal excision,TE)、经肛内镜微创手术(transanal endoscopic mi
直肠恶性息肉指距肛12cm以内,癌细胞浸润穿透黏膜肌层到达黏膜下层的pT1期直肠癌。由于具有明显异质性(病理可区分高危和低危、肿瘤位置的不同涉及肛门保留与否),治疗方法众多,包括内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)、经肛切除(transanal excision,TE)、经肛内镜微创手术(transanal endoscopic microsurgery ,TEMS)、低位前切除(low anterior resection,LAR) 、内括约肌切除术(Intersphincteric resection , ISR) 、腹会阴联合切除( abdominoperineal resection, APR)及放疗(radiotherapy, RT)、化疗(chemotherapy, CT)、放化疗(chemoradiotherapy, CRT)等,如何根据患者的具体情况,选择最佳的个体化治疗方案,是临床医师需要考虑的问题。本人将结合各大临床指南(NCCN、 ESMO、 CSCO、中国结直肠癌治疗规范2015,中国早期结直肠癌筛查及内镜诊治指南2014),对治疗方法的选择按步骤予以分析。
1.进行术前临床分期评估。除了常规检查(包括结肠镜)以外,术前评估方法推荐MRI和直肠腔内超声 (transrectal ultrasound, TRUS)相结合,提高分期的准确性。因为MRI对直肠癌T分期的判断准确率可达80.3%~94.2%,其中T1 80%,T2 75%,T3 89%,T4 97%。TRUS在直肠癌T分期中具有一定的优势,特别区分T1、T2期准确率达90%,判断N分期的准确性则欠佳,难以区分炎性和转移的淋巴结。两者结合可能明显提高临床分期的准确率。
2. 肿瘤评估cT1,根据不同的医疗条件及患者情况首选ESD、LE或TEMS等局部切除(local resection, LR)。研究表明,局部切除的优点包括极低的并发症和死亡率,以及术后恢复较快,而且能保留了括约肌功能。如果术后病理为低危,不追加术后治疗预后和根治切除相似1, 2。所以推荐先行局部切除,而不直接行根治手术。
3.局部切除后标本处理。由于局部切除以后,根据术后病理情况,部分患者需要追加治疗,所以标本的处理非常关键,具体的共识推荐有以下几点:
(1)建议送检标本由手术医师测量并记录新鲜标本的大小、形状、黏膜病变的肉眼所见(大小、形状、颜色、硬度等),区分口侧断端和肛侧断端,用墨汁标记蒂部切缘,拍照后将标本黏膜面朝下展平钉板全部浸没于固定液中并送检。
(2)推荐病理医师再次记录肿瘤的大小,并记录各方位距切缘的距离。
(3)肿瘤切除标本的取材:首先要明确肿瘤的切缘、有无蒂部以及蒂部的直径。分为无蒂(Is) 和亚蒂(Isp)型肿瘤,取材时要考虑到蒂切缘能够客观正确地评价。当蒂切缘直径> 2mm 时,在距离蒂切缘的中心约1mm 处垂直于蒂切缘水平面切开标本,再平行此切面,间隔2-3mm 将标本全部取材;蒂切缘直径≤ 2mm 时,不要垂直切开蒂部,沿蒂切缘水平方向截取完整横断面,然后再垂直于蒂切缘水平面、间隔2-3mm 对全部标本取材。推荐按同一包埋方向全部取材。记录组织块对应的方位。出具详细的病理报告(至少包括肿瘤分化程度、肿瘤浸润深度T和SM情况、切缘情况、淋巴脉管浸润情况、肿瘤出芽情况等)。
4.根据不同病理情况推荐采取不同的处理方法(见图1)。
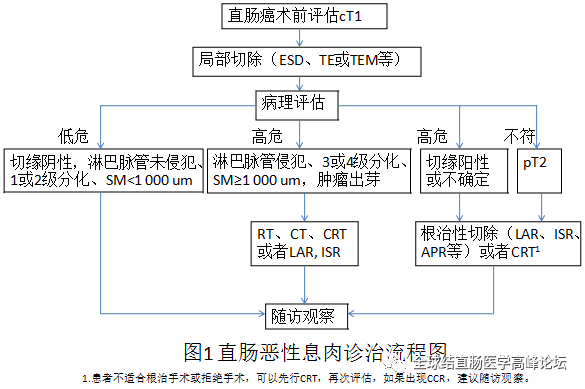
(1)低风险(切缘阴性,淋巴脉管未侵犯、1或2级分化、SM<1 000 um),予以观察随访。
(2) 高风险(切缘阳性或不确定、淋巴脉管侵犯、3或4级分化、SM≥1 000 um,肿瘤出芽等情况),追加治疗,具体方法如下。
①如果淋巴脉管侵犯、3或4级分化、SM≥1 000 um,肿瘤出芽等,可以选择根治切除手术LAR, ISR或行RT、CT、CRT后随访观察。研究表明TEM和RR(根治性切除)相比,5年DFS、OS相似,而且造口率及术后并发症相对较低(见图2-5)。
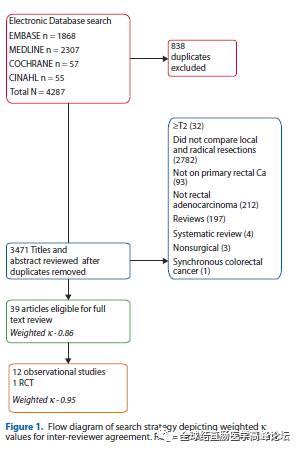
图2.荟萃分析文章特点:1.文章入组了12个观察研究,1个RCT。2.所有患者没有新辅助放化疗,6个研究给少数高危险患者行术后放化疗。3.LR包括TE和TEM
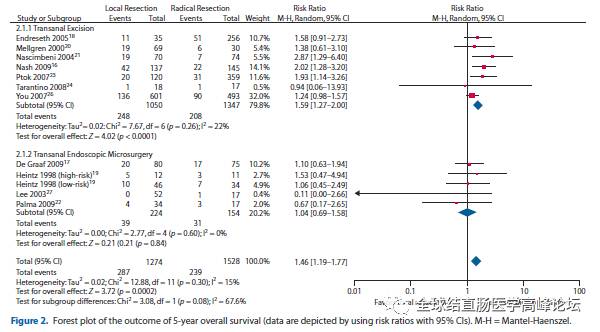
图3. 5年OS,TE VS.RR, P<0.0001 ; TEM VS.RR, P=0.48
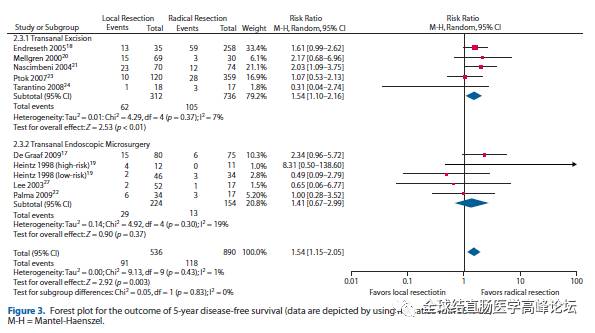
图4. 5年DFS, TE VS. RR, P<0.01; TEM VS. RR, P=0.37

图5. 5年LR,TE VS. RR, P<0.0001 ; TEM VS. RR, P=0.03
因此NCCN指南委员会认为T1N0M0局切后有高危险因素,追加放化疗后不一定要行根治性切除(2017NCCN指南新推荐见图6)。

②切缘阳性或不确定者首选追加根治切除手术(radical resection, RR),肿瘤评估pT1-2推荐行LAR;若患者肿瘤位置低(距肛缘少于5cm)推荐行ISR 或者APR。如果评估患者行ISR困难,或者术后肛门功能不理想,而且患者有强烈保肛愿望; 或者患者不适合根治手术或拒绝手术可以先行CRT, 再次评估, 如果出现临床完全缓解(clinical complete response, CCR), 建议随访观察。
以上是笔者对直肠恶性息肉的治疗策略分析解读,如有不同观点可以关注全球结直肠医学高峰论坛公众号,进行交流。
1. Baxter NN,Garcia-Aguilar J. Organ preservation for rectal cancer. J Clin Oncol2007;25:1014-1020. Available at: http://www.ncbi.nlm.nih.gov/pubmed/17350952.
2. You YN, Baxter NN,Stewart A, Nelson H. Is the increasing rate of local excision for stage Irectal cancer in the United States justified?: a nationwide cohort study fromthe National Cancer Database. Ann Surg 2007;245:726-733. Available at:http://www.ncbi.nlm.nih.gov/pubmed/17457165.
3.Irshad Shaikh , AlanAskar, Suzana Ourû ect.Oncological outcomes of local excision compared withradical
surgery afterneoadjuvant chemoradiotherapy for rectal cancer:a systematic review andmeta-analysisInt J Colorectal Dis (2015) 30:19–29DOI 10.1007/s00384-014-2045-1
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









