病例讨论:难治性IBD合并血液系统肿瘤1例
2010-09-12 MedSci原创 MedSci原创
来源:中国医学论坛报 北京大学人民医院消化内科 陈宁 徐定婷 田珂 张国艳 王智峰 刘玉兰 患者男性53岁,主因“间断腹泻、黏液脓血便17年,血三系细胞减少3年,反复腹痛2年”入院。 17年前患者无明显诱因出现排黏液脓血便,4~5次/日,伴里急后重,结肠镜检查提示直肠、乙状结肠黏膜充血、糜烂、水肿,考虑溃疡性结肠炎(UC)可能性大,未行规律治疗。13年前患者脓血便症状
患者男性53岁,主因“间断腹泻、黏液脓血便17年,血三系细胞减少3年,反复腹痛2年”入院。
17年前患者无明显诱因出现排黏液脓血便,4~5次/日,伴里急后重,结肠镜检查提示直肠、乙状结肠黏膜充血、糜烂、水肿,考虑溃疡性结肠炎(UC)可能性大,未行规律治疗。13年前患者脓血便症状加重,伴左下腹隐痛、里急后重,病原学及结肠镜检查后诊断为UC(慢性复发型、中度、活动期、左半结肠型)。给予美沙拉秦后,患者脓血便症状好转,但出现过敏症状,改用地塞米松灌肠(5 mg,1次/日),症状好转出院。此后10年间,患者仍间断排脓血便,定期复查结肠镜,均提示直肠、乙状结肠黏膜糜烂(图A),血管纹理紊乱,有脓性分泌物,病理检查提示UC。3年前患者出现血三系细胞减少,白细胞计数2.58×109/L,血红蛋白110 g/L,血小板计数73×109/L,经骨髓穿刺诊断为骨髓增生异常综合征-难治性贫血(MDS-RA),遂接受环孢素A及雄激素治疗。
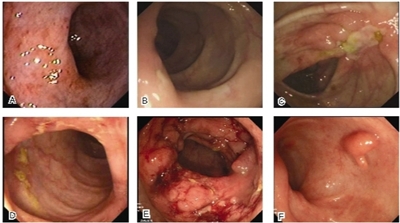
图 结肠与直肠内镜检查所见 图A显示直肠黏膜糜烂。图B 显示升结肠散在圆形隆起,溃疡形成。图C显示横结肠溃疡形成。图D显示降结肠可见深大纵行溃疡。图E显示升结肠可见一个累及半环周的增殖样改变。图F显示乙状结肠白色瘢痕及息肉。
2年前患者无诱因出现转移性下腹痛,伴发热,体温40 ℃。结肠镜检查提示:直肠散在糜烂;升结肠、横结肠散在0.5~1.0 cm圆形隆起,顶部溃疡形成(图B、C),表面覆白苔;回肠距回盲瓣5 cm处见瘢痕,阑尾开口处黏膜隆起伴糜烂,周围多发白色息肉样隆起,并融合成片,伴发红、糜烂。活检病理提示:黏膜慢性炎症,小脓肿形成,腺体坏死,未见明确肉芽肿性病变。盆腔、腹腔CT检查提示急性阑尾炎、阑尾周围炎。患者被诊断为:炎症性肠病(IBD,未分型),累及阑尾合并细菌感染?遂接受抗感染及调节肠道菌群治疗,同时还接受环孢素A及雄激素治疗MDS。
3个月后患者无诱因出现脐周隐痛,排黏液血便,伴发热。结肠镜检查提示:直肠、降结肠、横结肠、升结肠、回盲瓣及回肠末端均见深大纵行溃疡(图 D),表面覆白苔,周围黏膜增殖样改变。活检病理提示IBD。腹部CT检查显示:降结肠肠壁明显增厚,周围脂肪间隙密度增高,回盲部肠壁略增厚,肠系膜多发小淋巴结影。患者被诊断为克罗恩病(CD)合并MDS,遂接受甲泼尼龙(40 mg/d),腹部症状逐渐缓解后,改为口服泼尼松(50 mg/d),其后9个月逐渐减量,加用布地奈德(9 mg/d),仍有间断脓血便,地塞米松灌肠可暂时缓解症状。此期间仍继续服用环孢素A治疗MDS。服用布地奈德半年后,患者出现满月脸、水牛背等库欣(Cushing)综合征体征,体重增加11 kg,遂将药减量至3 mg,1次/日。
9个月前患者再次出现血便,结肠镜检查提示:直肠黏膜糜烂;升结肠可见一个累及半环周的增殖样改变,表面溃疡形成(图E);全结肠散在多发棒状、息肉样隆起及桥状息肉,回盲瓣口僵硬,回肠末端紧邻瓣口5 cm处可见瘢痕形成,考虑CD可能性大。活检病理提示:重度黏膜慢性炎症,灶状多形核白细胞浸润,可见坏死及溃疡形成,未见肉芽肿。患者住院治疗期间复查骨髓穿刺,诊断为急性髓性白血病(由MDS转化而来)。
5个月前患者接受异基因造血干细胞移植,术后服用环孢素A、甲氨蝶呤、泼尼松抑制移植排异反应,并逐渐将上述药物减量。目前口服泼尼松(20 mg,隔日1次),环孢素A(早250 mg,1次/日,晚250 mg,隔日1次),甲氨蝶呤已停用。接受移植后,患者排便1~2次/日,无黏液脓血。复查结肠镜提示:直肠、结肠脾曲、升结肠瘢痕形成,全结肠散在息肉(图F),回肠末端未见异常。
分析与讨论
IBD合并血液系统肿瘤的发病率及临床特点
近年来,已有数篇关于IBD合并MDS或白血病的报告。据推算,IBD患者中MDS的发病率为170例/10万例,远远高于普通人群(3.5~10)例/10万例的发病率,而MDS患者IBD的发病率为550例/10万例,是普通人群的5倍。 IBD并发血液系统肿瘤的机制尚不明确,可能与免疫异常、基因易感性、染色体异常、感染以及免疫抑制剂应用有关。
我科也曾收集近10余年的资料,报告了9例IBD合并MDS的患者,其中1例转变为急性白血病,并于半年内死亡。当IBD患者合并难以解释的贫血、血三系细胞减少、白细胞或血小板异常时,应考虑到并发血液系统疾病的可能,并及时行相关检查,以免延误病情。
关于造血干细胞移植
最近证实,造血干细胞移植是治疗难治性IBD的有效手段,而IBD合并血液系统肿瘤更是造血干细胞移植的适应证,该疗法既可以治愈肿瘤,也可以有效缓解IBD。本例患者在MDS转化为白血病后接受了造血干细胞移植,术后肠道症状缓解,目前服用的免疫抑制药物剂量已经很小,肠道疾病仍处于缓解状态。这说明目前IBD的缓解并非移植后抗排异治疗所致,而应归功于造血干细胞移植。
关于IBD分型
IBD分型缺乏有效的指标,往往造成临床鉴别诊断的困难。近年来,有学者将难以明确诊断为UC或者CD的IBD定义为炎性肠病类型待定(IBDU),即符合慢性IBD的临床和内镜下表现,累及结肠而不累及小肠,并且没有倾向于CD或UC的明确病理学或其他证据。有时随着病情的进展,IBDU可演变成典型的CD或UC。本例患者在病程的不同阶段,内镜下表现变化较大,最初表现为直肠、乙状结肠连续性糜烂和浅溃疡,符合UC表现,其后进展为全结肠节段性、增殖样改变,并累及阑尾及回肠末端,诊断也由IBDU转为CD。
难治性IBD的药物选择
难治性IBD患者指应用足量糖皮质激素无效或依赖的患者。免疫抑制剂(如硫唑嘌呤类药物)或生物学制剂(如英夫利昔单抗)是难治性IBD首选治疗方案。
本例IBD患者合并MDS,出现血三系细胞减少,而硫唑嘌呤类药物具有骨髓抑制的副作用,故血液科会诊医师不建议应用。MDS本身有转化为淋巴瘤的潜在风险,而英夫利昔单抗近年来被质疑有可能增加淋巴瘤发病风险,为慎重起见,本例患者没有接受英夫利昔单抗治疗
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#血液系统#
0
#病例讨论#
73
#IBD#
74
#难治性#
59