脑血管的解剖学及其病变时的临床症状【图文详解】
2023-11-07 神经病学医学网 神经病学医学网 发表于上海
从左心室射出的血液,依次经升主动脉、主动脉弓、无名动脉、右颈总动脉及锁骨下动脉,分别经右颈内动脉及右椎动脉进入颅内,供应右侧脑的前部与后部。
先来看一看数据:成年人脑,每分钟约需50~60ml氧、75~100mg葡萄糖,才能维持其正常功能活动,为了维持这种不间断的需要,每分钟约有750~1000ml含氧、含葡萄糖的血流经脑,才能提供维持正常功能活动所需能量。以24小时计算,流经脑的血约为1727L,氧化分解的葡萄糖约144g,消耗的氧约为71L。
脑血液供应停止6~8秒后,脑灰质组织内即无任何氧分子,并迅即在10~20秒之间出现脑电图异常和意识障碍。动脉血流中断10~30秒,神经细胞就会受到损害,但尚可恢复。血液供应停止3~4分钟后脑组织内游离葡萄糖均消耗殆尽。若血流中断3~5分钟,神经细胞往往会受到严重损害,较难恢复正常。血液供应停止5分钟后脑神经元开始完全依靠蛋白质分解来维持能量代谢,但仍可能存活达30分钟。若血流中断30分钟之久,神经细胞就会发生严重破坏,功能丧失,如果血流受阻并非完全中断,神经细胞的功能可逐渐丧失,并且可存活达6~8小时,偶可长达48小时。
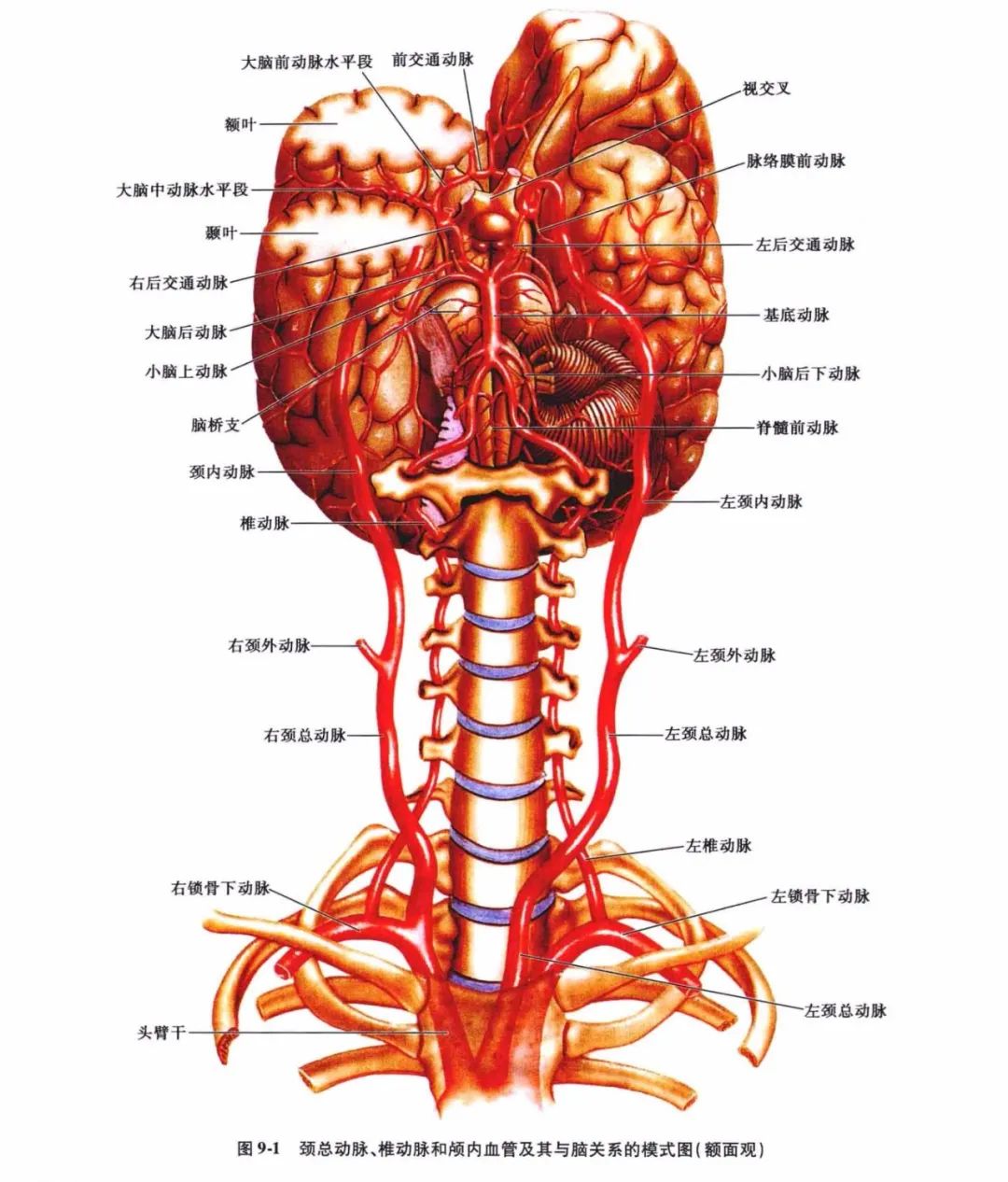
从左心室射出的血液,依次经升主动脉、主动脉弓、无名动脉、右颈总动脉及锁骨下动脉,分别经右颈内动脉及右椎动脉进入颅内,供应右侧脑的前部与后部;自主动脉弓经左颈总动脉与左锁骨下动脉,分别由左颈内动脉及左椎动脉流入颅内,供应左侧脑的前部与后部(图9-1、图9-2)。
颈内动脉及其分支详解
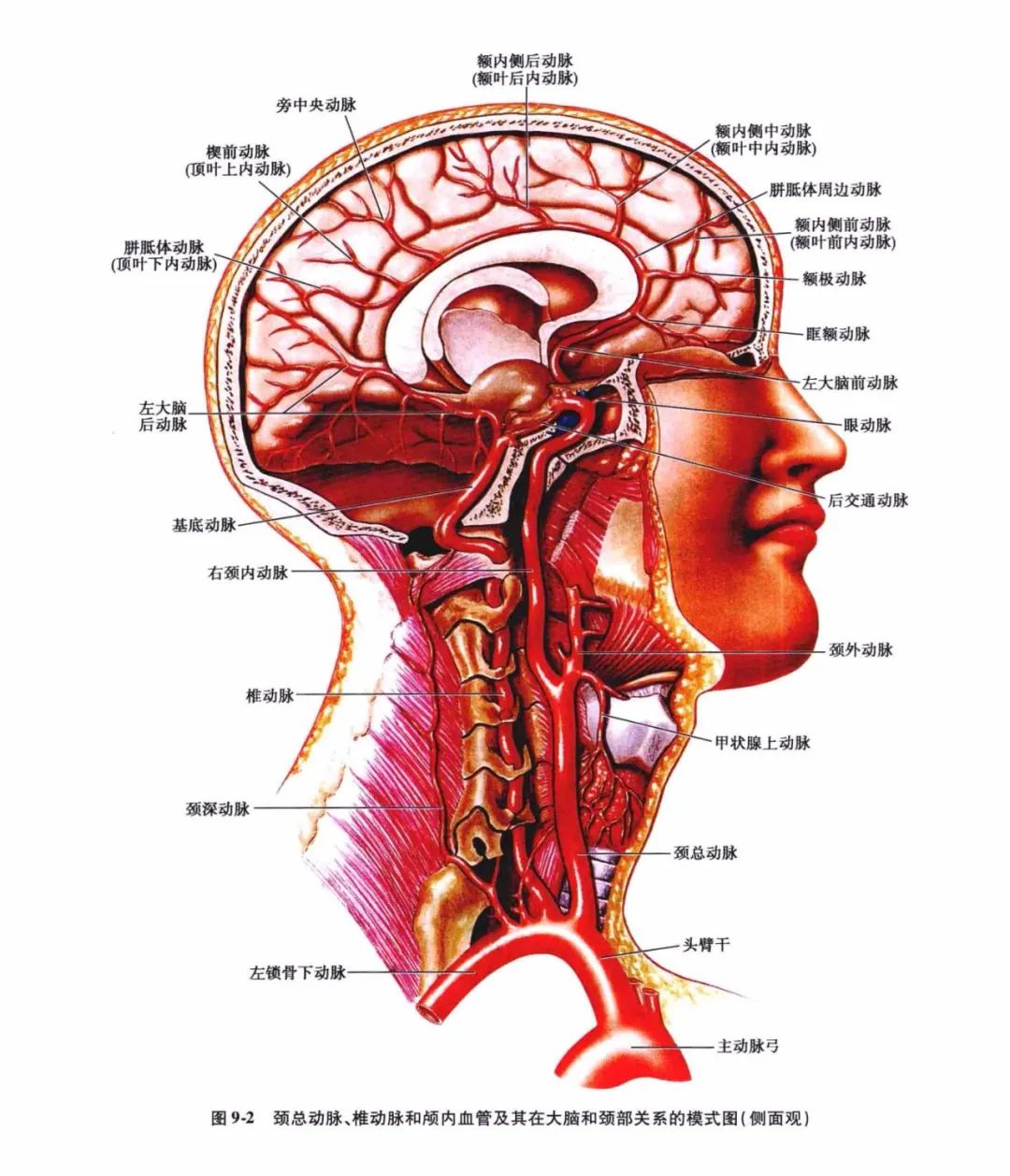
每侧颈内动脉流入约有300~400ml/min的血液供应同侧眼眶及脑的前部,其中大部分流入大脑中动脉。每一侧椎动脉流入约100ml/min的血液供应同侧内耳及脑的后部。双侧颈内动脉比双侧椎动脉血流量高3~4倍,整个脑部供血约有70%~80%来自颈内动脉,20%~30%来自椎动脉。两者的供血范围,可以小脑幕为界,脑的幕上部分由颈内动脉系统供血,脑的幕下部分由椎-基底动脉系统供血。
两个系统也可以顶枕裂至枕前切迹的假想连线为界,在此界线的前部占有脑的前 3/5,包括大脑的前部和部分间脑,由颈内动脉系统供应;在此界线的后部,占据脑的后2/5,包括大脑的后部、部分间脑、脑干和小脑,由椎-基底动脉系统供应。
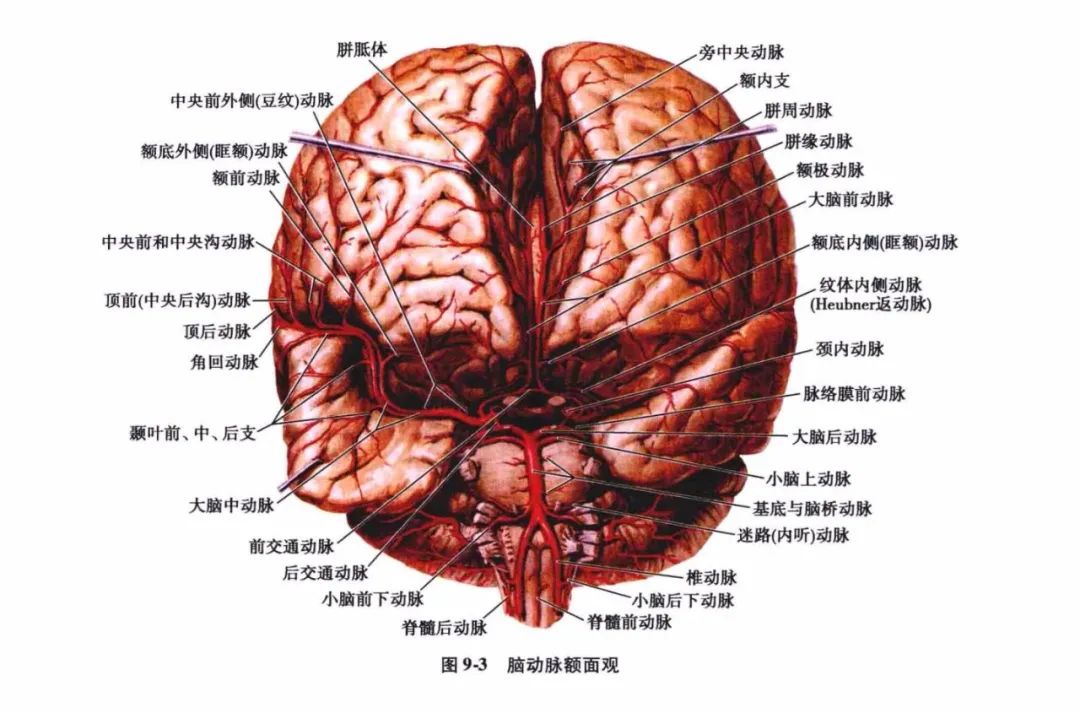
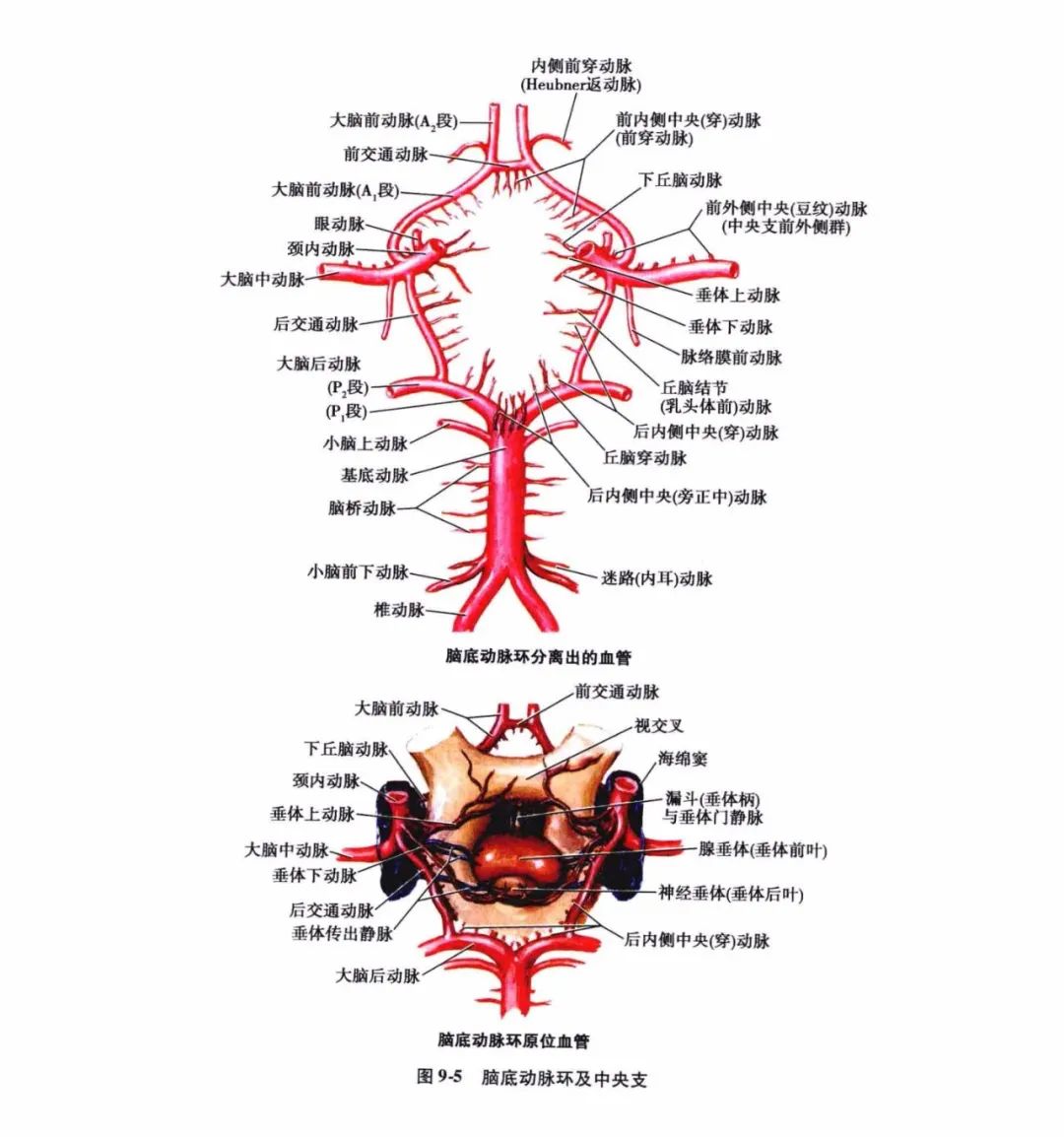
颈内动脉分别由两侧颈动脉管入颅,两侧椎动脉经枕骨大孔入颅后至脑桥下缘合并成一条基底动脉(图9-3)。
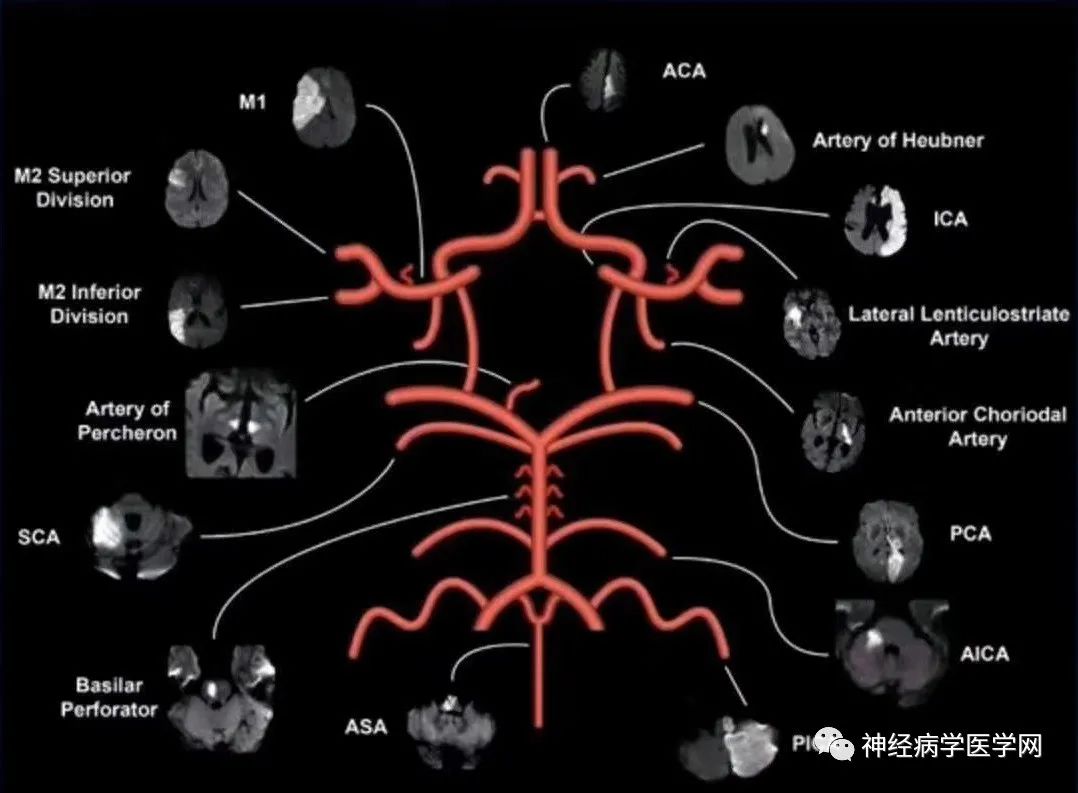
颈内动脉和椎-基底动脉于脑底部借基底动脉环互相连接,并由此发出分支自脑的腹侧面绕行到脑的背侧面,沿途发出分支,分布至相应部位的脑组织,供给血液。位于脑表面的分支分为皮质支和中央支(图9-4),彼此之间几乎各不相连,自成体系。
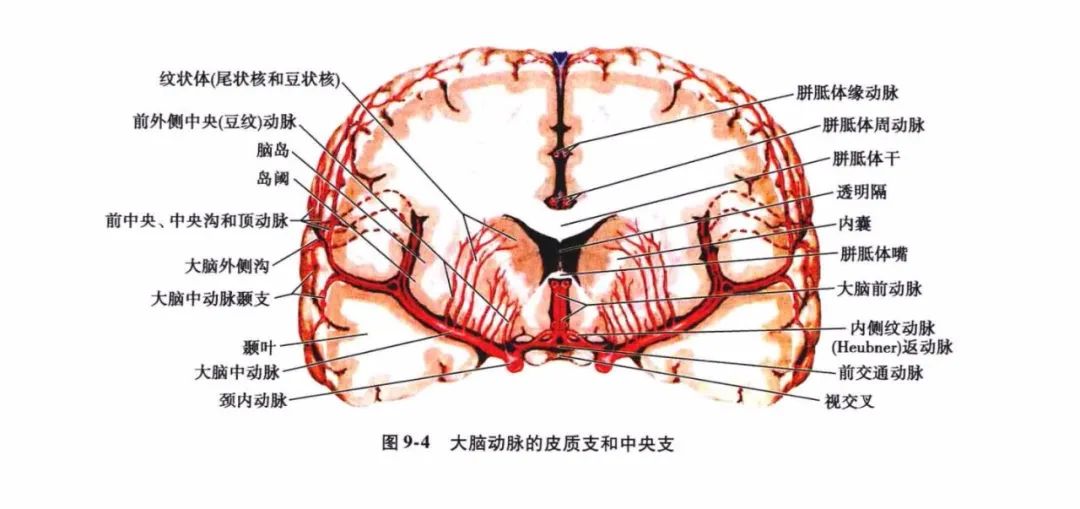
皮质支进入软脑膜后多先吻合成网,然后再从吻合网上发出细小的分支,以垂直方向进入脑皮质或延伸至脑髓质。由于各皮质支之间有广泛的吻合,侧支循环较易建立,故动脉闭塞后,脑梗死的范围比其供血区的范围小。中央支(图9-5)自脑底动脉环(Willis环)和大脑前、中、后动脉邻近脑底动脉环的动脉主干上发出,与主干几乎呈垂直穿入脑实质,供应间脑、纹状体和内囊,故亦称穿动脉或纹状体动脉。相邻的中央支彼此之间虽也存在着吻合,但中央支闭塞后,通常可见其供应区发生脑梗死。
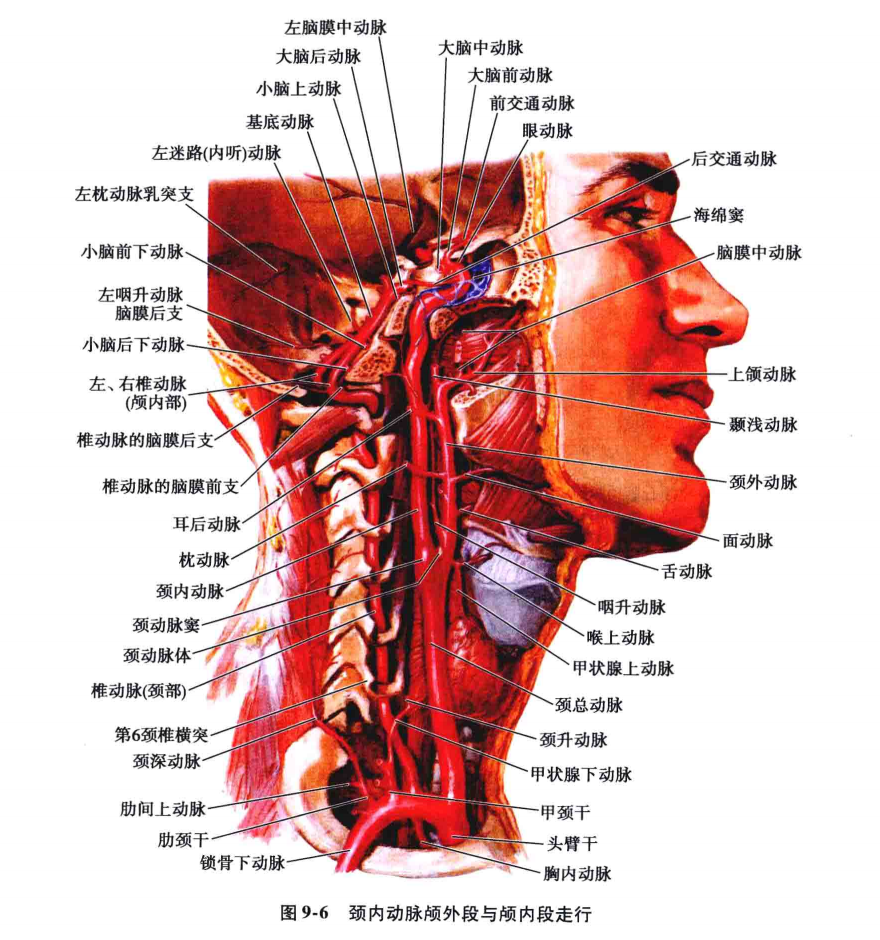
颈内动脉约在第四颈椎水平,约相当于甲状软骨上缘处(图9-6)由颈总动脉发出。但也可高至颈1或低达胸2椎体水平,这种变异往往是双侧的。
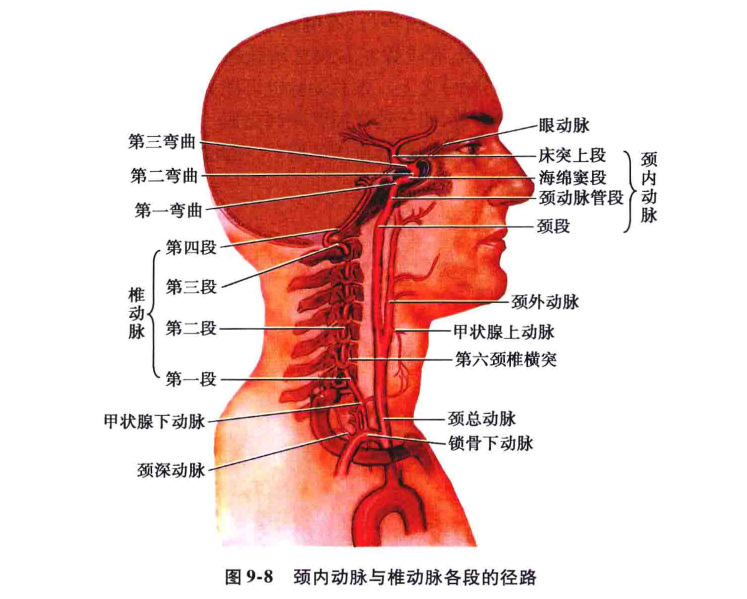
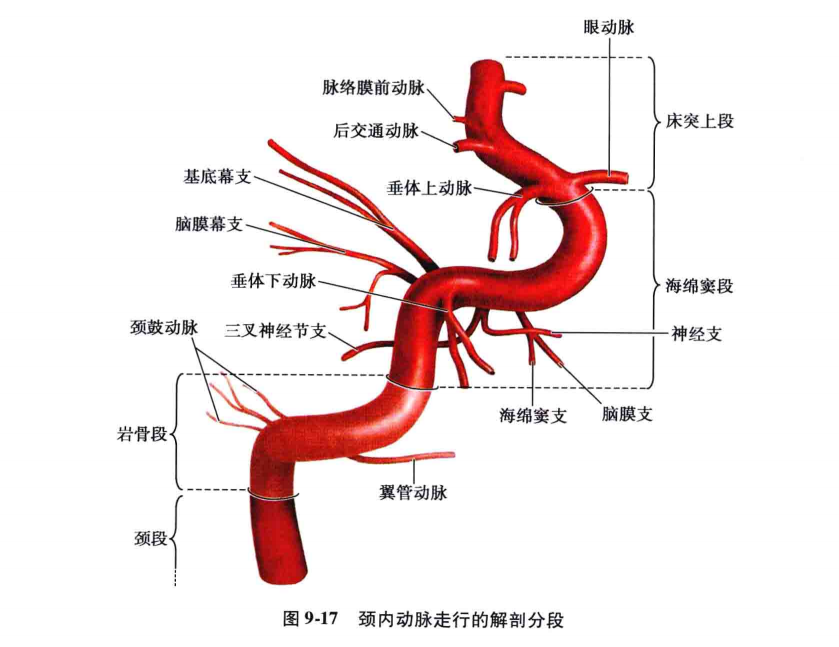
颈内动脉的走行可分为四段,即颈段、颈动脉管段、海绵窦段和床突上段(图9-8)。
正常颈内动脉造影的解剖分段:正常颈内动脉X线造影的解剖分段,一般可分为下述五段(图9-9、图9-10)。
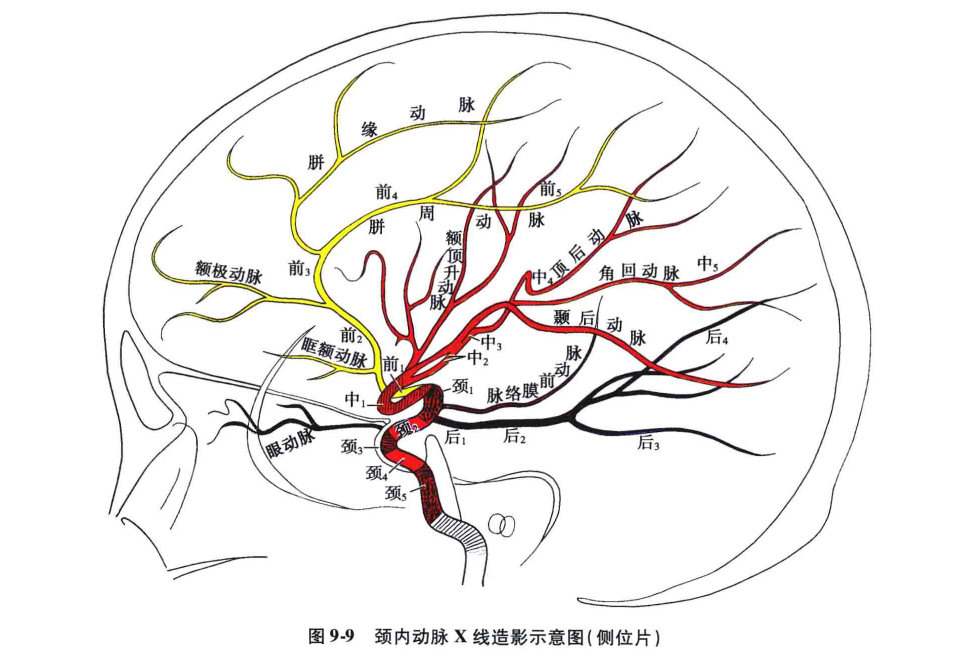
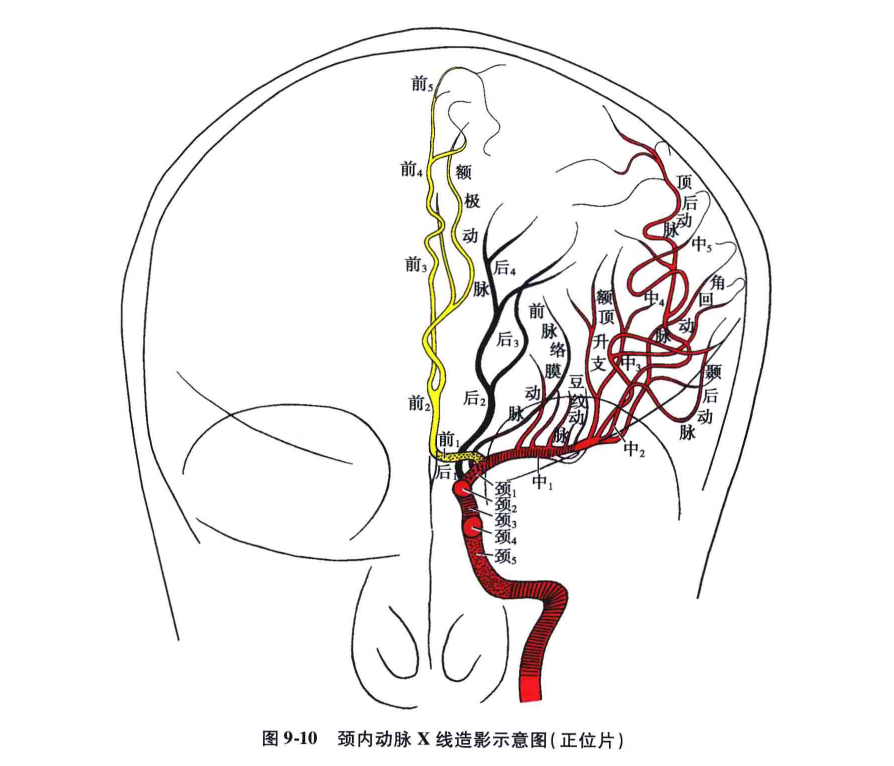
(1)岩骨段(颈5段)∶也叫神经节段,是颈内动脉经颈动脉管进入颅内在三叉神经半月节下面的一段,走行在颞骨岩部内,走行方向由后外至前内。
(2)海绵窦段(颈4段)∶是颈内动脉在海绵窦内沿颈内动脉沟由后向前行的一段。
(3)前膝段(颈3段)∶是颈内动脉从海绵窦段开始向上向后弯曲,约在前床突高度穿过硬脑膜的一段。这一段向前呈膝状弯曲,故叫前膝段,此段呈"C"形走向,眼动脉由此段发出。
(4)床突上段(颈2段)∶也称视交叉池段,位于前、后床突连线的稍上方,走行方向由前向后略呈水平,恰好在视交叉池内。
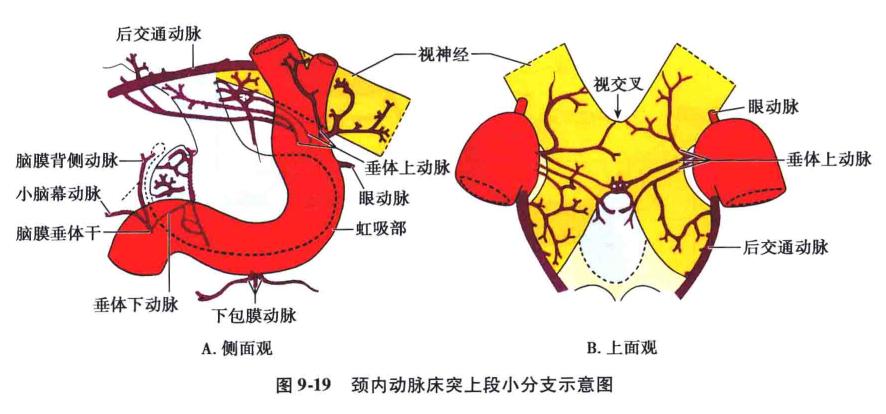
(5)后膝段(颈1段)∶也叫终段,此段从颈2段再向上向前弯,形成突向后的膝状弯曲。从后膝段发出后交通动脉和脉络膜前动脉。
颈内动脉的主要分支
颈内动脉在颈段没有分支,在颈动脉管段有颈鼓室动脉、翼突管动脉,海绵窦段有海绵窦支、脑膜垂体干等,床突上段或称脑段的分支有眼动脉、后交通动脉、脉络膜前动脉、大脑前动脉、大脑中动脉以及各动脉段的一些穿通支(图9-17)。
一、颈内动脉颈动脉管段的分支
1.颈鼓室动脉:由颈动脉管段发出后,经颈动脉管后壁的小孔穿入鼓室,与枕动脉的茎乳突动脉、颌内动脉的前鼓室动脉及脑膜中动脉的鼓支吻合。
2.翼突管动脉:自颈动脉管段发出后伴翼管神经入翼突管,与腭大动脉的分支吻合。
二、颈内动脉海绵窦段的分支
1.脑膜垂体动脉
起于海绵窦段开始弯曲部的后面,行一短程即分为三个等大的分支(图18、19)。
(1)幕支∶从脑膜垂体动脉发出后,向后外走行,在海绵窦内分支至动眼及滑车神经和海绵窦顶,并与眼动脉的脑膜支吻合。以后沿小脑幕游离缘向后与对侧同名支交通,并发支供应小脑幕。在正常及病理情况下,脑血管造影均可显影。
(2)背侧脑膜支(脑膜背侧动脉);又称斜坡支,从脑膜垂体动脉分出后,向后内下方经斜坡背面下降,发支至展神经,最后与对侧同名支吻合。
(3)垂体下动脉∶向上、内侧走行到达垂体的外侧面。
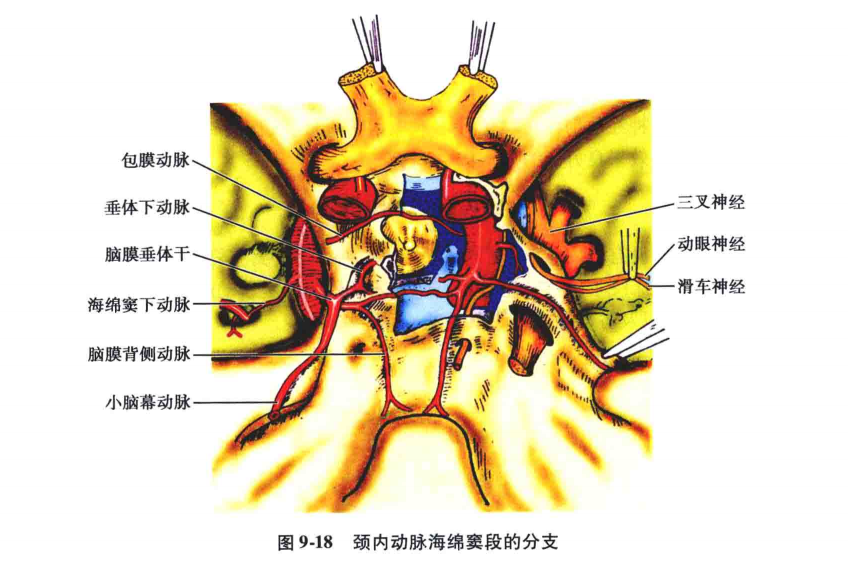
2.海绵窦下动脉:从海绵窦段中部外侧面发出,供应海绵窦及其底部的硬脑膜,还发支至三叉神经半月节、动眼神经、滑车神经、展神经,最后发支与脑膜中动脉的分支相吻合。
3.被囊动脉:
(1)下被囊动脉∶自海绵窦段远侧部下面发出,经腺垂体下面硬脑膜覆盖下向内行,与垂体下动脉吻合,并发支到鞍背。
(2)被囊前动脉∶在下被囊动脉附近发出,沿颈内动脉内侧经蝶鞍的背面前缘向内行,与对侧同名支吻合。
颈内动脉海绵窦段发出的各支,与对侧颈内动脉、眼动脉、颈外动脉的脑膜支和椎动脉等所发的分支均有吻合。在一侧颈内动脉海绵窦段远侧端阻塞时,这些吻合是极为重要的侧副支。
三、眼动脉
1.解剖
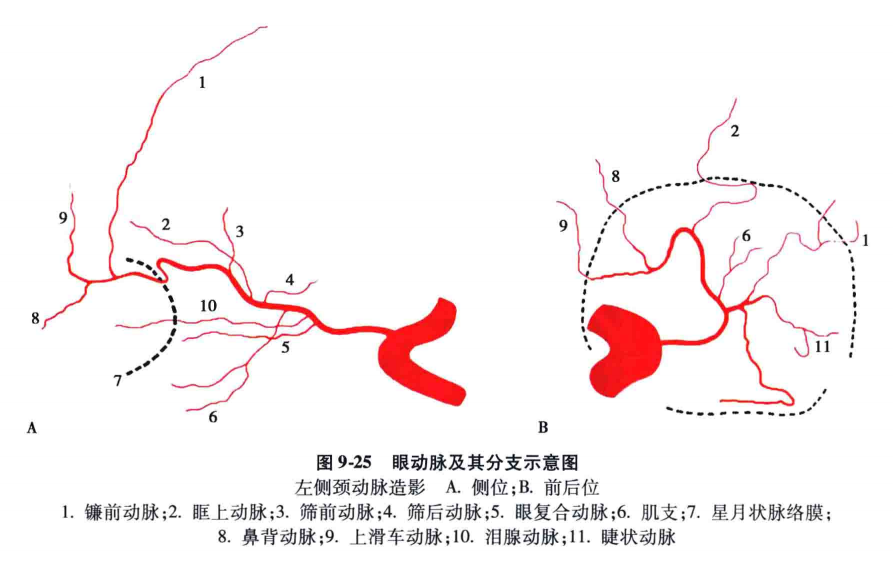
眼动脉是颈内动脉的第一个较大的分支,在前床突内侧,自颈内动脉海绵窦段穿过硬脑膜移行于前膝段处发出。随视神经下外侧经视神经孔入眶。在眶内段由外侧转向内侧,越过视神经上方,上直肌的下方,至眶上壁与内侧壁交界处,沿上,斜肌下缘迂曲前进,至内眦处分为眶上动脉与鼻背动脉而终,末梢支与颈外动脉的分支吻合(图9-20)。
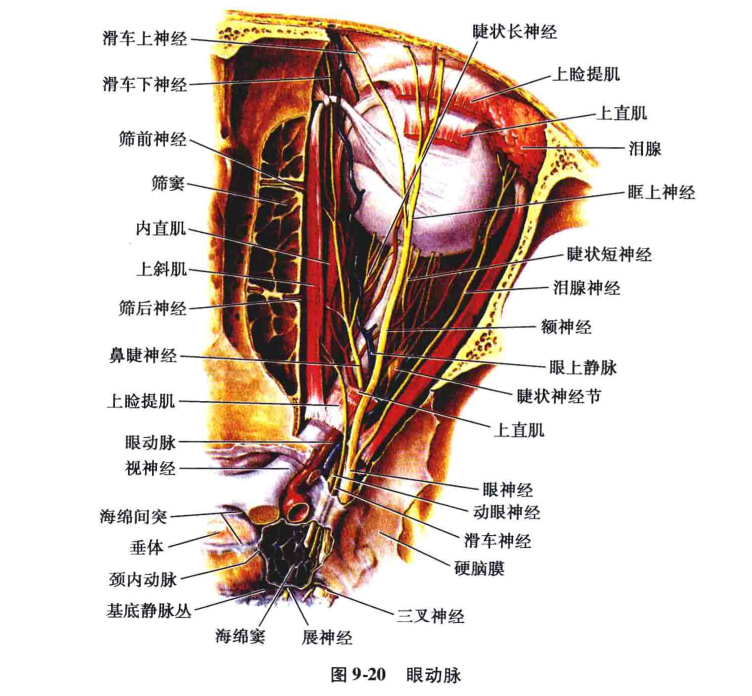
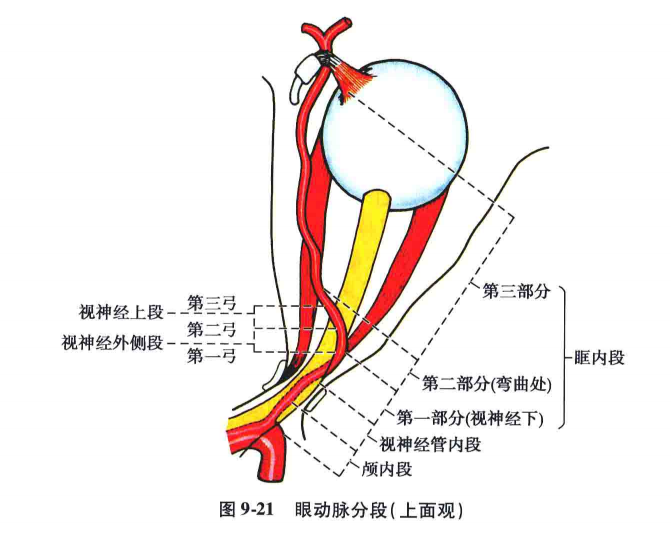
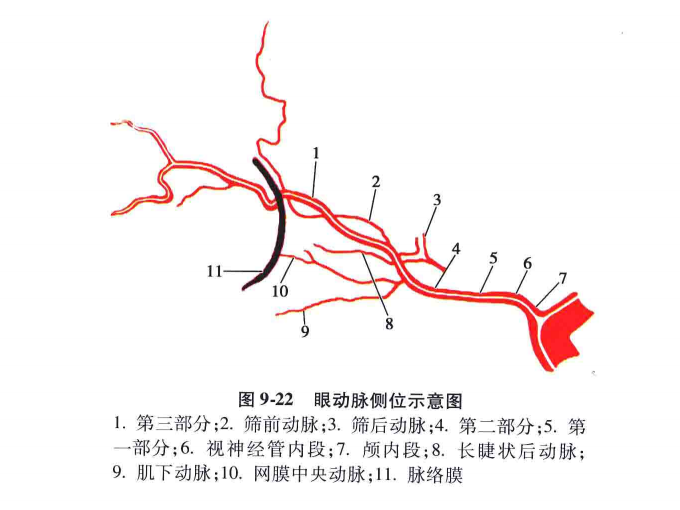
眼动脉的行程可分为颅内段、视神经管内段和眶内段三部分,眶内段又可分为一、二、三段(图9-21、图9-22)。颅内段很短,稍粗,向前行走。管内段在视神经的下外方.在血管造影侧位片上略细。眶内一段沿视神经向前内侧走行。然后在视神经上方越过(82.6%)或在其下方(17.4%)到视神经的上内侧面,跨越段即为眶内二段。从二段末到眼眶的上内侧角为三段,其外侧为视神经和眼球。在血管造影像上,眶内的一段是从管内段末到眼动脉起始于脉络膜的中点。二段是眼动脉跨越视神经呈弧形的一段。三段略迂曲沿着眶顶和内侧壁向前,终末支是鼻背动脉或滑车上动脉。
四、脉络膜前动脉
解剖:脉络膜前动脉为一细小动脉,多数在后交通动脉起始处外侧约1.5~4.5mm处,直接由颈内动脉发出。
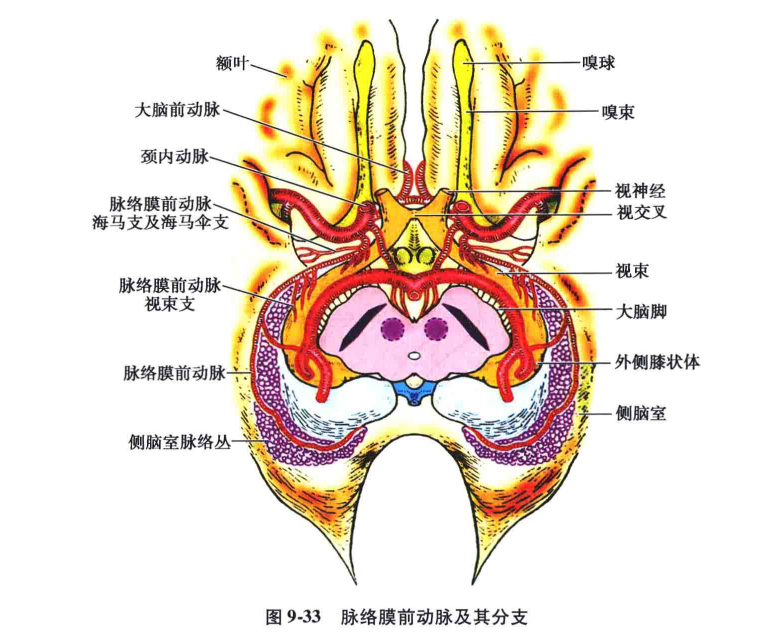
脉络膜前动脉的主要分布区有:
①基底节区:包括内囊膝部及后肢、苍白球内侧部、尾状核尾部。
②视觉传导路:视束、外侧膝状体前外侧半及视放射起始部。
③中脑:大脑脚基底部中1/3、黑质。
④颞叶内侧面∶钩回、杏仁核后内侧。
⑤侧脑室下角脉络从。
⑥丘脑∶Rhoton等认为脉络膜前动脉供应丘脑底部、丘脑腹前核、腹外侧核、枕核和丘脑网状核。而Phecheron认为它不参与供应严格意义上的丘脑。
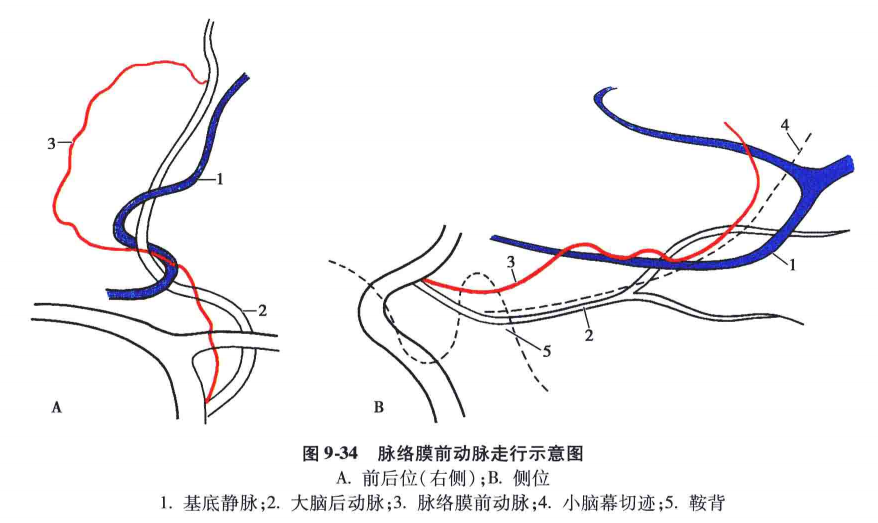
脉络膜前动脉血管造影(图9-34);在侧位片上可以看到脉络膜前动脉是颈内动脉第二支向后的分支,可分为二段∶
①池段:即进入脉络裂以前为池段,池段开始向下然后向后上,在进入颞角前有一较缓和的凸面向下的弯度。
②丛段∶进入颞角后为丛段。进脉络裂那一点为从点。从段在脑室内向后,在绕过丘脑枕时有一小弧度。
在前后位片上,脉络膜前动脉的起始部与丛点很难辨认,池段在上内侧,然后转为上外侧,在跨过豆纹动脉时形成一凸向外的小弧形,最后平行于豆纹动脉的远段向内行。
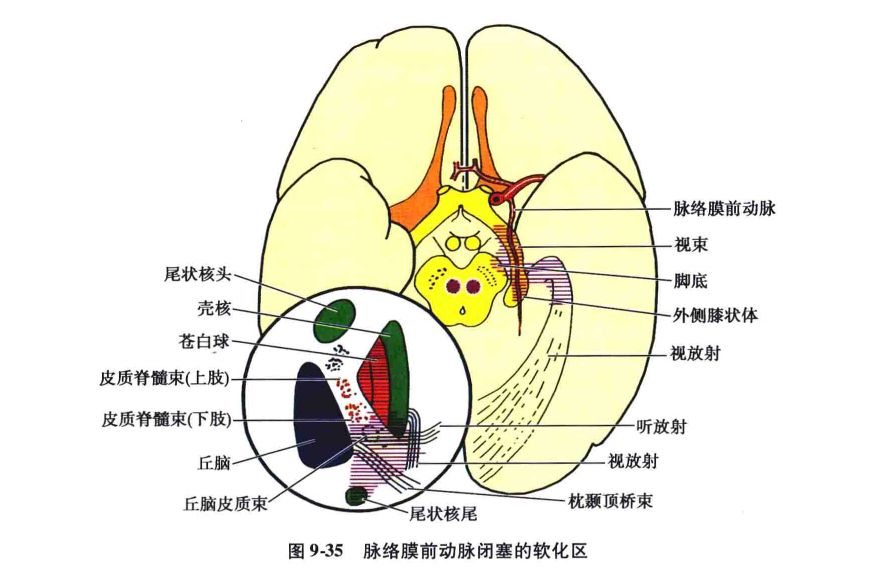
病变时的临床表现:
(1)三偏症状群
由于脉络膜前动脉池部在蛛网膜下隙内行程较长,管径又较细,因此该动脉也较容易发生阻塞(图9-35),阻塞后常出现三偏症状群,即偏瘫、偏身感觉障碍、偏盲。其特点是偏身感觉障碍重于偏瘫,偏盲重于偏身感觉障碍。偏瘫和偏身感觉障碍可以消失,但偏盲则为永久性的。
1)对侧肢体偏瘫∶这是由于大脑脚底中3/5部供血不全或软化的结果。
2)对侧偏身感觉障碍∶为内囊后肢后2/5的下部丘脑皮质束纤维供血不全或软化的结果。
3)对侧同向偏盲∶为内囊下2/5相当于视放射的纤维供血不全或软化的结果。在某些病例中,有病灶对侧同向偏盲和病灶同侧瞳孔扩大及对光反应迟缓等症状。
(2)高级神经功能受累的表现
1)丘脑性失语∶优势侧脉络膜前动脉梗死时,可出现自发言语减少,言语缓慢、词义性错语症、保续症(言语反复症,Perseveration)等所谓丘脑性失语的表现。其机制可能是因丘脑核特别是丘脑枕核与中央沟后皮质语言区之间的丘脑皮质联系中断所致。
2)视觉空间忽视∶非优势侧脉络膜前动脉梗死时可出现偏侧视觉空间忽视、疾病失认、运动不持久等表现。偏侧视觉空间忽视主要表现在注意的内容占优势的视觉空间功能方面,例如当患者划去记号、仿图绘画时,忽视表现得更明显;而当从事主动性的目的性活动如自发绘画时,忽视表现得不明显。产生偏侧视觉空间忽视的机制在于脉络膜前动脉梗死时内囊后肢的病变中断了丘脑枕与顶下小叶之间的联系,而后者是主要的感觉和联合皮质,它在注意功能方面起重要作用。丘脑和额叶皮质间的联系没有中断,因此主动性的目的性活动时忽视表现得不明显。
3)构音障碍∶其机制不清。
4)自发能力低下:患者能睁眼,语言极少,自发运动几乎没有,对简单提问和命令能够正确应答但缓慢,不易激惹,无兴奋性,也无幻觉。有记忆、计算、定向力障碍。产生自发能力低下和记忆障碍的原因可能是由于内囊后肢梗死灶的水肿导致的继发性一过性丘脑损害所致。一般认为自发能力低下病变在丘脑前核,记忆力障碍病变在海马、丘脑前核、丘脑背内侧核。上述皮质症状持续时间较短,一般2周至1个月左右即可恢复。
(3)感觉过度和丘脑手:由干丘脑受损常出现感觉过度和丘脑手(呈产科医生手的姿势,而且有血管充血和水肿),偏瘫侧肢体常有明显的血管运动障碍及水肿。
(4)由于脉络膜前动脉有良好的侧支循环,故有时结扎脉络膜前动脉,可使一些帕金森综合征的患者症状有所改善。
(5)有人认为,出生时脉络膜前动脉的分支可因某种原因压向小脑幕游离缘,造成动脉血流受阻,致使海马回钩及海马硬化,这可能是某些颞叶癫痫产生的原因。
(6)颈内动脉造影时,脉络膜前动脉可以显影,在某些肿瘤发生时,可使脉络膜动脉显影异常。
(7)CT所见∶脉络膜前动脉综合征最常见的CT表现为整个内囊后肢的低密度灶,多呈棒状,少呈片状。其次可见外侧膝状体、苍白球内侧的低密度灶,颞叶、中脑不易受累,丘脑一般不受累。
五、大脑前动脉
大脑前动脉是供应大脑半球内侧面的主要动脉。
大脑前动脉皮质支分布于大脑半球内侧楔前回前2/3以前的全部,包括胼胝体的大部,于背外侧面达额中回上缘或上半、额上回、中央前、后回上1/4、顶上小叶和顶下小叶上缘以及额叶底面眶部内侧半。额叶后部、旁中央小叶及楔前叶等部的血液供给,有时可能来自对侧大脑前动脉,这在临床上值得注意。
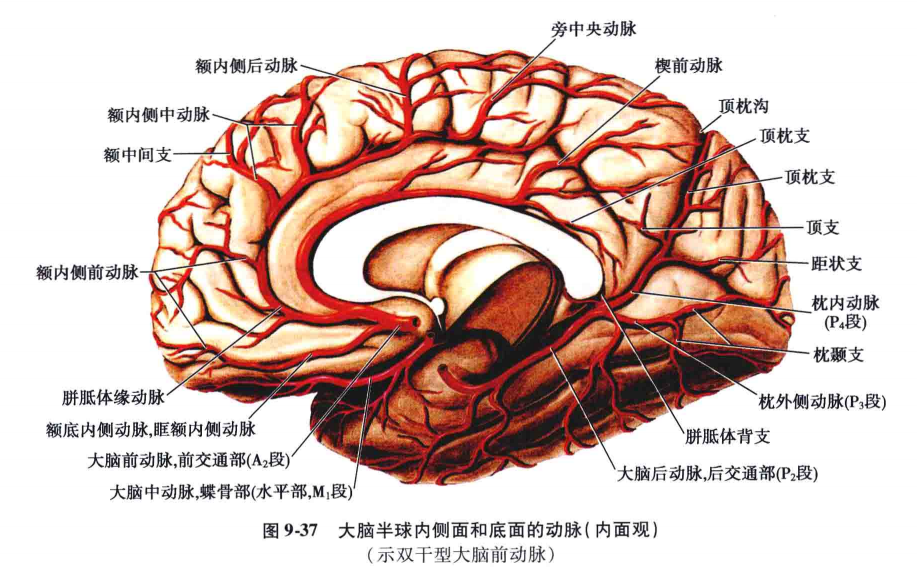
大脑前动脉中央支的分支分布∶大脑前动脉中央支命名和分组均不甚统一。本文称之为纹体内侧动脉,或称中央支前内侧群。起自大脑前动脉和前交通动脉,可分为两组∶
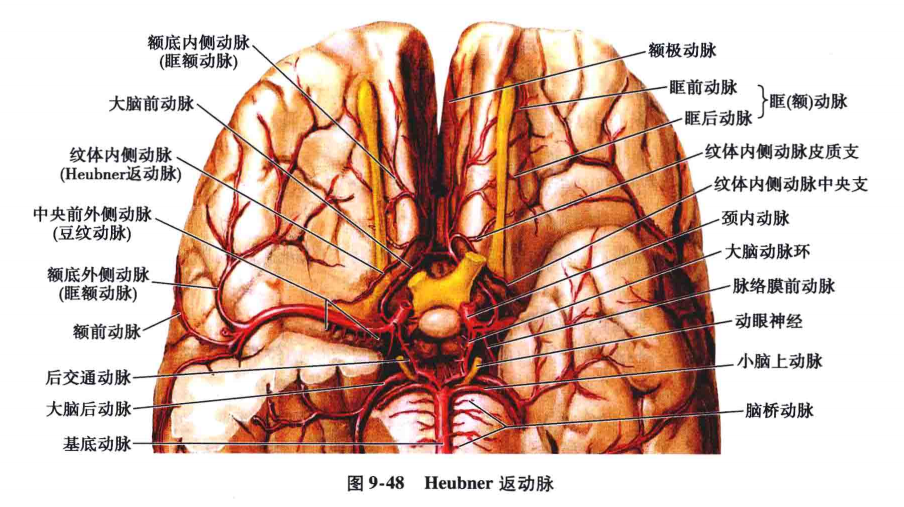
1)内侧前穿动脉∶也叫前纹体动脉、腹侧纹体动脉、返动脉或郝伯奈尔(Heubner)动脉。一般在大脑前动脉平前交通动脉处或在其前方的外侧缘发出(图9-45~图9-47),数目多为一支,两支者很少。此动脉发出后,返向后外行,多在直回下面横过,达嗅结节附近分为2~3个小支,达前穿质,在前内侧嗅裂内侧端穿入脑实质内,其中外侧的一小支经壳核前端的外侧面呈弧形上行,穿过内囊前肢至尾状核外侧部;中间的小支较细小,且不恒定,经尾状核头的外侧上行;内侧小支经尾状核头的前缘上行(见图9-47)。返动脉一般都在行程中发出1~2条小的皮质动脉至眶部内侧部的皮质(图9-48),穿入脑实质后供应壳核前端、尾状核头及两者之间内囊前肢和眶面内侧部的皮质。
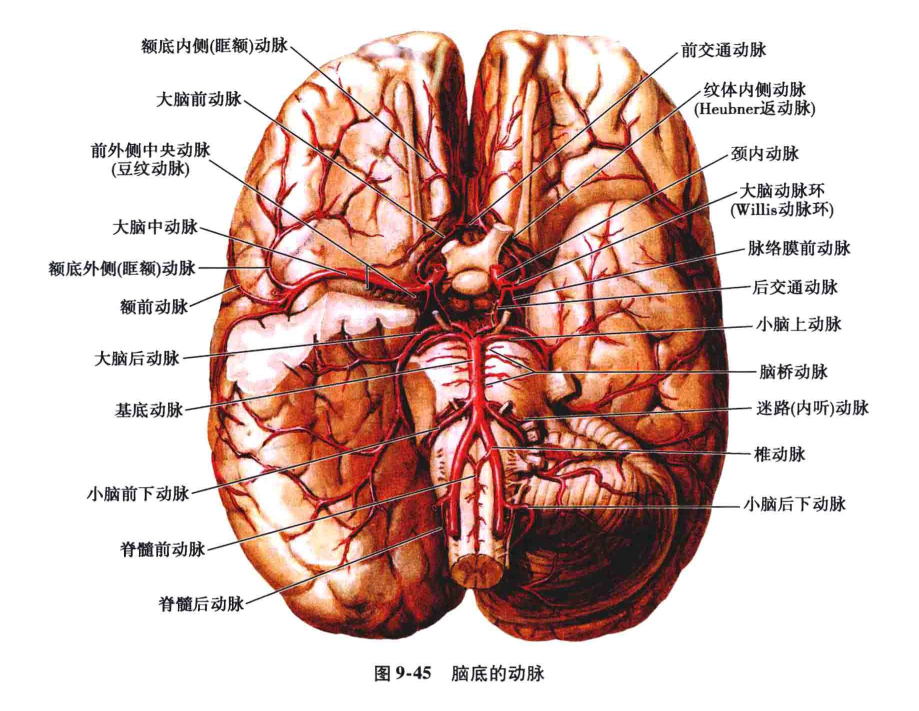
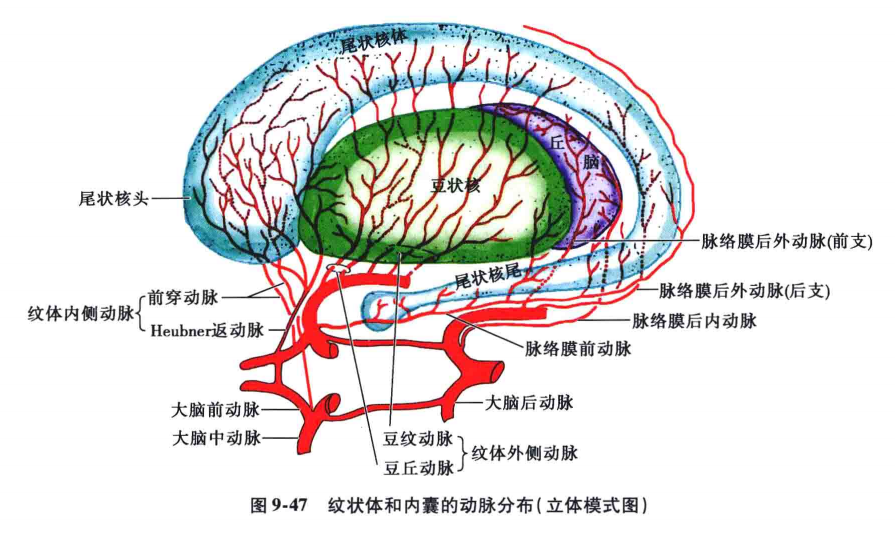
2)外侧前穿动脉∶或称中央短动脉,在大脑前动脉发出前交通动脉以前的近侧段的中部或开始部向外侧发出一或两个较大的支(纤细的有8~10支),稍向后外方行,一支经前连合前面,另一支经前连合后面,直达尾状核体的前部内侧面(约平丘脑前结节平面)。供应尾状核头部及尾状核体前部的内侧面(见图9-48)。此动脉还有一些纤细支向内侧至视上部和胼胝体膝等处。
(1)大脑前动脉近侧段闭塞∶大脑前动脉主干在前交通动脉以前发生闭塞时,一般不出现临床症状,因为闭塞侧大脑前动脉远侧段供应区可通过前交通动脉从对侧大脑前动脉获得血液供应。
(2)大脑前动脉在前交通动脉和内侧前穿动脉(返动脉)之间发生闭塞∶可累及大脑前动脉皮质支及中央支,产生相应的临床症状和体征(图9-51)。

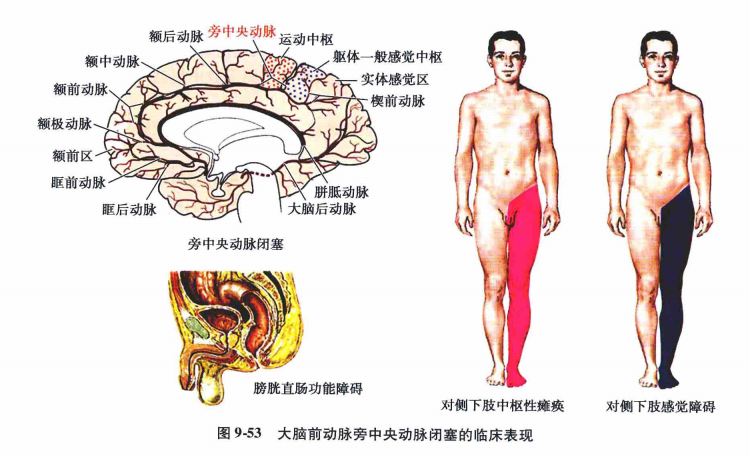
(3)胼周动脉主干闭塞∶如果胼周动脉与大脑中动脉和大脑后动脉之间没有充分的侧支循环,旁中央小叶可以发生缺血或软化,在临床上表现为对侧下肢中枢性瘫痪、感觉障碍和膀胱直肠功能轻度障碍(图9-52)。
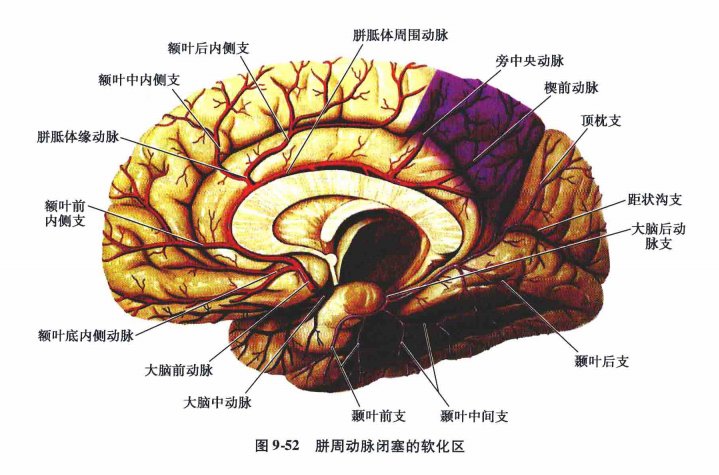
(4)旁中央动脉闭塞∶表现为对侧下肢中枢性瘫痪、感觉障碍及膀胱直肠功能障碍(图9-53)。
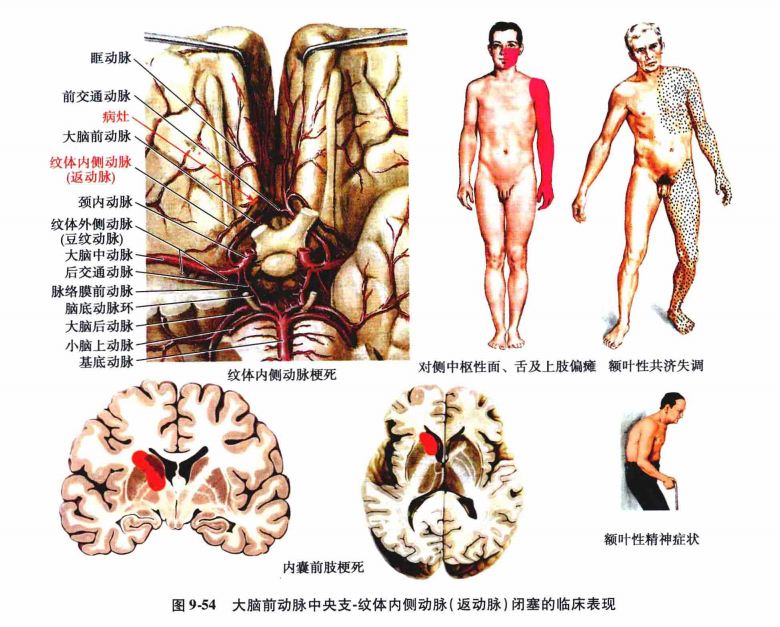
(5)大脑前动脉中央支-纹体内侧动脉(Heubner返动脉)闭塞∶临床比较少见,可由于直回后端部分突出或前穿质有严重水肿等因素而发生闭塞。闭塞后由于内囊膝部和后肢前部缺血或软化发生对侧中枢性面、舌瘫及上肢轻瘫(图9-54);由于内囊前肢缺血或软化,可引起额叶性共济失调;如果发生在优势半球,可出现智力障碍。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










图文并茂。
63
收藏学起来
66