PNAS:胞外ATP可诱导HIV从巨噬细胞释放
2015-06-29 佚名 生物谷
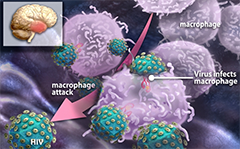
HIV-1(1型HIV)病毒会感染CD4+ T淋巴细胞和巨噬细胞。被感染的巨噬细胞和T淋巴细胞在两个方面存在差异,其一是,很少或者完全不存在细胞的病变,其二是新复制产生的HIV病毒颗粒,开始在携带HIV病毒的巨噬细胞( virus-containing compartments,VCC)中聚集。因此,巨噬细胞就像特诺伊木马一样,携带者大量的HIV病毒颗粒,遭遇细胞坏死因子的时候,巨噬细胞破裂并释放
HIV-1(1型HIV)病毒会感染CD4+ T淋巴细胞和巨噬细胞。被感染的巨噬细胞和T淋巴细胞在两个方面存在差异,其一是,很少或者完全不存在细胞的病变,其二是新复制产生的HIV病毒颗粒,开始在携带HIV病毒的巨噬细胞( virus-containing compartments,VCC)中聚集。因此,巨噬细胞就像特诺伊木马一样,携带者大量的HIV病毒颗粒,遭遇细胞坏死因子的时候,巨噬细胞破裂并释放出HIV病毒。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#PNAS#
59
有意思
181
#ATP#
63