Nature:科学家发现膳食纤维和抗生素影响肠道菌群平衡的关键机制!
2017-08-14 奇点网 奇点网
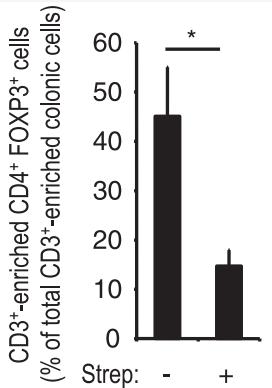
随着肠道微生物的研究愈发受到重视,它的概念和作用也逐渐“飞入寻常百姓家”,为大家所了解。无论是研究人员还是科普人士都会提醒大家,“肠道微生物的平衡和稳态很重要,我们要保护肠道内有益的微生物” “要多吃富含膳食纤维的食物,对肠道微生物好” “要少用抗生素,会伤害肠道微生物,导致菌群失调”。




本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#科学家发现#
62
#Nat#
89
#肠道菌群平衡#
63
#膳食#
59
#肠道菌#
69