Cardiovasc Diabetol:280万男女青少年随访数据显示血压和BMI竟呈相反的变化趋势!
2022-01-05 MedSci原创 MedSci原创
过去40年中男女DBP值的下降趋势,尽管BMI和肥胖患病率显着增加,但SBP的变化更为温和。
在一般人群中,血压升高 (BP)是导致心血管发病率和死亡率的主要因素。许多研究报告了青少年血压升高与成年高血压以及晚年肾脏和心血管疾病发病率和死亡率之间的关联。大多数西方国家儿童和青少年肥胖的人数一直在增加,而大多数相关研究报告舒张压 (DBP) 多年来有所降低,收缩压 (SBP) 在较小程度上降低。本研究的目的是分析44年期间测量的SBP和DBP的长期趋势。
这项以全以色列人口为基础的研究包括2785515名以色列青少年(41.6%为女性,平均年龄为17.4岁),他们在1977年至2020年强制服兵役之前接受了医学评估,并测量了体重、身高和血压。研究周期分为5年。线性回归模型被用来描述沿时间间隔的趋势P。采用协方差分析计算体重指数调整后的血压平均值。
在研究期间,男性和女性的平均体重指数分别增加了2.1和1.6kg/m2(男女的趋势 P<0.001)。男性平均舒张压降低3.6mmHg,女性降低2.9mmHg(两性P<0.001。男性平均收缩压升高1.6mmHg,女性降低1.9mmHg。当根据体重指数调整血压值时,这些趋势也是一致的。
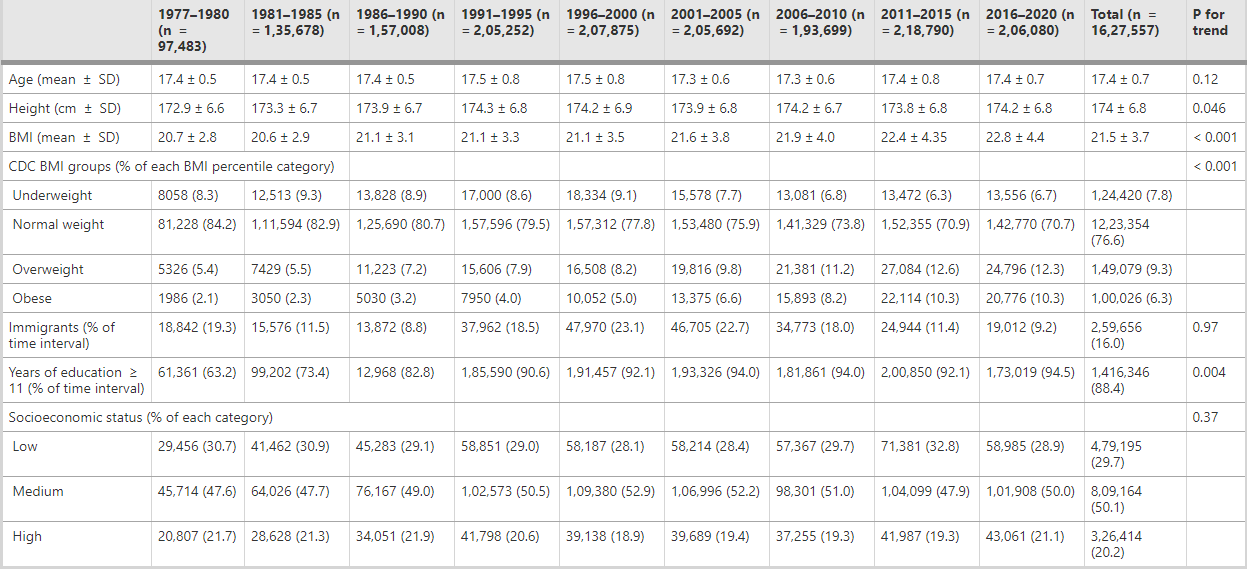
按时间间隔划分的男性特征(n = 1,627,557):1977-2020年体重指数和血压的相反趋势
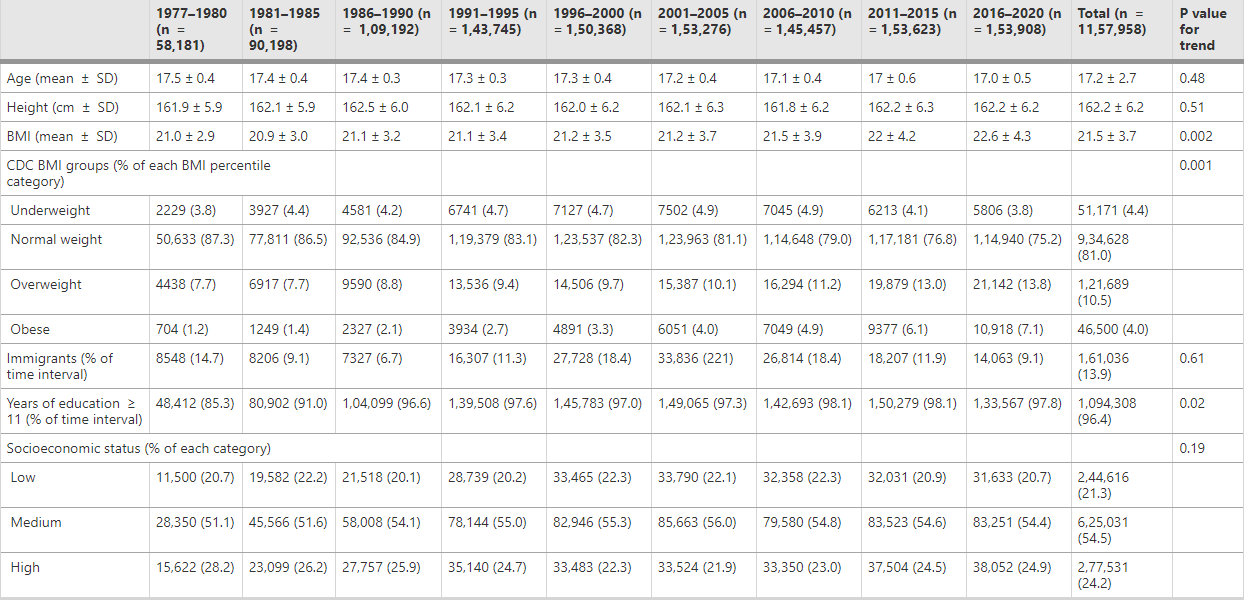
按时间间隔划分的女性特征(n=1,157,958):1977-2020年体重指数和血压的相反趋势
在这项全国性研究中,证明了男性SBP略有增加的趋势,为1.6mmHg;在40年的时间里,女性的下降幅度为1.9mmHg。同时,男性和女性的DBP平均下降分别为3.6和2.9mmHg。在考虑了整个研究期间 BMI 以及所有 BMI 类别层级的增加后,这些趋势仍然存在。
总之,过去40年中男女DBP值的下降趋势,尽管BMI和肥胖患病率显着增加,但SBP的变化更为温和。
参考文献:Fishman, B., Zloof, Y., Orr, O. et al. The opposing trends of body mass index and blood pressure during 1977–2020; nationwide registry of 2.8 million male and female adolescents. Cardiovasc Diabetol 20, 242 (2021). https://doi.org/10.1186/s12933-021-01433-0
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#DIA#
100
#ASC#
80
#BET#
75