Spine J:恐惧-回避信念可作为非特异性腰痛预测因素
2014-06-05 伊文 丁香园
腰痛(LBP)是指腰、腰骶、骶髂、臀部或腿部一组疼痛的主观感觉,可伴有腿部疼痛、麻木和无力。大约有60%~80%的成年人在生活中有过腰痛的经历。腰痛是一个复杂的、多因素共同作用的结果,包括体质因素、躯体因素、心理和环境因素等,因此仅仅针对躯体因素的经典治疗方法常常不能阻止腰痛朝慢性化方向发展,而心理社会因素对腰痛发病及预后的影响越来越受到重视。 对一般人群发生腰痛危险因素的调查显示,心理
腰痛(LBP)是指腰、腰骶、骶髂、臀部或腿部一组疼痛的主观感觉,可伴有腿部疼痛、麻木和无力。大约有60%~80%的成年人在生活中有过腰痛的经历。腰痛是一个复杂的、多因素共同作用的结果,包括体质因素、躯体因素、心理和环境因素等,因此仅仅针对躯体因素的经典治疗方法常常不能阻止腰痛朝慢性化方向发展,而心理社会因素对腰痛发病及预后的影响越来越受到重视。
对一般人群发生腰痛危险因素的调查显示,心理社会因素比生物医学或生物力学因素的影响作用更大。研究显示,成年导致腰背痛发生的心理社会因素主要包括关于腰背痛的消极态度(认为腰背痛具有伤害性或潜在致残性)、恐惧-回避行为(使腰背痛患者减少腰部活动)、消极的期望(认为在腰背痛治疗中被动比主动更有益)、抑郁倾向和社交回避等,这些因素的存在提示对腰背痛患者的心理社会状态进行评估的重要性。
近年来,恐惧-回避信念逐渐成为研究热点,被用于解释心理社会因素是如何影响疼痛过程、慢性腰痛以及功能障碍的发生。目前国际上用于评价恐惧-回避信念的量表主要有恐惧-回避信念问卷(fear-avoidance belief questionnaire, FABQ)量表和恐动症Tampa评分(TSK)量表。1993年,Waddell等发明了FABQ用来评估恐惧-回避信念对腰背痛患者活动和工作的影响。
它是一含有16个选项的自评问卷,每个选项有0-6分7个等级;有2个分量表,一个分量表测量对体力活动的恐惧-回避信念如何影响腰背痛,另一分量表测量对工作的恐惧-回避信念如何影响腰背痛。FABQ最后得分是通过每项分值的叠加,得分高表示恐惧-回避信念的水平高。另一项恐惧-回避信念评分量表——TSK评分量表在国外已成为一个最广泛用于评估疼痛信念的调查问卷.
但在中国TSK评分量表还没有相应的译文版本,国外TSK评分量表是对腰腿痛畏惧行为重要评估量表,如挪威、瑞士、荷兰、西班牙、葡萄牙等。最早的版本是17个项目自我评估,问卷中每个问题采用4个分值,从1(强烈不同意)到4(非常同意),4个项目(4, 8, 12, 16)呈反向得分,总成绩从17到68不等,分数越高恐惧回避信念越强。
尽管有许多研究已经开始关注到恐惧-回避信念对腰痛发病及预后的影响,但恐惧-回避信念对腰痛由急性向慢性转变的影响尚不清楚,相关研究也鲜有报道。为了进一步明确恐惧-回避信念对非特异性腰痛患者急慢性期临床结果的预测作用,瑞士学者Maria M. Wertli等进行了一项系统综述,该研究结果在近期的The Spine Journal杂志上发表。
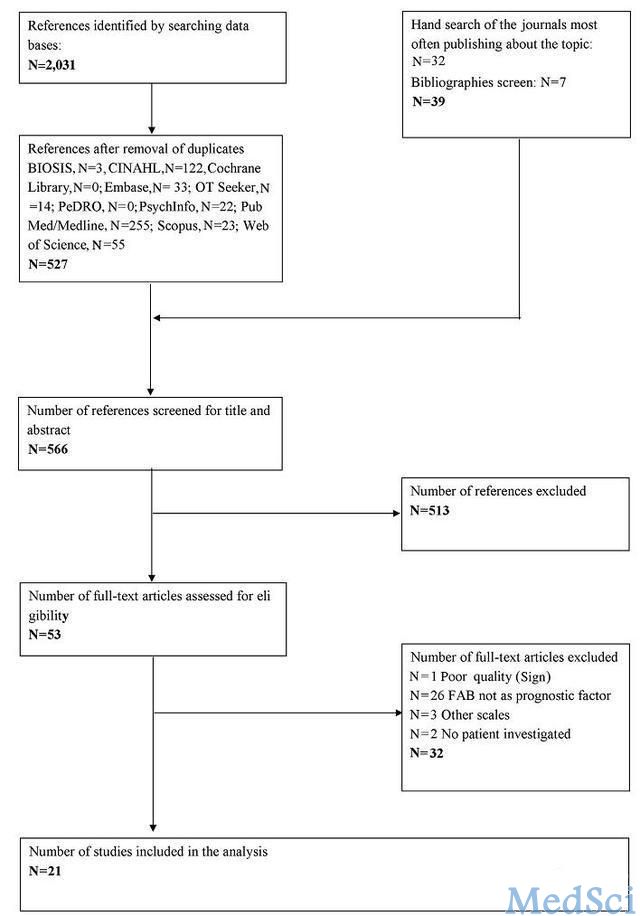
在该研究中,研究者通过检索BIOSIS、CINAHL、Cochrane Library、Embase、OTSeeker、PeDRO、PsycInfo、PubMed/Medline、Scopus、以及Web of Science等几大国际医学数据库获得相关文献,检索时间范围为1990年至2011年十月份之间。为了确保检索的完全性,研究者进一步对所有文献的参考文献进行手工检索。最后共检索出2031篇相关文献,通过筛选去除重复统计的文献,剩下566篇文献。最后通过阅读文章摘要和全文,最终纳入了21篇文献进行后续系统评价和分析。
该系统综述发现,存在最高等级的研究证据表明恐惧-回避信念可以作为亚急性LBP(4周至3个月之间)患者工作相关评价结果的一个预测因素。有四项队列研究,是由美国、加拿大、比利时等国家的残疾保险公司进行的,纳入的患者数量从258例至1068例不等。
这些研究者发现工作相关评价结果(而非重回工作岗位或病假相关结果)风险的增加与FABQ评分增加成正相关。比值比(OR)的范围为1.05(95%置信区间,1.02-1.09)至4.64(95%置信区间,1.57-13.71)之间。然而,恐惧-回避信念在急性LBP(<2周)与慢性LBP(>3月)中并无预测作用。
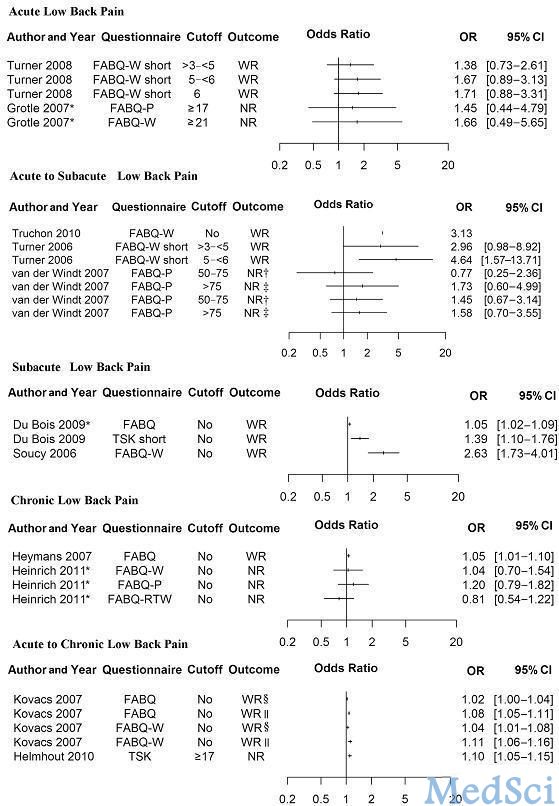
该研究结果表明,对于亚急性LBP患者而言,恐惧-回避信念可作为其结果的预测因素。因此,尽早的治疗包括减少恐惧-回避信念的干预措施,可能有助于避免疼痛延迟缓解和LBP慢性化的发生。
原始出处:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#Spine#
61
#特异性#
60
#预测因素#
64