EClinicalMed:与恶性血液病患者造血干细胞移植后的结果相关的新遗传变异位点!
2021-09-01 Nebula MedSci原创
具有生化功能的新基因位点的非 HLA 常见遗传变异也可显著影响恶性血液病患者非亲属供体来源的造血干细胞移植后的一年预后
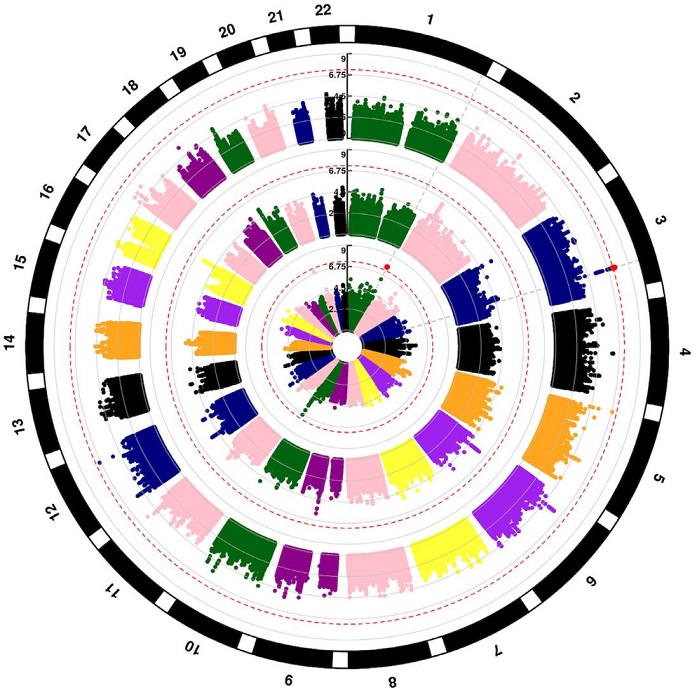
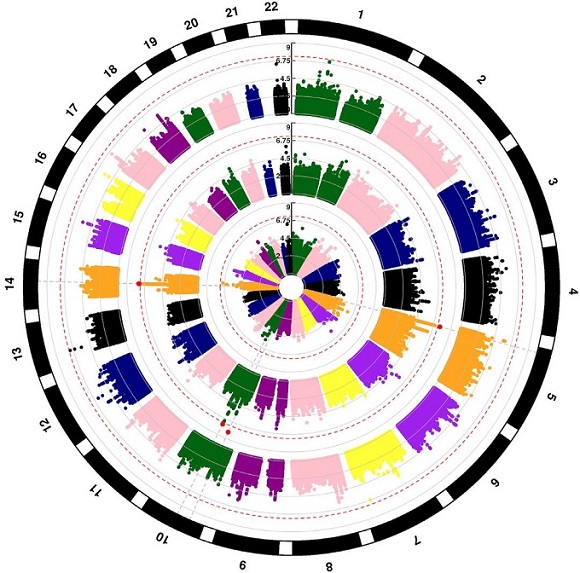
非人类白细胞抗原 (HLA) 遗传风险因素的鉴定或可通过额外位点匹配或个体化风险预测来提高患者同种异体血液或骨髓移植 (BMT) 后的存活率。研究人员推测,非 HLA 位点变异对非亲属供体(URD)来源的 BMT 后的 1 年总生存率 (OS)、疾病相关死亡率(DRM)或移植相关死亡率(TRM)有着显著的贡献,并开展了相关分析以进行验证,研究结果于近日发表在柳叶刀子刊上。
这是一项在来自两个独立队列(2000-2011年)的2887位急性髓系白血病(AML)、骨髓增生异常综合征(MDS)和急性淋巴细胞白血病(ALL)患者及其≥8/8 HLA匹配的 URD 中进行的全基因组关联分析(GWAS)。
与总生存率相关的变异位点
通过对两个队列进行荟萃分析系,在全基因组范围内发现多个非HLA位点变异与患者移植后的临床结果密切相关:总生存率(OS)与受体MBNL1基因上的rs9990017位点变异和LINC02774基因rs10927108位点的供体-受体基因型错配相关(风险比[HR]分别是 1.4, 95% CI 1.24–1.56, p=3.3×10-8和1.34, 95% CI 1.21–1.48, p=2.0×10-8)。
与疾病相关死亡率相关的变异位点
疾病相关死亡率(DRM)与供体基因组的PCNX4(rs79076914, HR 1.7, 95% CI 1.41–2.05, p=3.15×10-8)、LINC01194 (rs79498125, HR 1.86, 95% CI 1.49–2.31, p=2.84×10-8)、ARID5B (rs2167710, HR 1.5, 95% CI 1.31–1.73, p=6.9×10-9) 和CT49 (rs32250, HR 1.44, 95% CI 1.26–1.64, p=2.6×10-8)上的位点变异相关。
与移植死亡率相关的变异位点
移植相关死亡率(TRM)与受体基因组TRM基因rs141591562位点变异 (HR 2.33, 95% CI 1.74–3.12, p=1.26×10-8)和EPGN与MTHF2DL基因之间的rs75868097位点供体-受体基因型错配(HR 2.66, 95% CI 1.92–3.58, p=4.6×10-9)相关。
总之,该研究结果首次证明了具有生化功能的新基因位点的非 HLA 常见遗传变异也可显著影响 URD-BMT 后的一年存活率;为供体选择提供了新的见解,可以指导治疗策略并在未来的验证和功能研究后提供两例个性化的风险预测。
原始出处:
Theresa Hahn, et al. Novel genetic variants associated with mortality after unrelated donor allogeneic hematopoietic cell transplantation. EClinicalMedicine. August 24, 2021. https://doi.org/10.1016/j.eclinm.2021.101093
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#细胞移植#
66
#变异位点#
120
干细胞是热点,但是进入临床仍然需要时间和临床疗效验证哦
141
#造血干细胞#
57
#变异#
60
#遗传变异#
69
#造血#
67
#clinical#
79
#恶性血液病#
117
#Med#
67