颅内环形强化——脑脓肿诊断的这些细节你注意了吗?
2022-12-23 ANDs ANDs 发表于安徽省
正常脑MRI——正常脑组织在MRI像上,灰白质界限清楚,在T1WI上白质信号高于灰质,在T2WI上灰质信号高
正常脑MRI——
正常脑组织在MRI像上,灰白质界限清楚,在T1WI上白质信号高于灰质,在T2WI上灰质信号高于白质,各脑叶,脑沟,脑裂,脑池及脑室形态自然,无变形及增大或缩小,各中线结构居中。
脑血管疾病——
脑梗死
MRI平扫缺血性脑梗死表现为片状或扇形长T1长T2信号,可伴有不同程度的占位效应,出血性梗死则表现为病变区内含合并短T1信号,增强扫描梗死早期可见病变区内动脉强化影象,亚急性期则出现脑回样强化,陈旧性梗死一般无强化,腔隙性梗死则表现为小斑点样长T1长T2信号,一般无需要做增强扫描。
病例1:缺血性梗死
脑梗死的部位,形态,平扫信号特点及增强扫描所见是诊断本病的主要依据。大面积梗死合并脑水肿或脑肿胀时可产生显著的占位效应,甚至可以引起中线移位,不可误认为脑肿瘤。
病例2:出血性脑梗死
出血性梗死是在缺血性梗死基础上因在灌注发生的梗死区内出血,因此,其主要MRI表现为在片状长T1长T2信号中出现出血信号,其内的出血信号在急性出血一般为短T1短T2信号,亚急性期出血为短T1长T2信号。
病例3:多发腔隙性脑梗死
腔隙性脑梗死为深部脑组织的小面积梗死,好发部位为基底节,丘脑,脑干,小脑及脑室旁白质区。应写清病灶的部位,大小,数目,鉴别诊断时应注意与脑血管周围腔隙相鉴别。
颅内出血
颅内出血在MRI检查中除具有CT的一般形态学表现外,主要表现为出血信号的不同,在出血信号方面,超急性期T1WI呈等或稍低信号,T2WI呈现高信号,T1WI呈现低信号或中心呈现低信号,周边高信号,T2WI呈现低或极低信号,亚急性期T1WI和T2WI均表现为周边高信号,中心低信号;慢性期T1WI和T2WI均为高信号,T2WI高信号周围可见含铁血黄素沉积的黑边;残腔期T1WI呈现低信号,T2WI呈现极低信号。脑出血周围水肿呈现长T1长T2信号,有一点需要说明,在疾病分类上大多数作者将硬膜下,硬膜外及蛛网膜下腔出血分在脑外伤中,本书之所以将这些疾病归入颅内出血一并讨论,主要考虑到各种颅内出血在MRI信号演变方面有共同规律。
病例1:脑出血(急性期)
脑出血重点应在诊断报告中写明出血的部位,大小或出血量,出血在T1WI和T2WI上信号特点,水肿情况及占位效应,鉴别诊断时应注意排除肿瘤卒中及脑血管畸形合并出血。
病例2:硬膜下血肿(亚急性期)
报告中重点描述硬膜下血肿的形态,信号,脑回推挤征及占位效应,诊断中应注意与硬膜外血肿相鉴别。
病例3:硬膜外血肿(超急性期)
书写报告时重点描述血肿的形态,部位,大小,信号及占位效应,鉴别诊断时重点与硬膜下血肿相鉴别。
病例4:蛛网膜下腔出血
本病重点描述出血的部位,蛛网膜下腔信号改变,脑室系统信号改变及颅内有无动脉瘤和脑血管畸形征象等。
颅内肿瘤
神经胶质瘤
神经胶质瘤是起源于星形细胞,少枝胶质细胞及室管膜细胞等神经系统组成成分的一类肿瘤。
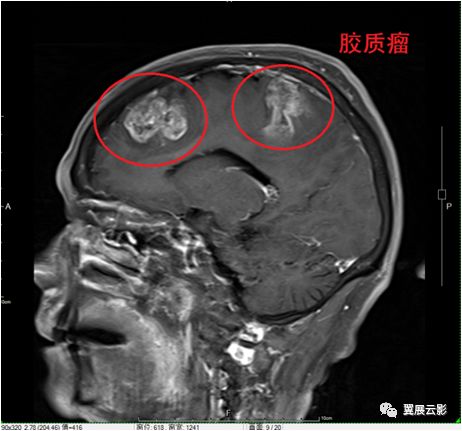
病例1:左额叶胶质瘤
在MR图象上,病变部位于大脑半球,亦可发生在小脑,脑干或脑室系统,T1WI病变多呈低信号或低,等混合信号,若肿瘤内合并出血可出现片状短T1信号,T2WI肿瘤呈不均匀高信号,病变多呈现不规则形,境界欠清楚,边缘与正常脑组织肿分界不清,肿瘤周围多伴有不同程度的水肿,由于肿瘤生长而产生占位效应,包括脑沟和脑裂变平,闭塞,脑室受压,变形移位及中线结构移位等征象,增强扫描表现取决于肿瘤的类型及血脑屏障破坏的程度,偏于良性或低密度恶性的肿瘤通常无明显强化或轻度强化,恶性胶质瘤呈现显著不均匀恶化,强化方式通常为片状,团块状,环状或不均匀强化,肿瘤强化的程度与方式主要取决于病理类型,恶性度或血脑屏障的破坏程度以及肿瘤内内部是否合并坏死,囊变及出血等病理改变。
胶质瘤重点描写其部位,范围或大小,形态,边缘,平扫T1WI的信号特点,信号均匀性,占位效应及增强扫描时肿瘤强化的程度与方式,诊断时要注意与血管性疾病,炎性病变及脑外病变相鉴别。
病例2:室管膜瘤
本病MR平扫呈现不均匀长T1长T2异常信号,增强扫描一般病灶呈现轻中度不均匀强化,室管膜瘤在书写报告时应重点强调部位,病灶信号,均匀性及其内是是否合并囊变,出血,坏死等改变,脑室系统受累或受压变形及脑积水情况,增强扫描所见对诊断亦有较大帮助。
脑膜瘤
脑膜瘤属于脑膜内皮肿瘤,约占脑肿瘤的20%,是仅次于胶质瘤的常见原发性脑肿瘤。
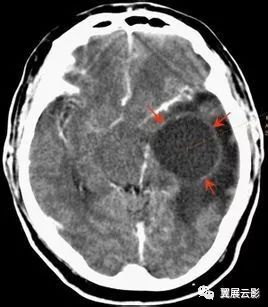
病例1:左额叶凸面脑膜瘤
MR扫描脑膜瘤多呈圆形或类圆形,部分呈现不规则形,少数呈现扁平型。肿瘤边缘规则,境界清楚,可见伪包膜,肿瘤以宽基底附着于硬脑膜或颅骨。平扫T1WI多数脑膜瘤呈现等T1信号,少数呈长T1或短T1信号;T2WI多数脑膜瘤呈现等T2信号,少数呈现长T2或短T2信号。病灶有不同程度的占位效应,临近结构受压,增强扫描瘤体呈现显著强化,且可见邻近脑膜增厚强化。肿瘤附着处颅骨可见破坏或增生。脑膜瘤重点强调好发部位,形态,边缘,广基征,邻近颅骨改变,平扫信号特点,占位效应,瘤周水肿,增强扫描肿瘤强化的方式与程度及有无脑膜尾征等。本病属于脑外肿瘤,应注意与脑内肿瘤相鉴别。
病例2:鞍结节脑膜瘤
鞍结节脑膜瘤重点强调肿瘤的基底部附着于鞍结节,肿瘤的信号,形态,增强扫描所见及蝶鞍大小,形态有无变化,邻近结构受压情况等。诊断时应注意与垂体瘤,颅咽管瘤及鞍隔脑膜瘤等相鉴别。
垂体腺瘤
垂体腺瘤起源于腺垂体细胞的异常结节性增生,占颅内肿瘤的10%—15%,发病高峰年龄在40—-50岁,男性多于女性,在病理组织学上,绝大多数垂体瘤呈现膨胀性生长,少数肿瘤沿鞍区的神经血管间隙浸润性生长,瘤体内常合并出血,坏死及囊性变。主要临床表现为头痛,视力障碍,内分泌变化,第ⅢⅣⅥ对脑神经及第Ⅴ对脑神经第1支受压症状,此外,患者还可以出现多饮,多尿,嗜睡等丘脑下部受累的症状,影象学上将直径>10mm的垂体瘤称为垂体大腺瘤,将直径<10mm垂体瘤称为垂体微腺瘤。
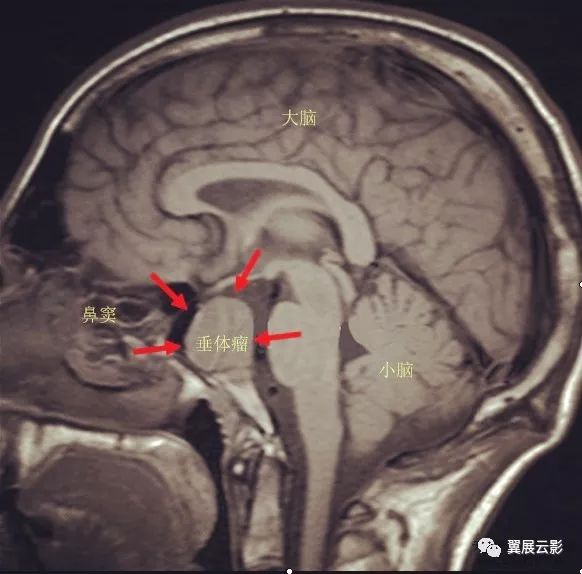
病例1:垂体大腺瘤
垂体大腺瘤多呈现卵圆形,葫芦状或雪人状,少部分侵袭性垂体瘤呈现不规则形或分叶状,MR扫描T1WI呈现长T1或等T1信号,T2WI呈现长T2或等T2信号,Gd-DTPA增强扫描肿瘤实质部分均匀强化,出血,囊变坏死区不强化,此外,尚可见蝶鞍扩大,鞍底下陷,视交叉上抬受压及海绵窦受累等征象。垂体微腺瘤MR平扫多呈现小结节状长T1长T2信号,病变局部垂体上缘膨隆,垂体柄向对侧移位,局部鞍底下陷或骨质破坏,动态增强早期微腺瘤强化不明显,而正常垂体组织强化明显,故增强早期微腺瘤呈现充盈缺损样改变,延迟期可出现轻中度强化,垂体大腺瘤重点描述肿瘤的形态,信号,蝶鞍的改变,海绵窦及视交叉受累情况。此外,还应注意瘤体内部是否合并出血,坏死囊变等改变。诊断时应注意与鞍上肿瘤如颅咽管瘤等相鉴别。
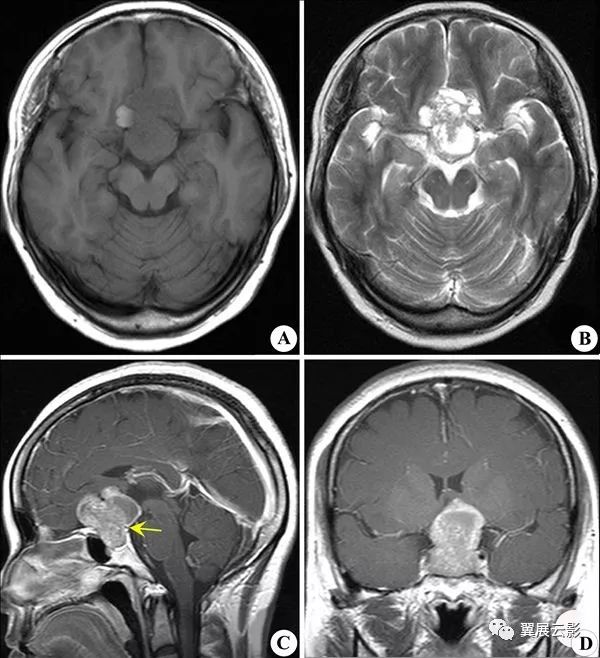
病例2:垂体微腺瘤
书写报告时重点描述MRI平扫时肿瘤的信号及垂体柄移位,垂体上缘圆隆和鞍底骨质改变等间接征象,增强扫描以冠状面为主,重点观察动态增强早期垂体内部是否出现充盈缺损样小低信号区。诊断时应密切结合临床,青春期垂体外观较成人饱满,不可盲目诊断为微腺瘤,临床症状,实验室检查和影象学表现要综合考虑,方可提高本病诊断的正确率。
 颅咽管瘤
颅咽管瘤
颅咽管瘤起源于原始口腔形成过程中的拉氏袋残余组织成分,是仅次于垂体腺瘤的常见鞍区肿瘤,本病占颅内肿瘤的4.7%—6.5%,男性略多于女性,以青少年多见,但成人亦可发病,肿瘤易囊变,囊内含有大量胆固醇和油性物质,此外,瘤体内还含有大量湿性角质蛋白,纤维组织及慢性炎性反应成分,约70%的肿瘤可发生钙化,本病常见的临床表现为颅内压增高症状,视力和视野损害,垂体低功,下丘脑症状,精神症状及某些脑神经受损症状。
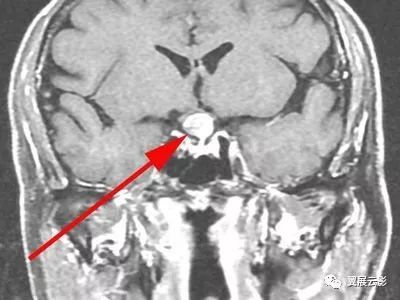
MU扫描肿瘤可表现为短T1长T2信号,长T1长T2信号,长T1短T2信号及等T1长T2信号,总之,颅咽管瘤的MRI信号呈现多种表现形式,这与肿瘤内含有多种病理组织成分有关,80%的颅咽管瘤位于鞍上,少数位于鞍内,病变可侵入第三脑室内,极少数可侵入蝶鞍内或颅低,肿瘤呈圆形,类圆形或不规则形。增强扫描肿瘤实体部分及囊壁明显强化,囊变部分不强化。
听神经瘤
听神经瘤是发生于第Ⅷ对脑神经的良性肿瘤,占桥小脑角区肿瘤的80%以上,病理组织学上听神经瘤属神经鞘瘤,质地较硬,有包膜,瘤体内部易发生出血,坏死及囊变,本病早期症状为耳鸣和听力下降,晚期症状为听力丧失,头昏,眩晕,头痛,共济失调,声音嘶哑,吞咽困难,面部麻木等。
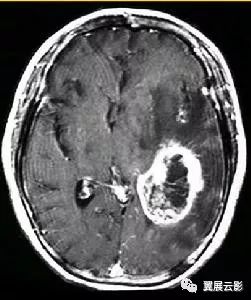
病例1:听神经瘤
MRI扫描表现为桥小脑角区圆形类圆形异常信号肿块,伴听神经增粗或内听道扩大,T1WI呈现等或低信号,T2WI呈现显著高信号,其内部含合并囊变时瘤体信号常不均匀,增强扫描肿瘤实体部分显著强化,囊变坏死区不强化,本病在重点描述病变的位置在桥小脑角区,肿块同侧听神经显著增粗及内听道扩大,平扫的信号特点及增强后表现,除描述直接征象外,尚需要描述周围结构受压,移位情况及有无脑水肿与幕上脑积水等。本病重点要与脑膜瘤,三叉神经瘤和胆脂瘤相鉴别。
脑转移瘤
脑转移瘤是颅外原发肿瘤经血行通路转移所导致,转移瘤常见多发,但颅内单发转移瘤检查出率渐增多,约80%的转移瘤位于大脑半球,约20%发生于后颅窝。转移瘤生长迅速,其内常合并瘤内出血,坏死及囊变,常见的临床表现为头痛,恶心,呕吐,血压增高,视乳头水肿,肢体运动障碍,癫痫,性格改变,智力障碍及脑神经受损等症状。
病例1:多发脑转移瘤
MR平扫转移瘤多呈等T1或长T1,等T2或长T2信号,瘤体内囊变坏死区呈明显长T1长T2信号,个别具有顺磁效应的转移瘤如黑色素瘤可出现短T1短T2信号,增强扫描病灶一般呈结节状或环状强化,转移瘤周围常有显著的脑水肿。多发脑转移瘤重点强调病变的位置发生在大脑,小脑,还是其他部位,病灶具体位于哪个脑叶,病灶是否位于皮,髓质交界区,病灶的形态和数目,平扫T1WI,T2WI信号特点及增强扫描所见,应密切观察瘤体内是否合并坏死,囊变等合并征象,本病需要与多发性脑脓肿,脑囊虫等疾病相鉴别,结合病史和原发肿瘤情况一般鉴别诊断不难。

病例2:单发脑转移瘤
单发脑转移瘤在报告书写时重点强调病灶的位置,形态,大小,平扫T1WI及T2WI信号特点及增强扫描时所见,重点要与胶质瘤,脑膜瘤和脑脓肿做鉴别。
脑挫裂伤
脑挫裂伤是颅脑外伤中最严重和最常见的一种,主要病理改变为局部脑组织水肿,小出血灶及脑组织坏死,液化等。患者常有头痛,恶心,呕吐,意识障碍,昏迷及神经定位体征,重症病例可出现颞叶钩回症及枕大孔疝等临床表现。
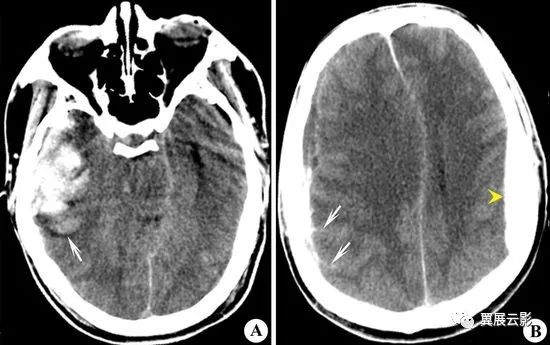
MRI平扫挫伤区水肿亦呈现长T1长T2信号,出血灶信号随损伤时间不同呈现各种信号,坏死及液化区呈现明显长T1长T2信号,此外,脑挫裂伤根据损伤范围及水肿轻重可产生不同程度的占位效应。重点是描述脑挫裂伤的部位,出血及水肿的信号及占位效应等。注意有无合并蛛网膜下腔出血及颅骨骨折,结合外伤史一般诊断不难。
颅内感染性疾病——
脑脓肿
本病系化脓性细菌进入脑组织引起化脓性炎症,脑组织坏死,液化并在其周围形成纤维肉芽组织包绕而成,一般脓肿腔内由坏死组织和死亡的白细胞,细菌及细菌碎片等组成,脓肿壁由纤维肉芽组织组成,脓肿周围常伴有程度不等脑水肿,发病早期以头痛,发热,乏力等全身中毒症状为主,晚期则以颅高压临床表现为主。
本病的典型MRI表现为平扫T1WI脓肿壁呈现等T1或稍短T1信号,T2WI为等T2或稍短T2信号,脓肿腔内容物及周围水肿均呈长T1长T2信号;病灶有不同程度的占位效应,增强扫描脓肿壁显著变化。本病应重点描写病灶的部位,信号及增强扫描所见,并注意描写脓肿的大小及其占位效应,本病在鉴别诊断中重点和脑转移瘤相鉴别。
结核性脑膜炎
结核性脑膜炎是结核杆菌引起的软脑膜的慢性炎症,脑膜炎症可以发生于脑的任何部位,但以基底池和侧裂池为重,脑池内可沉积粘稠的纤维蛋白渗出物,本病可以并发脑实质内结核瘤,结核性肉芽肿或结核性脓肿,结核杆菌侵犯颅底部血管可引起脑梗死和脑软化,结核性脑膜炎通常合并脑积水,本病主要临床表现有低热,盗汗,食欲缺乏,疲倦,记忆力减退等结核中毒症状及颅高压症状,部分患者可出现偏瘫,脑神经受损等症状。

MR平扫可见脑室扩大,脑基底池内容物通常呈现等T1等T2信号或稍短T1长T2信号,增强扫描可见脑膜强化,以基底池及侧裂池明显,在基底节梗死通常呈长T1长T2信号,报告应重点描述有无脑室扩大,基底池及侧裂池信号改变,有无基底节梗死及增强扫描所见,注意观察脑质内有无结核球或结核性脓肿等改变。
单纯疱疹病毒性脑炎
本病是单纯疱疹病毒侵入脑内引起的炎性脑炎,主要病理改变为脑实质内出血性坏死及神经元和神经胶质细胞核内有病毒包涵体存在,本病发病通常无季节性,散在发生,发病急,病情严重,主要受累部位为额叶,岛叶,额叶皮质下区和扣带回,脑干和脑神经亦可受损,主要临床表现为发热,头疼,恶心,呕吐,脑膜刺激征,重症可出现抽搐,精神症状及意识障碍。
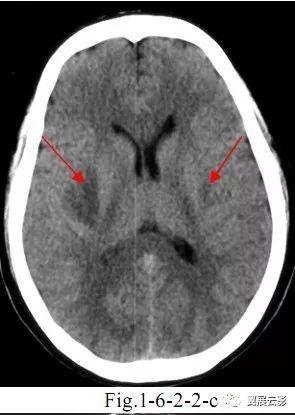 MR平扫于双侧或单侧颞叶,扣带回,岛叶等部位见片状长T1长T2异常信号,合并出血时其内可见点状或小斑片状短T1信号,局部脑组织肿胀,增强扫描病灶区可见斑片状或脑回状强化。本病在发病部位上具有一定特征,因此应详细描写病变所累及的脑叶,描写病变信号时应注意是否合并出血,结合临床表现本病一般诊断不难。
MR平扫于双侧或单侧颞叶,扣带回,岛叶等部位见片状长T1长T2异常信号,合并出血时其内可见点状或小斑片状短T1信号,局部脑组织肿胀,增强扫描病灶区可见斑片状或脑回状强化。本病在发病部位上具有一定特征,因此应详细描写病变所累及的脑叶,描写病变信号时应注意是否合并出血,结合临床表现本病一般诊断不难。
脑白质病——
多发性硬化
本病是中枢神经系统脱髓鞘疾病中最常见的类型,患者脑内和脊髓内可出现多发脱髓鞘斑块,病灶呈现散在分布,多位于侧脑室周围白质区和小脑,丘脑,基底节,脑干及脊髓亦可受累,镜下可见髓鞘崩解,病变区水肿,血管周围可见淋巴细胞,浆细胞浸润,随着病程的延长病变区可形成小软化灶,亦可出现胶质增生,晚期出现程度不等的脑萎缩,因病变可累及脑内多个部位,故临床表现较为复杂,早期患者常有头疼,发热,恶心,呕吐,头晕,乏力及全身不适,随着病情加重可出现单侧或双侧视力障碍。椎体束受累时出现运动障碍,小脑,脑干受损可出现眼球震颤,面瘫,听力障碍,构音及吞咽困难等。

MRI平扫病灶呈现长T1长T2异常信号,多见于双侧脑室旁白质区,呈现斑块状或斑点状,病灶大小不一,病变长轴与侧脑室壁垂直,与白质内小血管走行一致,增强扫描新鲜病灶或较新鲜病灶呈现斑片状或环状强化,陈旧病灶无强化,长期反复发作病侧可见程度不等的脑萎缩。本病重点描述病灶的部位,病灶的长轴与侧脑室壁的关系,平扫信号改变,增强扫描所见有无合并脑萎缩等征象。
肾上腺脑白质营养不良
本病为一种遗传性疾病,由于患者细胞内氧化体内异常,导致脂肪代谢紊乱,体内长链脂肪酸异常增多,本病同时累及脑组织和肾上腺,脑的主要病理改变为顶,枕及颞叶脑白质出现对称性脱髓鞘改变,随着病程的进展,脑的受累区可更加广泛,肾上腺的改变为萎缩或发育不全,本病好发于3—12岁儿童,早期症状为智力减退,随即可出现视力减退,共济失调,听力障碍,抽搐,皮肤色素沉着及低血压等症状。
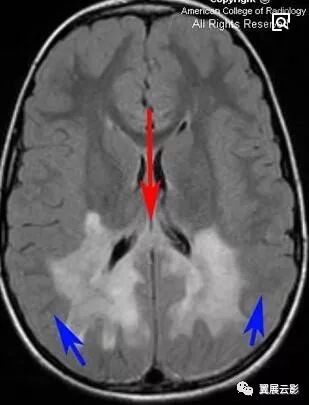
MRI平扫可见双侧侧脑室三角区周围白质区对称性大片状长T1长T2异常信号,胼胝体压部亦可呈现长T1长T2异常信号,将两侧大脑半球病变连接成蝶翼状改变,增强扫描病灶边缘部分可见花边样强化,中央部通常无强化,随着病程的延长,脑白质病变又后向前发展,范围逐渐扩大。本病特征性影象表现为双侧侧脑室三角区或枕角周围对称性脱髓鞘,并由胼胝体压部连接成蝶翼样改变,随着病情发展,病变由后向前扩展,上述征象有助于本病与其他脱髓鞘疾病的鉴别。
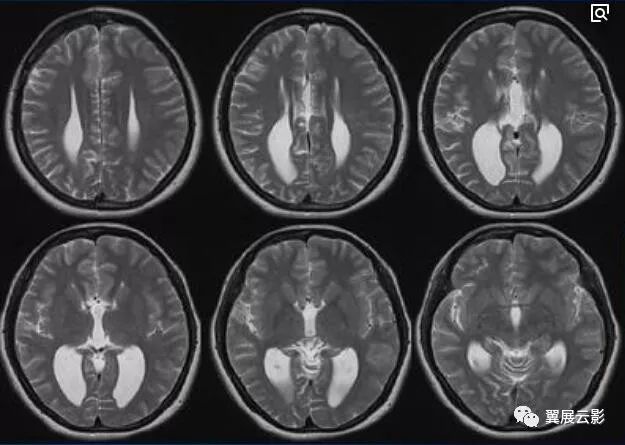
皮层下动脉硬化性脑病
本病是一种在脑动脉硬化基础上发生的以进行性痴呆为临床特征的脑血管病,主要病因为各种原因引起的脑动脉硬化导致大脑半球深部白质区长穿支动脉透明变性,管壁中层变厚,弹力组织变性,导致半卵圆中心和脑室旁白质局限性或弥漫性脱髓鞘,本病常伴有双侧基底节区腔隙性梗死和脑萎缩,一般胼胝体及皮层下弓状纤维不受累,本病多见于老年人,起病隐匿,主要临床表现为进行性记忆力减退,智力减退,语言障碍等,亦可出现局部神经定位体征。
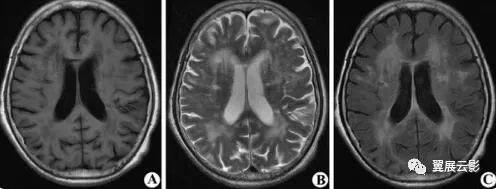 MRI扫描表现为脑室旁白质区或半卵圆中心片状长T1长T2异常信号,根据MRI表现分三型:1型脱髓鞘病灶局限于双侧额角旁或枕角旁白质区;2型脱髓鞘病灶散步于两侧侧脑室体及前后角周围,但病灶间相互融合;3型病灶发内继续扩大且相互融合,环绕双侧侧脑室周围。本病MRI上还可见双侧基底节区及半卵圆中心多发腔隙性梗死,2,3型病例可有脑萎缩表现。本病应注意描写脱髓鞘病灶的部位,形态及有无融合,同时还应注意描写有无多发腔隙性梗死及脑萎缩征象,本病应和多发性硬化相鉴别,本病脱髓鞘病灶一般不与脑室壁呈现垂直关系,一般胼胝体不受累,此两点有别于多发硬化。
MRI扫描表现为脑室旁白质区或半卵圆中心片状长T1长T2异常信号,根据MRI表现分三型:1型脱髓鞘病灶局限于双侧额角旁或枕角旁白质区;2型脱髓鞘病灶散步于两侧侧脑室体及前后角周围,但病灶间相互融合;3型病灶发内继续扩大且相互融合,环绕双侧侧脑室周围。本病MRI上还可见双侧基底节区及半卵圆中心多发腔隙性梗死,2,3型病例可有脑萎缩表现。本病应注意描写脱髓鞘病灶的部位,形态及有无融合,同时还应注意描写有无多发腔隙性梗死及脑萎缩征象,本病应和多发性硬化相鉴别,本病脱髓鞘病灶一般不与脑室壁呈现垂直关系,一般胼胝体不受累,此两点有别于多发硬化。
颅脑先天畸形与发育异常——
胼胝体发育不良
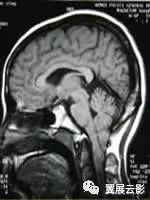
胼胝体是连接两侧大脑半球最重要的联合纤维,胼胝体发育不良病因目前尚未完全清楚,可能与遗传,感染,中毒,外伤等多种因素有关,胼胝体发育不全可分为完全性和部分性两种,完全性胼胝体发育不良绝大多数胼胝体联合纤维缺如,仅仅保留少量前后方向的投射纤维,部分性胼胝体发育不良,胼胝体缺如主要位于压部或嘴部,或两者均缺如,此外,胼胝体发育不良常合并中线区脂肪瘤及颅内其他畸形,本病一般无特异性临床表现,患者的症状多与伴畸形有关,如合并脑积水时可出现颅内高压症状,合并大脑半球发育不良或脑裂畸形可出现智力障碍,癫痫等症状。
MRI平扫矢状T1WI可清楚显示胼胝体发育不良的本身情况,结合其他断面可以发现双侧侧脑室前角分离,内侧凹隔,外侧角变尖,双侧枕角扩大,第三脑室上移,若合并脂肪瘤则可见中线区不规则形短T1中等长T2异常信号,合并纵裂蛛网膜囊肿时,可见纵裂区不规则形长T1长T2异常信号,合并脑积水则可见脑室系统扩大,合并颅内其他畸形时则合并相应的影象学改变。本病根据形态学改变平扫即可确定诊断,一般不需要增强扫描,矢状T1WI可以明确胼胝体发育不良的部分或类型,结合其他断面图象仔细观察有无其他合并症,如颅内脂肪瘤,脑积水,蛛网膜囊肿,脑裂畸形,灰质异位征,巨脑回,多小脑回畸形等。
小脑扁桃体下疝畸形
本病亦称chiari畸形或Arnold-chiari畸形,病因和发病机制迄今尚无定论,根据其病理改变分为4种类型,1型较为多见,主要病理改变为小脑扁桃体与小脑下蚯部向下疝入椎管,诊断标准为小脑扁桃体下端疝出枕大孔平面5mm以上,患者常合并脊髓空洞症和轻中度脑积水;2型为最常见的类型,病理改变在1型基础上延髓,脑桥下部向下移位,第四脑室下移延长,大多数患者合并脊髓脊膜膨出,几乎所有患者均合并脊髓空洞和脑积水,本型尚可合并颅内其他畸形;3型较少见;4型罕见。临床上,本病可有后枕部痉挛,头痛,复视,呕吐,眼球震颤,面肌瘫痪,听力减退,吞咽困难,步态不稳,共济失调,节段性分离性感觉障碍,严重者可出现偏瘫,四肢瘫等症状。
MRI颈部扫描可清楚显示前后颅凹及颈部的解剖学改变,矢状面图象可以判断小脑扁桃体下疝的程度,脑干,第四脑室是否有下移和变形,有无脊髓空洞症及颅颈联合部是否有发育畸形,如环枕融合,颅底凹陷或扁平颅底等。本病重点描写病理解剖学改变,特别应测量小脑下移的程度和小脑下引部,第四脑室位置颅底情况,并作出正确分型,同时应注意描写合并畸形的影象学表现。
灰质异位症
灰质异位症为神经元移行畸形的一种,一般认为本病的发生与中毒,感染,放射线,缺血,缺氧等致病因素有关,本病主要临床表现为癫痫,较大范围的灰质异位可引起头痛,精神呆滞,智力障碍等症状,本病合并颅内其他畸形。

MRI异位的灰质块在任何扫描序列上均与脑灰质呈现等信号,增强扫描无强化,较大的灰质块可产生占位效应,此外,MR扫描还可以发现其他颅内伴发畸形。本病在书写报告时应重点强调异位的灰质块在各种扫描序列上与大脑皮质相比,均呈现等信号,增强扫描无强化,病灶周围无水肿,结合临床一般诊断不难。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







收藏#收藏#
98