继PD1/PD-L1之后,谁能成为下一个肿瘤逃逸的经典通路?
2019-08-12 Charles 火石创造
肿瘤免疫(Immuno-Oncology,IO)治疗药物的研发热潮近年来如火如荼地进行,主导着药物研发领域的舆论制高点。继PD1/PD-L1之后,谁能成为下一个肿瘤逃逸的经典通路?
肿瘤免疫(Immuno-Oncology,IO)治疗药物的研发热潮近年来如火如荼地进行,主导着药物研发领域的舆论制高点。继PD1/PD-L1之后,谁能成为下一个肿瘤逃逸的经典通路?
一、肿瘤免疫(IO)治疗概况
IO治疗是继手术、放疗、化疗之后的又一新型治疗方法。近年来之所以被高度关注,是因为IO治疗彻底改变了传统药物治疗的方式,它通过激活人体自身的免疫系统而起到杀伤肿瘤的作用。既然堡垒是从内部攻破的,就需要“对症下药”,把败下阵来的免疫系统重新武装起来,再次向肿瘤发起攻击。
然而其发展历史并不是一帆风顺,而是经历了长期的被“冷落”之后才逐渐走上了历史舞台,继多家药企的PD1/PD-L1抗体上市之后,多种肿瘤免疫治疗的方式出现了井喷式的发展。

图1 IO治疗发展历程概览
二、IO治疗开始进入“百家争鸣”时代
继2017年癌症研究所对全球肿瘤免疫的做了调查研究,TANG等[2]的继续统计调查结果显示,2018年全球有3394个active agents出现在各阶段管线中,比2017年(2031个)增加67%,提示肿瘤免疫疗法开始进入“百家争鸣”时代,未来或许以多种形式在肿瘤治疗中发挥着不可替代的角色。
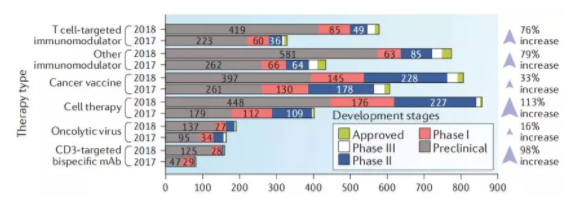
图2 2017年和2018年全球active agents数量分类统计
这些active agents涵盖了T细胞免疫调控、其他免疫调控、癌症疫苗、细胞治疗、溶瘤病毒和CD3靶向的双抗6种肿瘤免疫治疗方式。IO治疗正以多种形式发挥作用,如其他免疫调控子、癌症疫苗和溶瘤病毒等肿瘤免疫疗法也不同比例增加到了2018年的研发管线,在此不再赘述。
1. T细胞免疫调控
目前T细胞免疫调控是各大大分子药物会议最具热度的话题,以PD1/PD-L1单抗和CTLA-4单抗为代表的免疫blocking抗体,除国际上BMS、BSD、Roche和AZ等Big Pharmas几年前上市PD1/PD-L1抗体,2018—2019年初大家比较熟悉的国内Pharmas的PD1/PD-L1也相继上市,如君实生物的特瑞普利、信达生物的信迪利和恒瑞的卡瑞利珠,其他企业也在紧密追随。
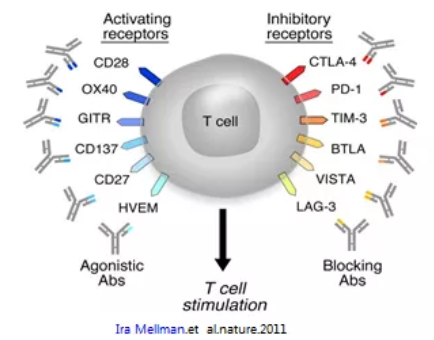
除了PD1/PD-L1这条肿瘤免疫逃逸通路的抗体外,T细胞上其他的可能参与逃逸的免疫共抑制性受体和免疫共刺激性受体的大分子agents也紧锣密鼓地在各个临床试验阶段进行,包括封闭、激活两个不同受体的双抗。
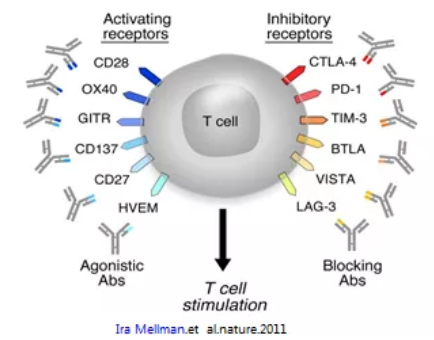
图3 T细胞的共刺激和共抑制受体
图片来源:《Nature》
2. 细胞治疗
自2017年Novartis和Kite的两款CD19-CART(Kymriah和Yescarta)批准上市以来,细胞治疗也刮起了一股炫风。相比2017年,2018年细胞治疗activeagents增加了113%,是各种肿瘤免疫治疗方式中增加比例最大的,由此也能看出各大药企对新型免疫治疗的痴迷和追求,争取在新的领域率先开辟自己的一片天地。
细胞治疗除了装上GPS装置的T细胞,其他免疫细胞也在尝试被定向和激活,在2019年5月初的芝加哥ASCO大会上,多个药企所展示的CTL细胞疗法、TIL细胞疗法和DC细胞疗法等在临床初期阶段不同的肿瘤患者上均产生了不错的响应,我们也期待这些细胞疗法在临床中后期能给我们更多惊喜。
3. CD3靶向的双抗
目前,全球上市的CD3靶向的双抗仅有2款,catumaxomab和blinatumomab,所以这一类别的免疫疗法有待进一步填补。从2017和2018年的全球研发管线中可以看出,2018年增加了98%进入到了研发管线中,然而这类疗法大多处于临床前和临床一期,极少推进到临床二期。
三、新靶点药物情况
据统计,2018年全球IO研发管线覆盖了417个靶点,比2017年增加了50%的新靶点。比如,JAK1如今也成了2018年IO治疗的新靶点,Fred Hutchinson Cancer Research Center发起了一项I期临床试验(official title:A Pilot Study Examining the Impact of the JAK1Inhibitor INCB39110 On the Sarcoma Tumor Immune Microenvironment)。
此外,据文献[2]报道,众多新型IO治疗靶点在排队。短短一年时间,新靶点的骤增,不仅说明业界对肿瘤免疫治疗的热情一浪高过一浪,也反映了各研发药企对First-in- class药物的情有独钟,都想做成为新靶点药物的No.1,形成对PD1/PD-L1单抗的差异化竞争优势。继PD1/PD-L1之后,谁能成为下一个肿瘤逃逸的经典通路?科学家们望眼欲穿。
2018年,肿瘤免疫治疗的Top15靶点排在前三位的靶点分别是CD19、PD1和PD-L1,而这三个靶点对应的治疗方式主要是细胞治疗和T细胞靶向的免疫调控。基于CAR-T细胞治疗和PD1/PD-L1单抗治疗的临床奇效,未来几年或许仍是肿瘤免疫治疗的主流,当然我们也期待下一个明星靶点的药物在临床试验中再立新功。
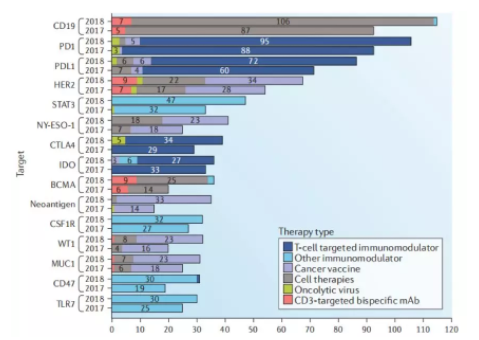
图4 2017年和2018年全球 TOP15靶点active agents数量
四、小结
以PD1/PD-L1单抗为代表的一大批IO药物,示范性地诠释了此原理,在黑色素瘤、霍金淋巴瘤、肺癌和肾癌等肿瘤类型的临床试验中,对一些病人产生了持久的响应。除此之外,当前桥接杀伤性T细胞和肿瘤细胞在一起的双抗药物以及“释放刹车,脚踏油门”激活T细胞的双抗药物也被提上日程,IO治疗未来潜力巨大。
另一方面,药物开发从来都是挑战和机遇并存。IDO1抑制剂去年在多个三期临床试验的宣告失败和今年多项PD1/PD-L1单抗(包括“K药”和“O药”)三期临床试验的挫败,再次敲响了IO药物开发风险的警钟,IO药物开发该何去何从?这里引用陈列平教授的一句话,“很多根本的科学问题都还没得到解决,大家就急着涌入到临床治疗中去,这是目前最大的问题”。
因此,对肿瘤免疫机制的探索和思考以及临床试验中病人biomarker的筛选和检测,或许有助于指导临床病人群体的选择以及合理用药和贯续用药,也是关系到药物开发成败的重要因素。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#肿瘤逃逸#
58
#PD-L1#
55