BMC Med:胰高血糖素样肽-1受体激动剂和糖尿病视网膜病变的联系
2023-06-10 从医路漫漫 MedSci原创 发表于内蒙古
胰高血糖素样肽-1受体激动剂(GLP-1 RAs)可以减少某些微血管事件的发生,本文研究GLP-1 RAs对糖尿病视网膜病变(DR)的影响。
 糖尿病视网膜病变(DR)是糖尿病的一种常见并发症,2020年全球糖尿病患者超过1亿人。到2045年,预计约有1.6亿人可能受到DR影响。糖尿病患者中DR的累积发病率相对较高,尽管近几十年来,针对糖尿病的药物和非药物治疗策略有了很大的发展。寻找预防DR发展或阻止其进展的新方法非常重要。
糖尿病视网膜病变(DR)是糖尿病的一种常见并发症,2020年全球糖尿病患者超过1亿人。到2045年,预计约有1.6亿人可能受到DR影响。糖尿病患者中DR的累积发病率相对较高,尽管近几十年来,针对糖尿病的药物和非药物治疗策略有了很大的发展。寻找预防DR发展或阻止其进展的新方法非常重要。
胰高血糖素样肽-1受体激动剂(GLP-1 RAs)已被证明可以通过调节肠促胰岛素功能来降低糖化血红蛋白水平,而不会产生体重增加和低血糖等继发效应。基于多中心长期心血管结局试验(CVOTs)的证据显示,GLP-1 RAs可降低心血管死亡率和非致死性心肌梗死或非致死性卒中的发生率,GLP-1 RAs已被美国糖尿病协会(ADA)和欧洲糖尿病研究协会(EASD)纳入临床指南。越来越多的证据表明视网膜神经变性是DR发病的早期事件。此外,GLP1R可在神经系统中产生神经保护作用。GLP1R在人视网膜中表达丰富。因此,假设GLP-1 RAs可以预防或阻止DR的发展是合理的,但证据仍然有限且不一致。这些不一致的结果可能是由于以往研究中对DR的定义不同。以往的一些研究样本量较小,随访时间较短,这使得GLP-1 RAs对DR的有益作用受到质疑。因此,迫切需要通过新颖的研究设计或大样本量的研究进一步阐明GLP-1 RAs是否确实对DR有有益作用。
在这项研究中,我们首先访问了全国范围内的瑞典患者登记册,并确定了所有诊断为偶发糖尿病的患者。然后,我们将这些数据与瑞典几个全国性登记处的数据相结合,调查以前使用过GLP-1 RAs的患者随后发生DR的情况。
最后,我们将其与未使用GLP-1 RAs的患者进行比较。此外,我们采用了另一种研究设计,即孟德尔随机化(MR)分析,以更可靠地了解GLP-1 RAs与不同严重程度的DR之间的因果关系。
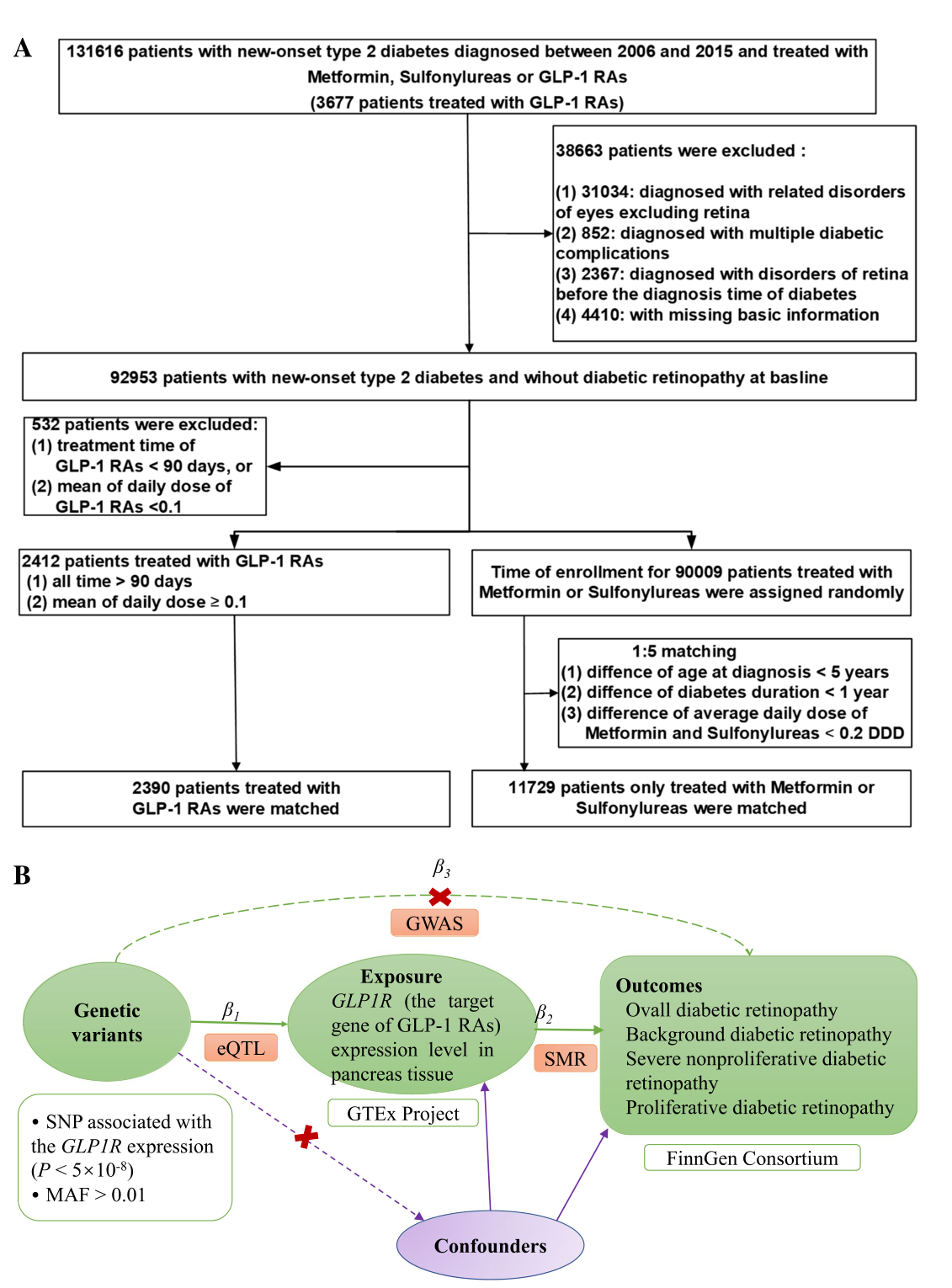
图1:入选患者的确定、研究队列的建立以及基于汇总数据的孟德尔随机化(SMR)模型的设计。A观察性研究中合格患者的确定和队列的发展。胰高血糖素样肽-1受体激动剂;DDD,限定日剂量。B基于汇总数据的孟德尔随机化(SMR)模型的设计。x:基因变异与暴露(或结果)之间没有关联。GWAS,全基因组关联研究;表达数量性状位点;基于汇总数据的孟德尔随机化;单核苷酸多态性;次要等位基因频率

表1 研究人群的特征

图2:DR的累积发生率估计值(Kaplan-Meier)和使用Cox回归的GLP-1 RAs与DR之间关联的森林图。DR,糖尿病视网膜病变;胰高血糖素样肽-1受体激动剂。非GLP-1 RAs组和GLP-1 RAs组DR的累积发生率估计(Kaplan-Meier)。其中蓝线和红线分别表示非GLP-1 RAs组和GLP-1 RAs组的累积发病率。DR,糖尿病视网膜病变;胰高血糖素样肽-1受体激动剂。B四种模型的Cox回归图为GLP-1 RAs与DR之间关联的森林图。在所有模型中,GLP-1 RAs与DR之间存在显著相关性。HR:风险比;CI,置信区间;胰高血糖素样肽-1受体激动剂;糖尿病视网膜病变
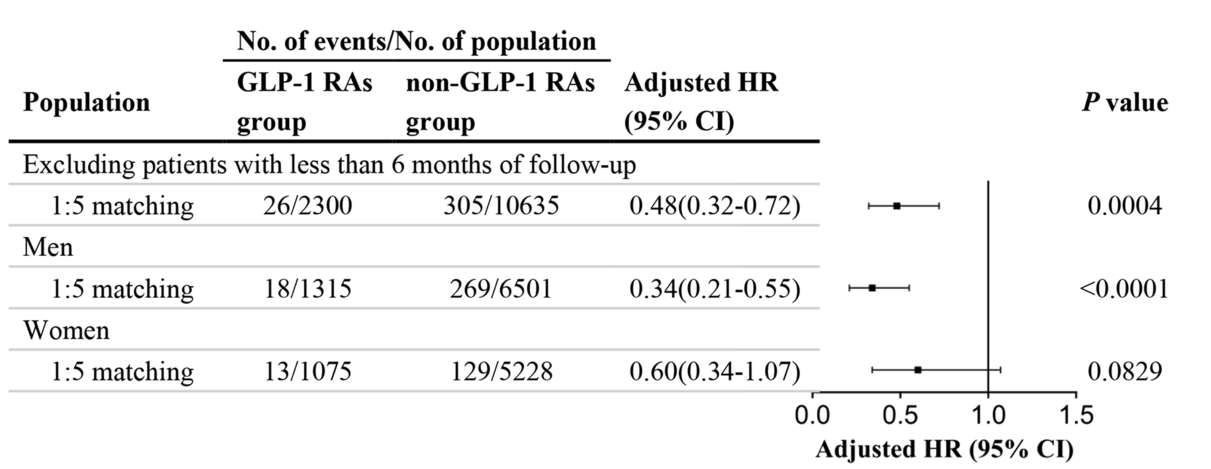
图3:在敏感性和亚组分析中使用Cox回归分析GLP-1 RAs与DR的关系。排除随访时间小于6个月的患者后,GLP-1 RAs治疗也与DR发生风险相关。亚组分析显示GLP-1 RAs与男性DR相关,而与女性DR无关。胰高血糖素样肽-1受体激动剂;HR:风险比;CI,置信区间;糖尿病视网膜病变

表2 胰腺组织GLP1R表达升高1-SD与DR风险的关系
方法:我们结合了来自瑞典多个注册中心的数据,确定了2006年至2015年间接受GLP-1 RAs治疗的2型糖尿病患者,并将其与未使用GLP-1 RAs的糖尿病患者进行比较。应用Cox比例风险模型评估DR的风险。我们进一步基于基因型-组织表达数据库和FinnGen联盟的DR全基因组关联研究进行了基于汇总数据的MR (SMR)分析。
结果:2390例糖尿病患者接受GLP-1 RAs治疗,DR发生率为5.97 / 1000人/年。与未使用GLP-1 RAs的糖尿病患者(12.85 / 1000人年)相比,DR的校正风险比(HR)为0.42[95%可信区间(CI), 0.29-0.61]。基因预测的GLP1R表达(GLP-1 RAs的目标)与背景[比值比(OR)=0.83, 95% CI, 0.71-0.97]和严重非增生性DR (OR=0.72, 95% CI, 0.53-0.98)呈负相关,与总体(OR=0.97, 95% CI, 0.92-1.03)和增生性DR (OR=0.98, 95% CI, 0.91-1.05)无显著相关。
结论:观察性和孟德尔随机分析均显示,GLP-1 RAs治疗的患者发生DR的风险显著降低,这需要进一步的研究来验证这些发现。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言