罕见病例|巨大胆管内乳头状黏液性肿瘤破裂致慢性胶冻样腹水1例
2024-03-28 临床肝胆病杂志 临床肝胆病杂志 发表于陕西省
IPMN-B作为一种临床少见疾病,缺乏特异性临床表现及实验室检查,极易出现漏诊或误诊,手术是最佳治疗手段,确诊依靠手术病理,临床预后较好。
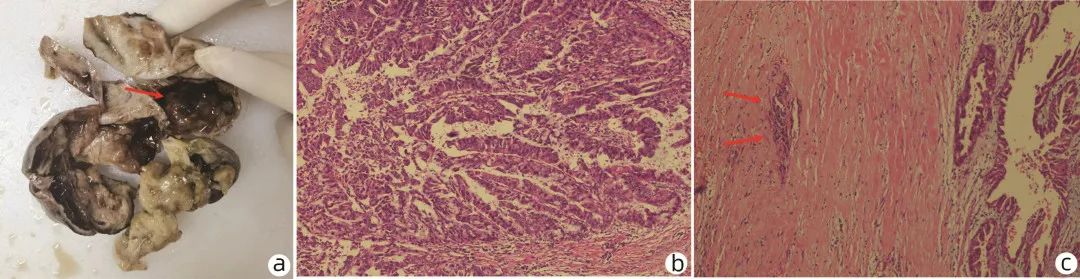
1病例资料 患者男性,57岁。2021年7月始患者夜间平卧时干咳,劳动后气促加重,无痰、无胸痛胸闷气短、不能平卧等症状,未重视且未就诊。2021年8月23日例行体检时胸部CT提示:右胸腔积液136 mm×106 mm;腹部B超提示:腹水深度46 mm、腹腔97 mm× 96 mm囊性包块。余体检项目均正常。遂于2021年8月24日至上海市肺科医院行右侧胸穿刺+闭式引流术,胸水常规示:黄色微混,呈胶冻样,蛋白定性(2+),白细胞3.753×109/L;胸水脱落细胞:未见恶性细胞;生化示:胸水总蛋白63.0 g/L,葡萄糖1.10 mmol/L,腺苷脱氨酶(ADA)(-)。血CA19-9、CA50升高1~2倍。1周后复查胸腹部B超提示右胸腔积液87 mm×72 mm,腹水深度54 mm,2021年8月31日再次行胸穿刺+闭式引流术。2021年9月6日再次复查胸腹部B超提示右侧胸腔积液40 mm×61 mm,腹水深度77 mm。治疗后胸水有所减少,腹水有所增加,为进一步明确腹腔占位及腹水原因,2021年9月7日,至本院就诊。追问病史,自诉近两年例行体检B超均提示“肝囊肿”,2020年体检B超提示“肝囊肿”大小约8 cm×9 cm (具体不详)。患者回忆2021年5月自驾车时发生车祸,撞击时安全气囊弹出,当时自感“内脏裂开”感,后未感持续特殊不适,无就诊史。既往有高血压病史17年余,最高时144/100 mmHg,长期口服非洛地平5 mg 1次/d,血压控制可。初步诊断:(1)胸腹水待查;(2)腹腔囊性包块待查;(3)高血压。 入院查体:神清,一般情况好。心率67次/min,呼吸20次/min,血压120/80 mmHg,氧饱和度100%。神清,精神可。全身淋巴结无肿大。双肺呼吸音清,右下肺呼吸音稍弱,未及干湿啰音。腹稍隆,未见明显包块;无压痛、无反跳痛;肠鸣音3次/min;移动性浊音可疑(+)。双下肢不肿。 辅助检查:血尿粪常规正常,生化常规、凝血常规正常,甲、乙、戊型病毒性肝炎血清标志物(-),CMV-IgG (+),CMV-IgM (-),T-SPOT(-),TB (-),CRP (-),ESR (-),ANA、ANCA、抗GBM抗体、AIH抗体谱(-)、IgG4(-),CA19-956.8 IU/mL,CEA、AFP、SCC、CA153、CA125、CA724均阴性。心肌酶、BNP正常范围。心电图:窦性心律;心脏彩超:静息状态下超声心动图未见明显异常(无心包积液)。抽腹水呈胶冻样黏液性改变,白细胞3.16×109/L,中性粒细胞4%,淋巴细胞42%,巨噬细胞52%,李凡他(+),白蛋白、葡萄糖、肿瘤指标标本凝固不可测,LDH 3.6 U/L,氯59.2 mmol/L,ADA 0.1 U/L;细菌培养(-),抗酸杆菌涂片(-),乳糜试验(-)。胃镜检查:可见胃体前壁小弯侧一巨大黏膜下隆起,考虑外压可能,余无特殊;肠镜检查无特殊。上腹部增强CT提示肝左叶巨大囊实性占位,其内可见分隔,最大层面大小约11.4 cm×9.8 cm,实性成分和分隔可见强化(图1a、b)。上腹部磁共振胰胆管成像(MRCP)提示左肝内胆管明显扩张,最宽处约1.5 cm;远端见囊实性占位,11 cm×8.4 cm大小;肝内外胆管扩张(图1c)。考虑腹腔巨大包块来源于肝脏,且与胆管相通。 图1 患者术前增强CT及MRCP检查 注:a,肝左叶巨大囊实性占位;b,肝左叶占位内见分隔,实性成分及分隔可见强化(箭头所指为囊壁强化);c,左肝内胆管明显扩张,远端见囊实性占位。 为进一步明确诊断可行方案:(1)超声内镜下穿刺明确病理;(2)内镜逆行胰胆管造影(ERCP)探查:借助SPYGLASS观察,但病变位置较高,难以获取病灶组织行病理学检查,仅仅造影检查意义不大;(3)外科腹腔镜或开腹探查腹腔取病理。与患者及家属充分沟通后,转至普外科2021年9月17日行腹腔镜下腹腔探查。术中所见:肝脏脏面与大网膜及横结肠粘连;肝左叶增大明显,左外侧叶可见一约11 cm×8 cm×7 cm大小囊实性肿物,表面光滑,有包膜,主要位于S2、3段,部分在S4段,在其左外下方见一大小约为1 cm破口,有胶冻样黄白色黏稠液体流出,腹腔及盆腔内亦见类似胶冻流出物;肝占位周围未发现卫星病灶,未发现其他肝脏肿物;肝门部未发现肿大淋巴结,肝门部血管及胆道未发现异常。行腹腔镜下左肝叶切除术+胆囊切除术。术后患者恢复可,术后第5天出院。术中取肝组织一块,大小约12 cm×9 cm×5 cm,切面可见一囊实性肿块,大小约11 cm×9 cm×8.5 cm,囊内含胶冻样物,实性区范围约6 cm×5.5 cm×5 cm,灰白灰红,质软。肿块边缘见少许肝组织,大小约3.5 cm×3.5 cm×0.5 cm,切面灰黄灰红,质稍硬(图2a)。病理示:(肝左外叶)胆管内乳头状黏液性肿瘤(IPMN-B) (高级别)伴相关浸润性癌(肝内胆管癌,中分化)(图2b、c),囊实性肿块11 cm×9 cm×8.5 cm,未见明确的脉管及神经侵犯。肝总管切缘、血管切缘未见癌累及。免疫组化:CK7(+),CK18(+),CK19(+),CEA(灶+),Ki67(15% +),MUC1(部分+),MUC2(部分+)。最终诊断:IPMN-B伴相关浸润性癌破裂。多学科会诊建议该患者术后追加腹腔灌洗化疗,患者暂时拒绝,目前未有肿瘤复发,该病例仍持续随访中。 图2 患者术后病理检查 注:a,术后大体标本,箭头所指见胶冻样黏液;b,肝左叶IPMN伴重度异型增生(HE染色,×100); c, 箭头所指为浸润性成分(HE染色,×100)。 本例患者病史较长,2年前体检即发现“肝囊肿”,但未行CT或MRI检查,也无腹痛、腹胀、明显腹部包块、纳差、消瘦等特殊不适。后偶然因一次车祸撞击事件导致了囊性占位的破裂,囊液外流,但因囊液为胶冻样,流动性差,患者最初无明显症状,后慢慢形成胶冻样腹水,病变位于膈顶,压迫于膈肌薄弱处渗漏入胸腔造成同为胶冻样渗出液性质的胸水。随着肝脏病变的增大以及胸腹水的增加,患者逐渐出现“气促”“乏力”的不典型症状。 2讨论 IPMN-B是一种非常罕见的胆管系统肿瘤,目前缺乏大样本的流行病学资料。到目前为止,在世界范围内约有200余例报道,而我国不超过80例。病因及发病机制不明,可能与肝内胆管结石、胆道炎症反复发作有关。目前认为,IPMN-B是一种从腺瘤到腺癌顺序转化的癌前病变,反复炎症刺激可导致胆管上皮细胞异常增生,引起胆管闭塞和胆管扩张、膨胀。 IPMN-B的临床表现无特异性,主要与病变部位有关。大部分以黄疸、上腹部疼痛和高热寒战为主,部分合并胆管结石,也有部分患者无任何表现。陈家诚等报道了3例IPMN-B患者,均因肿瘤分泌胶冻样液阻塞胆总管引起腹痛、发热、黄疸等症状。本例患者以“气促”“乏力”,影像学发现胸腹水起病就诊,以往未有类似报道。追问病史,该患者有巨大“肝囊肿”病史。临床上最常见的肝脏囊性病变为肝囊肿,同时还见于一些少见疾病,如胆道错构瘤、Caroli病、肝脓肿、肝包虫病、肝脏结核、IPMN-B、未分化胚胎肉瘤、间叶性错构瘤、创伤引起的胆汁瘤或血肿等等,临床上应予以考虑,并根据各疾病的特点予以鉴别。 IPMN-B的辅助检查亦无特异性,主要取决于病变的部位、大小以及黏液的分泌量和黏稠度等。诊断主要依靠影像学,IPMN-B典型的影像学三联征为黏胆症、胆管扩张及胆管壁占位性病变。然而,目前为止尚无影像学技术在IPMN-B诊断中的前瞻性应用分析,因此无法根据某种典型的影像学表现来鉴别病变的良恶性,也无法通过某种影像学表现来选择治疗方式。随着ERCP的发展及创新,未来可以进一步通过胆管镜、激光共聚焦显微内镜及超声内镜判断病变形态、黏膜层组织细胞结构、是否存在浸润等,随着病例的进一步累积,对该疾病的认识也将更加深入。本例患者中,病变主要累及肝左叶胆管,主要以肝左叶巨大囊实性占位为主要表现,同时伴有肝内外胆管扩张,MRCP未见明显的胆管壁占位性病变及黏胆症。 目前尚无公认的IPMN-B相关指南,对IPMN-B的研究均局限于手术后的回顾性分析。胆管黏液腺瘤以及未发生远处转移的胆管黏液腺癌的治疗均首选手术切除,效果良好。手术切除范围主要取决于病变的位置及程度,根治性手术切除的范围包括病灶所在的肝段、肝叶、半肝及全肝切除肝移植等,而对于累及肝外胆管者可行胆管切除重建术或胰十二指肠切除术。对于肿瘤无法行根治性切除、拒绝手术治疗或身体状况不能耐受等患者,可考虑行肿瘤姑息性切除、胆道内外引流术、ERCP胆道镜治疗及药物保守治疗。 肝左叶IPMN-B已属罕见病例,本例患者因车祸的偶然因素导致了肝左叶IPMN-B破裂造成囊液外溢到腹腔更加少见。黏液性肿瘤的腹腔种植转移造成了该患者腹膜假性黏液瘤的胶冻样腹腔积液的特征性表现。然而,术中探查未见明显的腹膜结节样种植转移性病变。但考虑到肿瘤囊壁破裂导致了黏液性肿瘤的腹腔种植,外科建议该患者术后追加腹腔灌洗化疗。 该患者术后病理提示囊实性肿块11 cm×9 cm×8.5 cm,HE染色见上皮细胞染色质粗,有明显异型,核分裂不明显;细胞排列成复杂乳头状,极性消失,复层核,间质可见浸润性成分,诊断考虑肝脏IPMN-B(高级别)伴相关浸润性癌(肝内胆管癌,中分化),未见明确的脉管及神经侵犯。肝总管切缘、血管切缘未见癌累及。辛奇等回顾性分析了16例IPMN-B患者,年龄32~79岁,中位年龄57岁,肿瘤大小为(2.6±0.7) cm,中位生存时间35个月(23~47个月),癌变11例,其中浸润癌5例,均无脉管浸润。15例获得有效随访,复发5例(死亡4例,均因肿瘤复发)。总体预后较好。中位复发时间31个月;第1、2、3年复发率分别为6.7%、40.0%、73.3%;第1、2、3年生存率分别为100%、80%、53.3%;淋巴结转移较少见(2例)。研究发现CA19-9、CEA、肿瘤位置、肿瘤大小、肿瘤性质、淋巴结转移、神经浸润与患者预后无明显相关,可能与样本量少有关。因此,考虑该患者的肝左叶病变虽然出现了局灶浸润性癌变,但无脉管及神经侵犯,切缘均为阴性,结合文献报告,考虑恶性程度不高,但复发率较高,总体预后较好,临床应予以密切随访。 综上,IPMN-B作为一种临床少见疾病,缺乏特异性临床表现及实验室检查,极易出现漏诊或误诊,手术是最佳治疗手段,确诊依靠手术病理,临床预后较好。对于体检“肝囊肿”的患者,应警惕有无IPMN-B的可能性,若病变较大或内部回声不均匀,应建议患者及时进行增强CT及MRCP等检查。 http://www.lcgdbzz.org/cn/article/doi/10.3969/j.issn.1001-5256.2023.01.022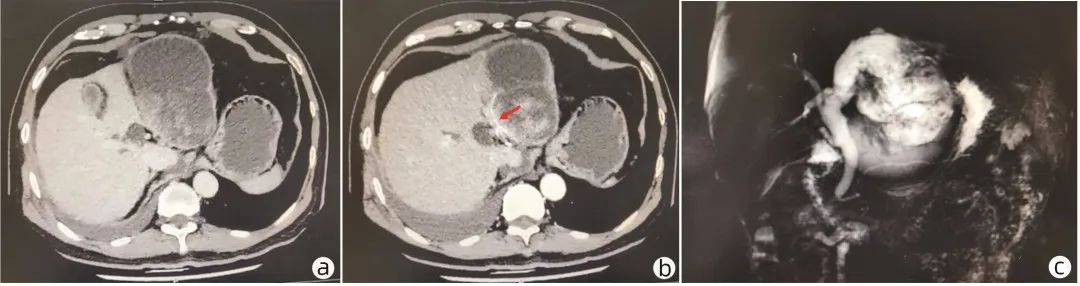

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#IPMN-B# #巨大胆管内乳头状黏液性肿瘤# #慢性胶冻样腹水# #腹水#
55