脾硬化性血管瘤样结节性转化1例
2019-03-30 李蓉 孙浩然 国际医学放射学杂志
病人男,55岁,于4年前体检B超发现脾占位,无腹痛腹胀、恶心呕吐、腹泻黑便、发热寒战等症状。自发现脾病变以来健康状况良好,大小便正常,体质量无著变。否认高血压、糖尿病、冠心病等慢性病史,否认结核等传染病史,否认重大外伤手术史、输血史及食物过敏史。
1.资料与方法
1.1一般资料
病人男,55岁,于4年前体检B超发现脾占位,无腹痛腹胀、恶心呕吐、腹泻黑便、发热寒战等症状。自发现脾病变以来健康状况良好,大小便正常,体质量无著变。否认高血压、糖尿病、冠心病等慢性病史,否认结核等传染病史,否认重大外伤手术史、输血史及食物过敏史。
查体腹软,左上腹轻压痛,无反跳痛及肌紧张,肝脾肋下未触及。术前实验室检查示血常规、肝肾功能无明显异常,肿瘤标志物:甲胎蛋白(alpha-fetoprotein,AFP)、铁蛋白(ferritin,FER)、癌胚抗原(carcinoembryonic antigen,CEA)、糖类抗原19-9(carbohydrate antigen 19-9,CA19-9)、糖类抗原242(carbohydrate antigen 242,CA242)和总前列腺特异性抗原(total prostate specific antigen,T-PSA)均未见异常。
1.2设备与方法
采用GE Light Speed VCT9964层螺旋CT扫描设备,病人经胃肠道准备后,行上腹部CT增强扫描,经肘静脉团注非离子型碘对比剂碘海醇(含碘350mg/mL),剂量80mL,注射流率为3.0mL/s,注射对比剂后分别延迟30s、60s和150s进行三期扫描。扫描参数:管电压120kV,管电流280mA,视野(FOV)36 cm×36 cm,矩阵512×512,螺距0.984∶1,准直器宽度64×0.625mm,重建层厚5mm。
2.结果
2.1增强CT表现
脾内侧见类圆形低密度肿块影,边界清楚,最大横截面积约7.6 cm×6.0 cm,增强扫描动脉期病灶边缘轻度不均匀强化,门静脉期及平衡期对比剂逐渐向病灶中心填充,平衡期病灶密度接近周围正常脾实质,中心可见裂隙样低密度区;病灶三期强化CT值分别约为50、60、69HU;病灶内另可见多发点状钙化灶(图1)。
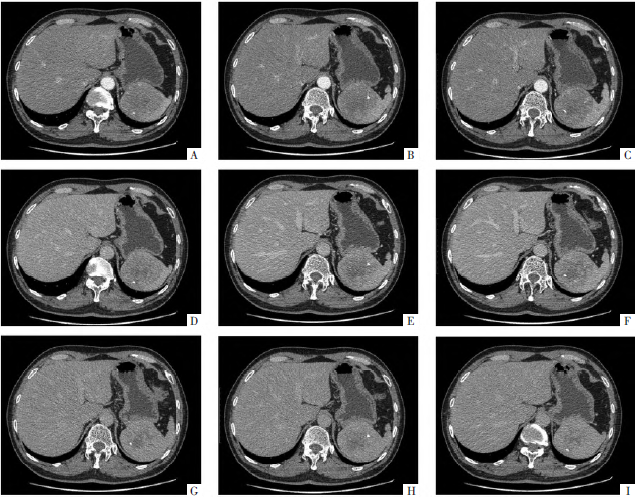
图1 脾硬化性血管瘤样结节性转化CT增强影像。A-C图动脉期,D-F图门静脉期,G-I图平衡期。动脉期示病灶轻度强化,门静脉期及平衡期病灶呈延迟性、向心性强化,三期强化值分别为50、60、69HU,病灶内可见多发点状钙化灶。
2.2手术及病理结果
病人于CT增强检查后23d行腹腔镜脾切除术。术中见脾上极巨大实性肿物,大小约8 cm×7 cm×6 cm。切除脾,术后标本送病理。病理结果:脾血管源性肿瘤,考虑为硬化性血管瘤样结节性转化,局部内皮生长活跃;免疫组化染色示分化簇3(CD3)和分化簇34(CD34)阳性,分化簇8(CD8)部分阳性,凝血因子Ⅷ弱阳性,平滑肌肌动蛋白(SMA)阳性,分化簇20(CD20)和CD3相应B、T细胞阳性,分化簇21(CD21)示滤泡树突状细胞网存在。
3.讨论
3.1临床特点
SANT于2004年由Martel等首次描述,是一种罕见的脾良性血管增生性病变,起源于脾红髓,确切致病机制目前尚不明,多认为是脾损伤后间质异常反应,导致脾血管床的增生和结节性转化。曾被报道为脾索毛细血管瘤或根据免疫组化表型认定为脾错构瘤的一种特殊类型。稍多见于女性,病人大多在30~60岁。临床表现无特异性,约50%病人无症状,少数可出现腹痛、体格检查脾大、全血细胞减少等。脾切除是SANT简单而有效的治疗方法。本病例发生于中年男性,体检B超检查发现脾占位,病人无明显阳性症状,其临床特点与文献报道基本一致。
3.2病理特征
SANT大体病理表现为边界清晰的肿块,切面呈灰白或灰红色,质地较硬;肿块内有多个由红髓组成的红棕色结节,且被散在的带状纤维组织分开(纤维组织一起形成中心星状纤维性瘢痕)。这些结节由3种免疫表型的混杂小血管组成:脾索型毛细血管(CD34+/CD8-/CD31+),窦间隙(CD34-/CD8+/CD31+),小静脉(CD34-/CD8-/CD31+)。
本病例免疫组化染色结果CD34+即提示结节中心血管样腔隙可能为脾索型毛细血管。然而,到目前为止文献少有报道,因此SANT的致病机制及病理尚待进一步研究。
3.3影像表现
关于SANT影像表现结合目前少量的文献和本病例表现,将该病影像表现总结如下:CT平扫常表现为脾实质内单发、均匀稍低密度结节或肿块,边缘光滑或呈分叶状。增强后呈渐进性、向心性强化,动脉期及门静脉期相对正常脾实质呈低密度,延迟期密度等或稍高于脾实质;增强后部分典型病变可见“辐轮征”或“星芒征”,其中心放射状低密度代表纤维瘢痕组织。病变坏死、囊变较少见。
MRI平扫T1WI多呈不均匀等或稍低信号肿块,T2WI因病变内纤维成分常呈不均匀低信号,扩散加权成像(DWI)呈低信号;强化方式与CT相似。本病例CT增强呈渐进性、向心性强化,动脉期及门静脉期相对脾实质呈稍低密度,延迟期呈等密度。本例影像表现与文献报道基本一致。关于该病变PET/CT表现的文献报道较少,其标准摄取值与病变内炎性细胞及含有含铁血黄素的巨噬细胞浸润程度相关。
3.4鉴别诊断
3.4.1血管瘤
血管瘤是脾最常见的原发良性肿瘤。CT平扫多为等或低密度结节或肿块,增强后较大者动脉期边缘结节样强化,延迟期逐渐向中间填充;较小者早期明显均匀强化。MRI表现类似于肝血管瘤,T1WI相对于正常脾实质呈等或低信号,T2WI呈高信号,T1WI呈高信号多提示亚急性出血或蛋白含量较高,强化方式类似于增强CT。血管瘤也可出现向心性强化,但无“辐轮征”,且强化程度多高于SANT。
3.4.2错构瘤
1861年由Rokitansky首次报道。病因尚无统一定论。可发生于任何年龄,无性别差异。病人常无症状,偶可出现脾隔离、血小板减少及贫血等症状。根据病变内所含成分不同可分为纤维为主型、血管为主型(红髓型)、淋巴细胞为主型(白髓型)及混合型。CT平扫表现为边界清晰的等或稍低密度结节;增强扫描强化多变,早期不均匀低强化,延迟期相对均匀强化,强化程度高于周围脾实质,伴或不伴中心少血供区(因瘤组织血液含量、纤维化程度、钙化及含铁血黄素沉着多少而不同)。MRI平扫T1WI常呈等信号,T2WI呈不均匀高信号。
3.4.3窦岸细胞血管瘤
1991年由Falk等首先提出,是起源于窦岸细胞(脾血窦内衬细胞)的有潜在恶性潜能的肿瘤。常有症状,可出现贫血、白细胞减少及脾肿大;全身症状如发热、寒战、虚弱、疲劳及疼痛。CT平扫表现为脾内多发等或低密度结节,增强后动脉期病灶边缘轻度强化,静脉期及延迟期逐渐填充,呈向心性强化。
MRI平扫呈特征性T1WI、T2WI低信号(含铁血黄素沉积);增强扫描可呈不强化、边缘强化或结节样强化,信号低于正常脾实质,延迟期病灶逐渐强化,相对于脾实质呈等或高信号。
3.4.4血管肉瘤
血管肉瘤是最常见的脾血管源性恶性肿瘤。临床罕见,多发生于50~70岁,常起源于脾血管内皮细胞,可来自其他良性肿瘤(如血管瘤、淋巴管瘤、血管内皮瘤)的恶变。临床表现腹痛最常见(约80%);偶有自发性破裂作为首发症状(约30%)。具有高度侵袭性,预后差。常远处转移,最常累及肝,其次是肺和骨。CT平扫示脾内单发或多发病灶,密度混杂,瘤内出血、坏死囊变较常见,边界不清。MRI平扫显示该病变相对于正常脾实质呈特征性T1WI、T2WI低信号;较大肿瘤T1WI、T2WI信号可增高(亚急性出血或坏死),增强扫描明显不均匀强化。
3.4.5淋巴瘤
淋巴瘤是脾最常见的恶性肿瘤,非霍奇金淋巴瘤是最常见亚型。可分为原发淋巴瘤和系统淋巴瘤脾浸润。病理可分为弥漫浸润型、粟粒型、多发结节性肿块、孤立大肿块型等4型。CT表现多变,多伴有脾大、腹腔及腹膜后多发淋巴结肿大。增强多为少血供;较大者可坏死(尤其是弥漫大B细胞淋巴瘤)。MRT1WI、T2WI上常呈低信号,DWI显示扩散受限,强化程度低于周围正常脾实质。
3.4.6转移瘤
病人多有原发恶性肿瘤病史。转移至脾的原发恶性肿瘤可为肺癌、皮肤黑色素瘤、乳腺癌、卵巢癌、胃癌及前列腺癌等。CT平扫常为低密度结节,不均匀强化。T2WI相对于脾实质呈等信号,可伴坏死高信号区。常以环形强化为主,典型者可表现为“牛眼征”。
4.结论
综上所述,脾SANT是一种罕见的血管源性良性病变,其影像表现有一定特征:单发低密度结节或肿块,偶见钙化,增强扫描呈渐进性、向心性强化,表现“辐轮征”、“星芒征”。熟悉其影像表现有助于术前诊断,其确诊仍依赖于病理学检查。
原始出处:
李蓉,孙浩然.脾硬化性血管瘤样结节性转化1例及文献复习[J].国际医学放射学杂志,2018(05):590-593.
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#结节性#
92
#脾硬化性#
66
#血管瘤#
131
#硬化性#
74