可视双腔插管实战总结和经验分享
2024-02-24 麻醉MedicalGroup 麻醉MedicalGroup 发表于上海
在应用越来越广泛的同时,更应该熟练掌握其使用方法。下面我们一起来探讨一些使用要点。
由于可视双腔支气管插管既能可视化快速精准定位来提高插管效率;又能持续可视化监测支气管球囊位置和气道内状况,故越来越受到麻醉医师的青睐。在应用越来越广泛的同时,更应该熟练掌握其使用方法。下面我们一起来探讨一些使用要点。
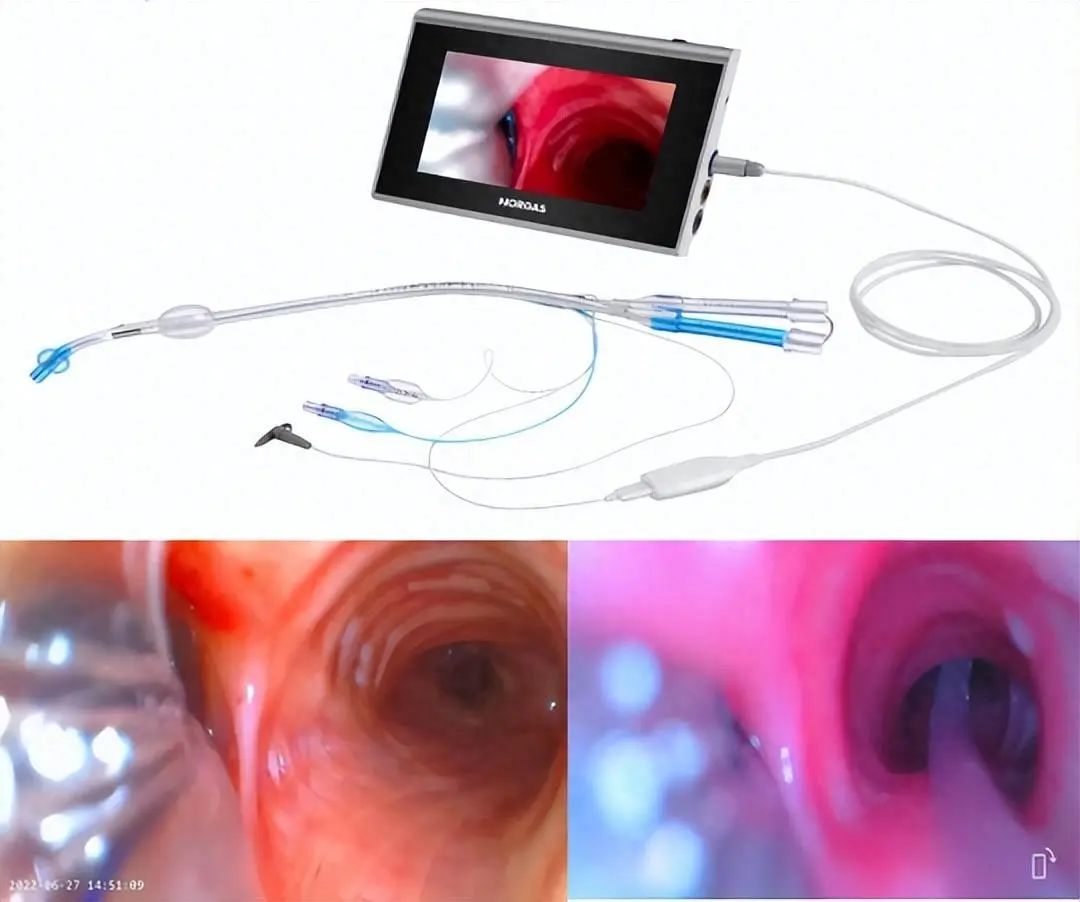
1、选择合适的可视双腔支气管尺寸:
可视化、个体化和精准麻醉可加速患者康复,应该作为我们每个麻醉医生的座右铭。我们如何选择更恰当的尺寸呢?根据患者的身高?还是根据以往的非可视双腔支气管尺寸来选择可视呢?其实我们可根据患者的影像学资料(胸片、肺部CT或气道超声)来选择更合适的尺寸。我们先以肺部CT为例来探讨一些方法。
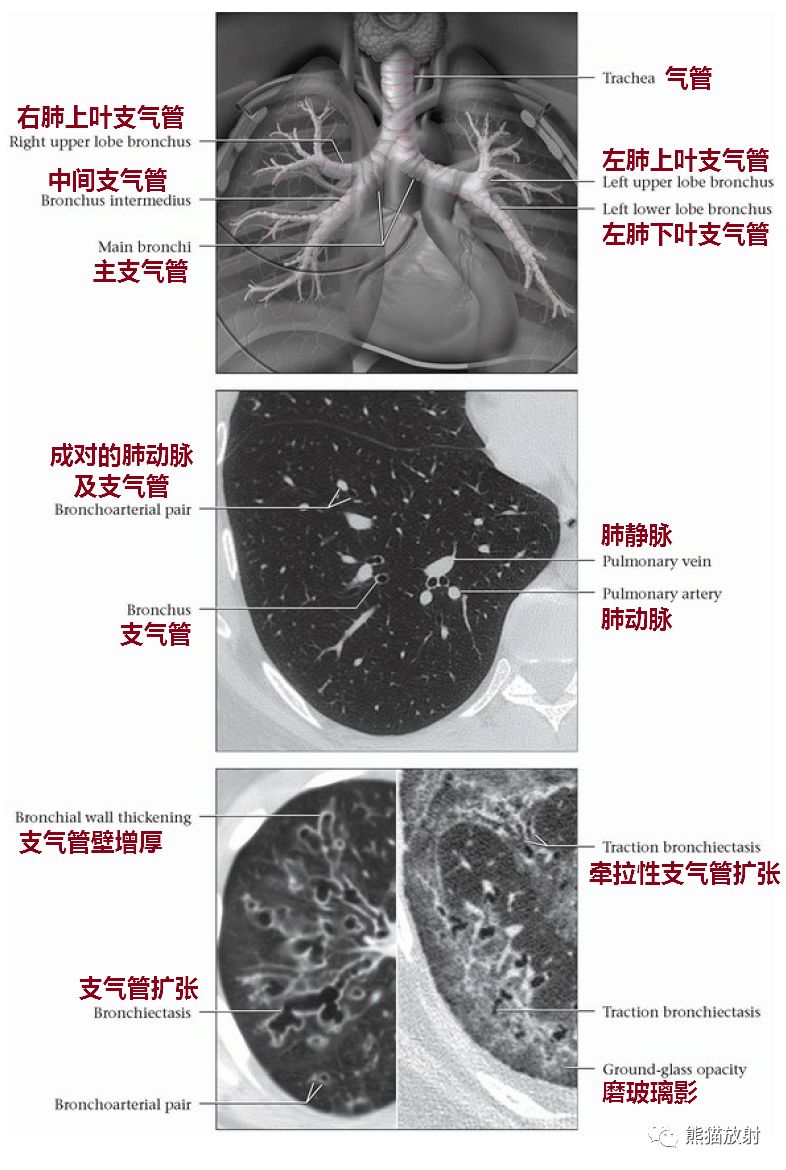
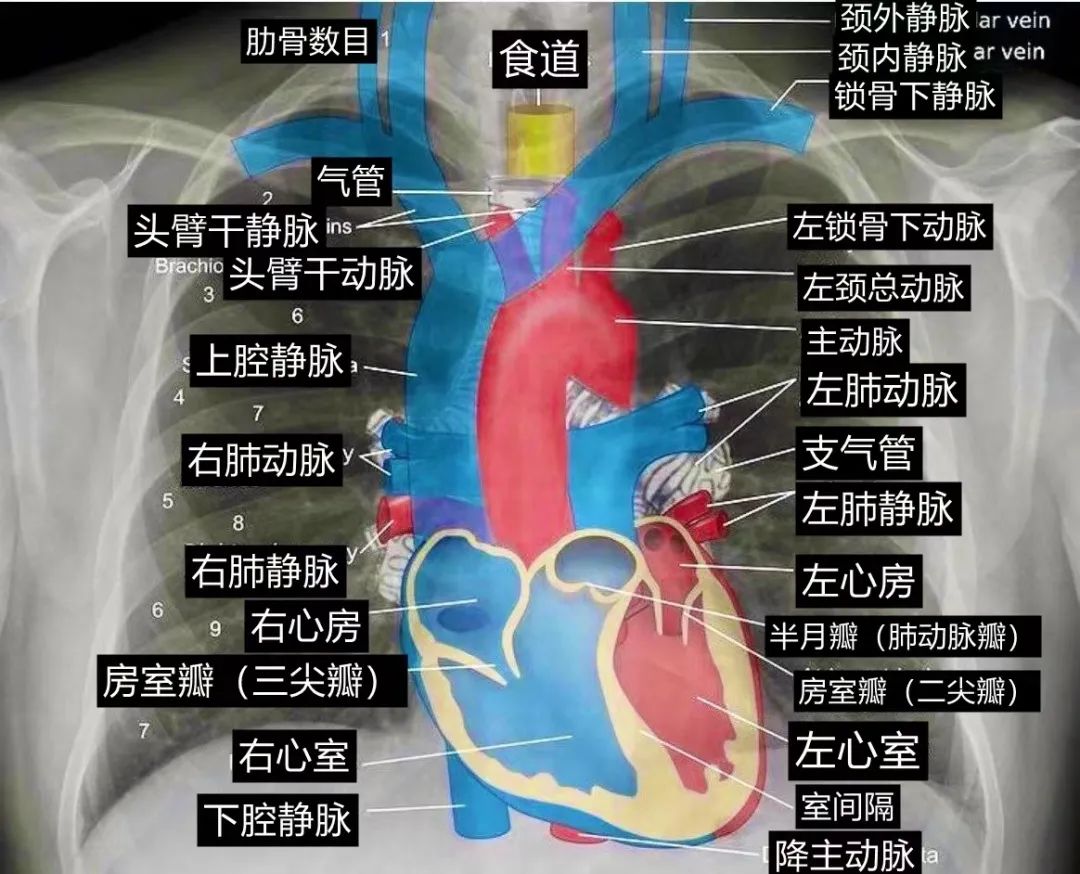
1.1、气道整体观:
首先观察气管和左右支气管有无变异、偏移、狭窄和压迫等,其次测量左右支气管和主气管的角度。若左侧支气管与主气管角度过小可能容易导致支气管插反。
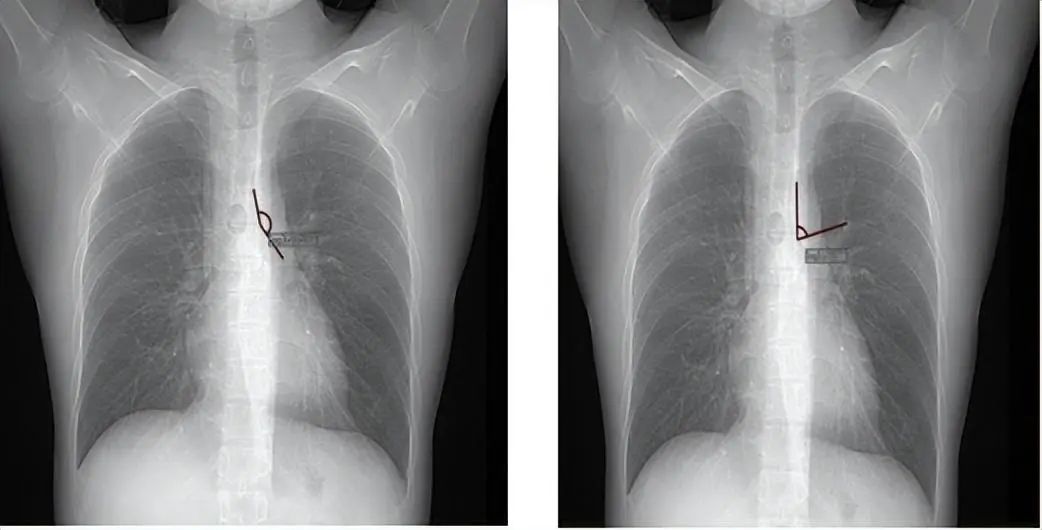
1.2、气管内径的测量:主气管、左右支气管内径:
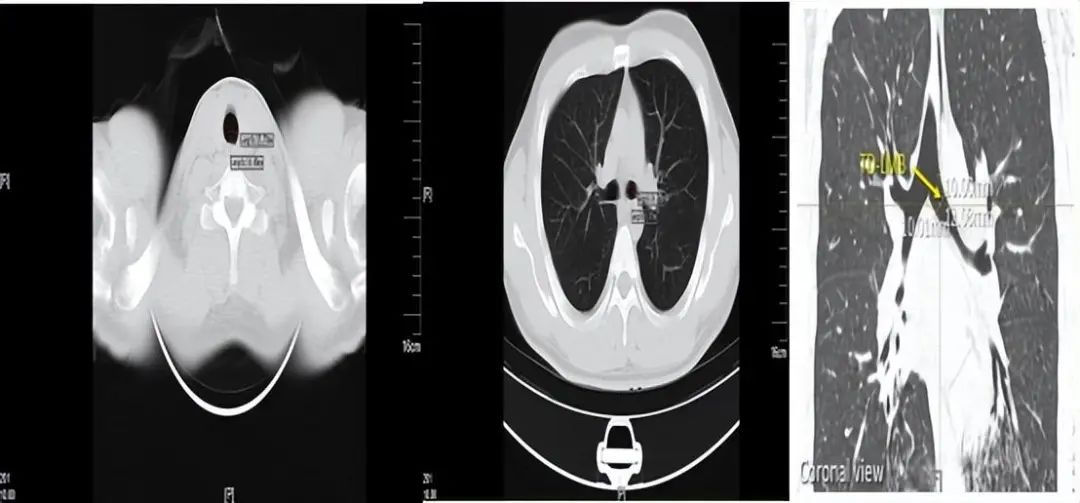
1.3、如何选择尺寸:
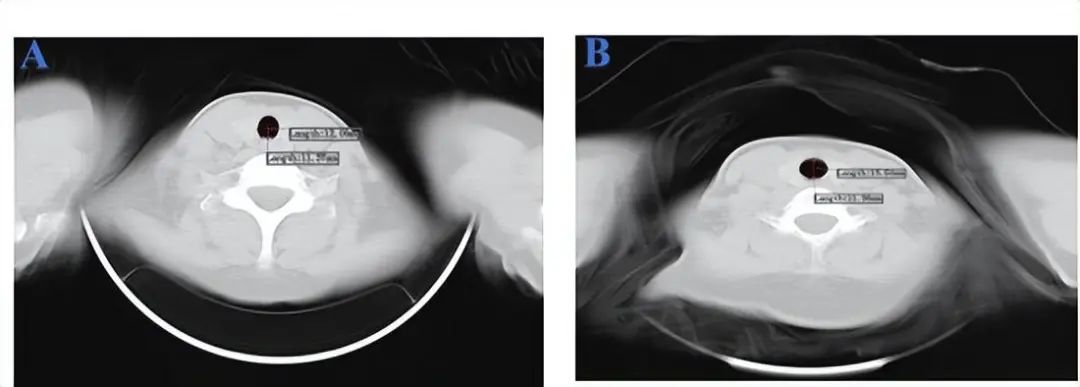
下图是我们临床遇到的病例:病例A是女性,33岁,身高167cm,体重63kg(主气管前后径11.3mm,左右径12.0mm);病例B也是女性,26岁,身高155cm,体重51kg(主气管前后径11.3mm,左右径13.5mm)。请问身高较高的就一定选择更粗的管子吗?
下表是2023年发表的关于如何选择普通双腔支气管的尺寸。不只要考虑性别、身高,还要考虑测量的主气管和支气管的内径,这样才会更加精准。临床有时也会遇见主气管不狭窄,而支气管狭窄导致插管失败的案例,所以要按照文中介绍的顺序逐一观测各级气管。这里还有一个问题:可视双腔支气管与普通的尺寸一致吗?

有文献报道可视双腔支气管(浅蓝色套囊)较普通的(深蓝色套囊)粗36%。我们的临床经验是可视的(广州维力)较普通的选择小1号,不过也要根据不同的厂家决策,后续还需要多中心和大量的临床试验来佐证。选择过粗的双腔管会导致插管时在声门下较难前进,这会给患者造成声门和气管黏膜的严重损伤,因此选择恰当的尺寸至关重要。
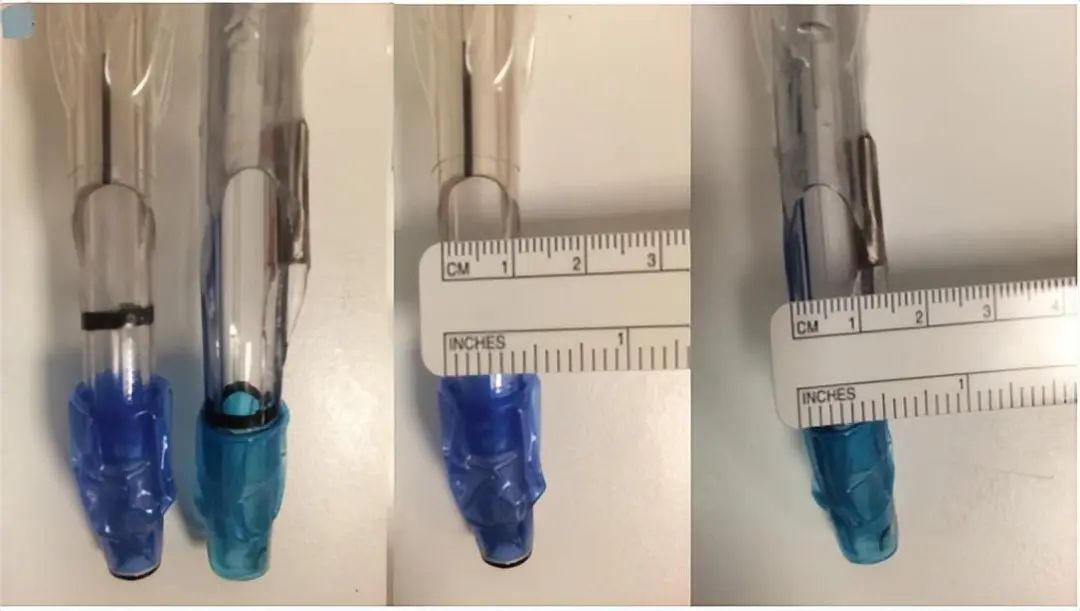
2、关于右侧双腔支气管插管:
2.1 气管隆突的观测:若扭曲异位,可增加支气管插管难度。
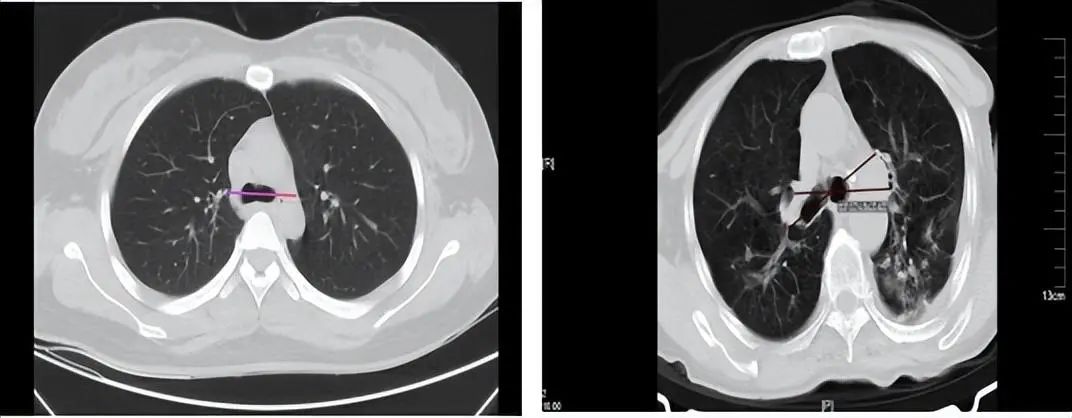
2.2、右肺支气管开口观测:
有文献报道采用胸部CT测量隆突-右上叶支气管远端法(如下图所示)判定右侧双腔管对位情况。若测定其长度 <23 mm时,则不适合选择右侧双腔支气管,原因是很难完成右上肺对位。该研究对我们的启示是右上肺开口距隆突较近,可能无法完成右上肺对位。我们单位使用广州维力的可视双腔管右管侧口远端距套囊顶部的距离约3.0cm,这可能提示右上肺开口远端距隆突要>3cm才容易准确对位。综上,这就需要我们根据使用的双腔管的参数来决定隆突-右上叶支气管远端的距离低于多少而不适合用右侧双腔支气管。
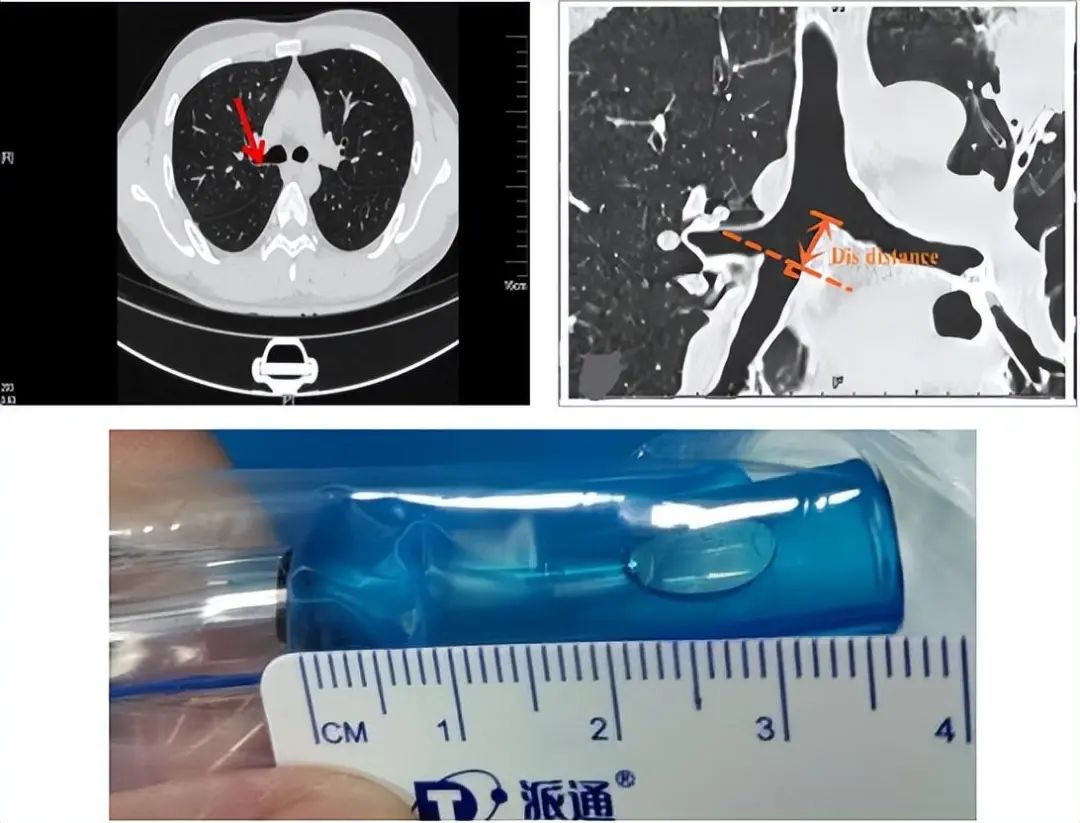
如上图所示我们单位使用的右侧可视双腔管套囊顶部距导管末端的距离约3.7cm。大家有没有想过:若患者右肺中间段开口距隆突<3.7cm会发生什么情况呢?可能会发生导管前段插入右中肺或右下肺,导致部分肺无法通气,进而发生低氧血症。若此时回退双腔导管,可能又会导致右上肺无法准确对位,这种情况可能也不适合选择右侧双腔管。下两图是纤支镜下右肺中间段及其分支。
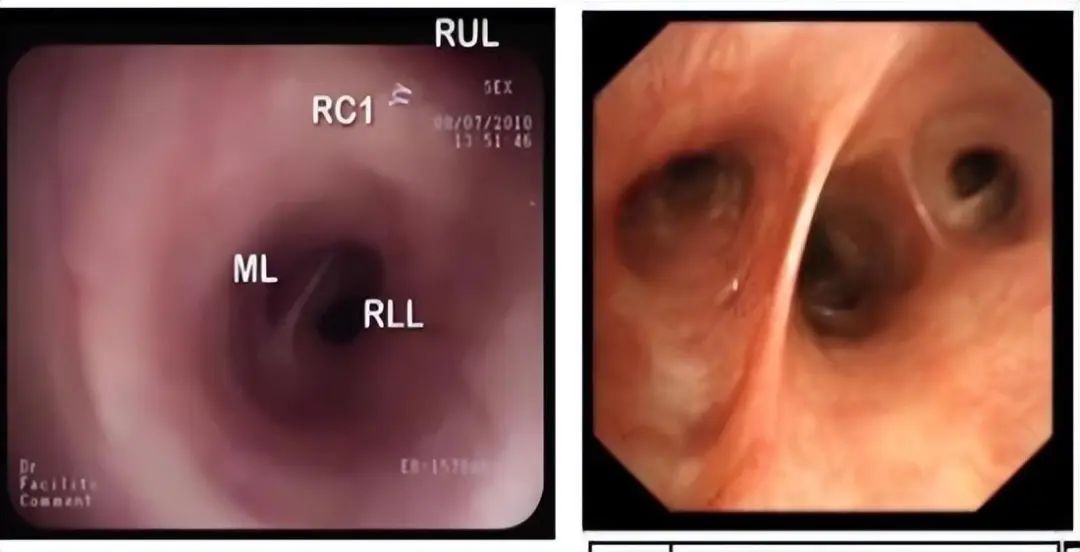
3、可视双腔插管的一些问题:
3.1、插反了:在视频里插不插反有时无法鉴别,所以每个患者还是需要听诊确定位置正确。插反了大部分原因可能与支气管与主气管角度太大或隆突扭曲移位严重相关。此时可以轻轻退出导管,头转向对侧,同时旋转导管至插入侧可能会解决问题。若尝试多次无法解决,最终有些还是需要纤支镜引导下插管。由于双腔管比单腔气管导管粗很多,操作过程中一定要谨记动作轻柔,防止对患者声门和气道造成严重损害。
3.2、体位变动对双腔管影响:改侧卧位时,我们经常在可视下发现管子会脱出1~2cm,因此我们固定管子一般会深1~2cm。
3.3、视野模糊:插管前最好不要用局麻药乳膏,这易导致插管后不久视野就会模糊。最好在涂抹完石蜡油后用碘伏棉签清洁镜头。若是因痰液或血液过多,则可采取以下措施:
① 可使用吸痰管吸引镜头附近的液体(弯头吸痰管);
② 如果液体太多,注射10ml气体,同时迅速吸出气体;
③ 脉冲注射5ml生理盐水入冲洗腔道,并迅速吸出液体;
④ 根据需要依次重复1至3步骤,可获得满意的可视效果。

参考文献:
[1] Shah SB, Hariharan U, Chawla R. Choosing the correct-sized adult double-lumen tube: Quest for the holy grail[J]. Ann Card Anaesth, 2023, 26(2): 124-132.
[2] Dean C, Dragnea D, Anwar S, et al. The VivaSight-DL double-lumen tube with integrated camera[J]. Eur J Anaesthesiol, 2016, 33(4): 305-308.
[3] Liu Z, Liu M, Zhao L, et al. Comparison of the accuracy of three methods measured the length of the right main stem bronchus by chest computed tomography as a guide to the use of right sided double-lumen tube[J]. BMC Anesthesiol, 2022, 22(1): 264-270.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#气管# #可视双腔插管#
62