2022年10月25至10月30日,第33届长城心脏病学大会正式开幕。10月26日,来自泰达国际心血管病医院的李玉明教授以三个病例作为实例,为大家带来了《妊娠期高血压需关注的问题》。本文梳理重点内容,以分享各位同道。
妊娠期高血压疾病(hypertensive disorders in pregnancy,HDP)
HDP的临床疾病谱
1、妊娠合并慢性高血压(chronic hypertension):包括原发性高血压和继发性高血压,指孕前和妊娠20周内血压≥140/90mmHg,或妊娠期第一次诊断且产后没有缓解者。
2、妊娠期高血压(gestational hypertension):妊娠期≥20周首次检测到血压≥140/90mmHg,无蛋白尿。
3、子痫前期/子痫(preeclampsia/eclampsia):妊娠期高血压合并蛋白尿者;妊娠期高血压无蛋白尿,但有下列情况之一者:在无肾脏疾病的情况下,血肌酐浓度>97μmol/L,或增加2倍;肝转氨酶升高正常的2倍;肺水肿;脑部或视觉症状。
4、慢性高血压伴发子痫前期/子痫(chronic hypertension with superimposed pre-eclampsia):慢性高血压孕妇妊娠20周前无蛋白尿,妊娠20周后出现尿蛋白定量≥0.3g/24h或随机尿蛋白≥(+);或妊娠20周前有蛋白尿,妊娠20周后尿蛋白量明显增加;或出现血压进一步升高(SBP≥160和/或DBP≥110mmHg)等重度子痫前期的任何1项表现。
3个病例介绍
【病例1】妊娠高血压发生子痫前期后出现慢性高血压耐糖量异常
病例简介
女,35岁,2021年12月就诊,有两次孕中期引产经历,1次成功妊娠,来查询高血压原因。
自述有慢性高血压病史2年,波动于130-140/90-1OOmmHg,无明显不适症状,未系统诊治。
近期出现头晕症状,多于午后出现,血压最高达150+/100mmHg.患者于入院前6周就诊于我院门诊,24小时动态血压提示血压升高,门诊诊断为高血压,予“维拉帕米缓释片120mg qd”降压治疗,血压波动于121-145/89-106mmHg。
体貌特征无明显异常。
既往史:既往有重度子痫前期病史。否认糖尿病、高脂血症、冠心病、脑血管疾病等。
月经史:15岁初潮,平素月经规律,无痛经,末次月经(2021-11-19)。
孕产史:已婚,24岁结婚,爱人健康,孕3产1,生育1女,女儿健康。
家族史:父母均有高血压,无糖尿病。母亲有妊娠期高血压病史,孕2产1,(该患者母亲在第1次妊娠时,发生了孕中期胎停)。
生育史回顾
第一次妊娠情况:
2012年7月(26岁),孕26周胎停清宫一次(血压、血糖、尿蛋白不详)。
【PS:回顾患者孕检卡,发现在胎停前1周余产检时,患者连续2天血压为166/99mmHg,150/110mmHg,当时患者未予留意】
第二次妊娠情况:
2013年4月(27岁),妊娠12周建卡时,血压为120/80mmHg;血常规:白细胞8.5*10^9/L,血红蛋白130g/L,血小板260*10^9/L;尿常规:白细胞-,潜血-,蛋白±,尿糖-,酮体-;肝功能:总蛋白71g/L,白蛋白40g/L,球蛋白31g/L,总胆红素18.6umol/L,直接胆红素2.6umol/L,间接胆红素16umol/L,ALT35U/L,AST19U/L;空腹血糖4.08mmol/L。
2013年7月4日,孕23周,因下肢水肿1月就诊于外院妇产科,测血压130/100+mmHg,尿常规:白细胞3+,潜血±,蛋白1+,尿糖-,酮体-,生化:总胆固醇6.10mmol/L,甘油三脂3.51mmol/L;D-二聚体0.99ug/mL.24小时尿蛋白定量3.2g,复测24小时尿蛋白定量3.26g,血压160/110mmHg,予以拉贝洛尔150mg,3/日。
2013年7月17日,糖化血红蛋白4.8%,抗心磷脂抗体-。
2013年7月21日(孕25周+3),因血压升高、下肢重度水肿、大量蛋白尿于某医院住院治疗,24小时尿蛋白定量可达13g,血压可达160/110mmHg,于2013年7月22日行中期引产。
第二次引产后备孕:
产后家庭血压监测:逐步恢复至130/80mmHg以下;
2013年12月(引产后5月余),外院妇科就诊,测血压为134/78mmHg;
2014年4月,复查尿常规:白细胞-,潜血-,蛋白-,尿糖-,酮体-,OGTT-。
2015年3月,性激素六项无异常。
第三次妊娠情况:
2015年(29岁),再次妊娠。孕12周开始服用阿司匹林;孕20周后再次出现妊娠期高血压,血压波动于125-130/90-1OOmmHg,予以拉贝洛尔治疗;孕38周时出现蛋白尿,遂剖宫产,3050g健康女婴。
产后情况:
产后2月余,监测血压恢复至120-130/80-gommHg,尿蛋白-。
产后4年:2019年(33岁):再次发现血压升高。
本次入院情况:
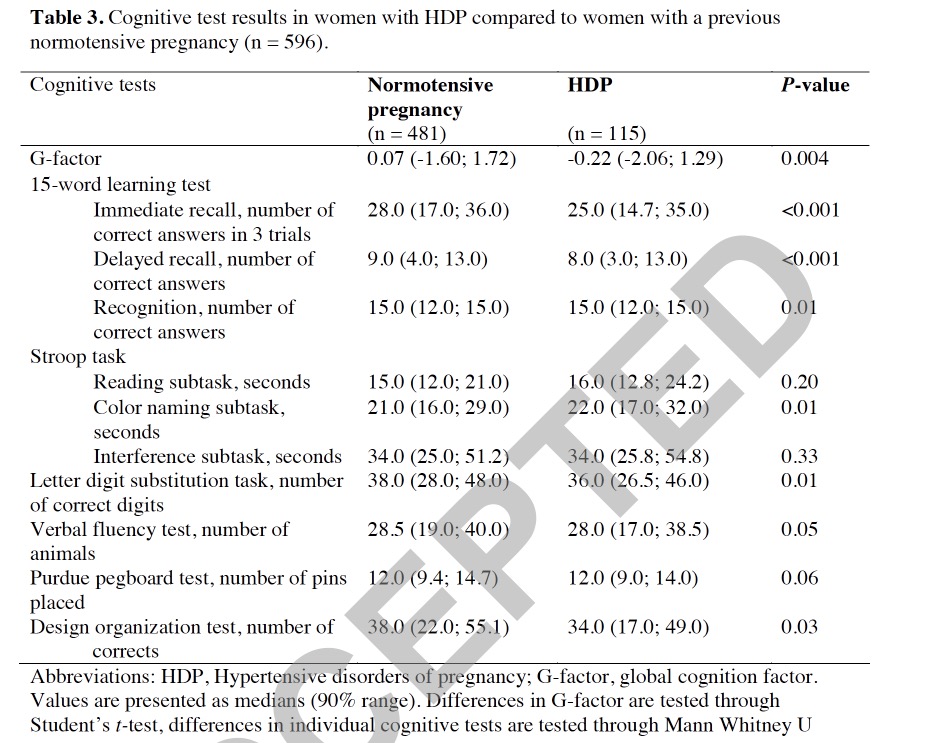
可以看到其他指标没有问题,但是糖耐量出现了异常。

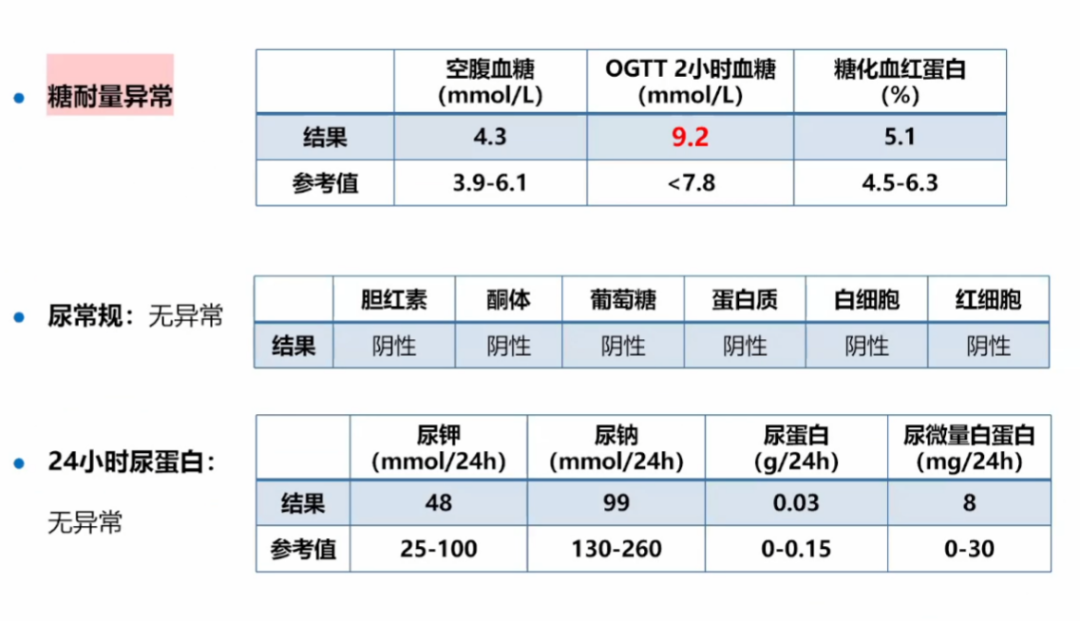
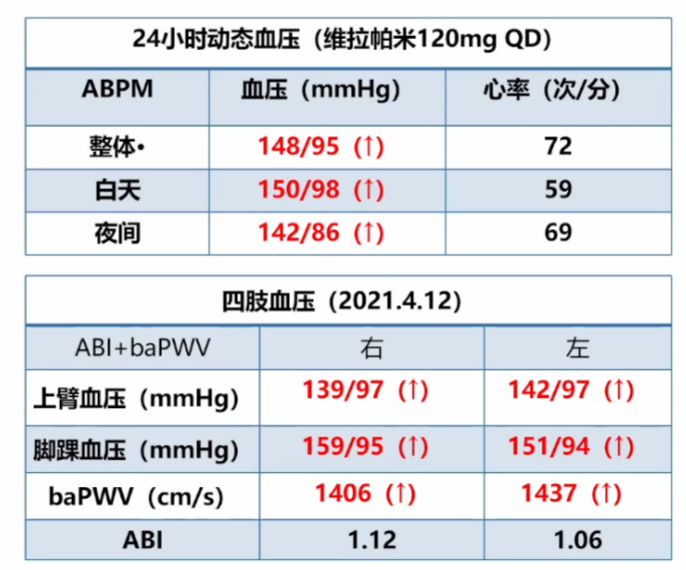
24小时动态血压高,同时baPWV升高反应了外周动脉僵硬度增加,但是四肢血压都是正常的。
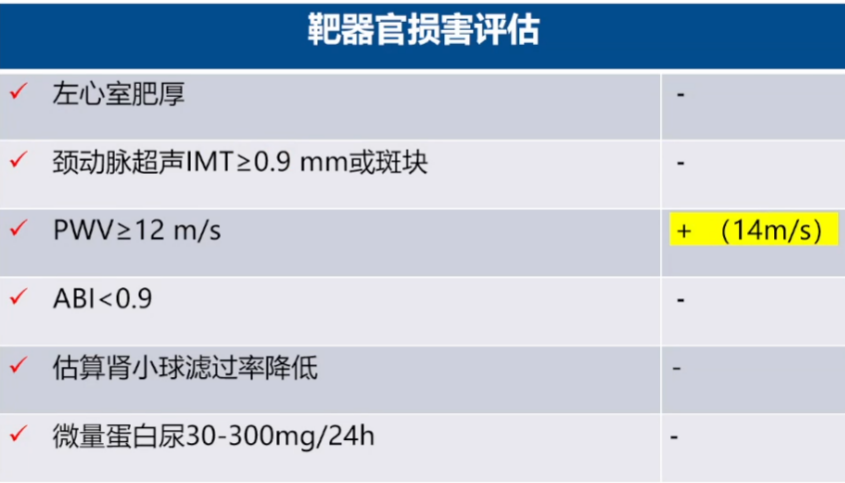
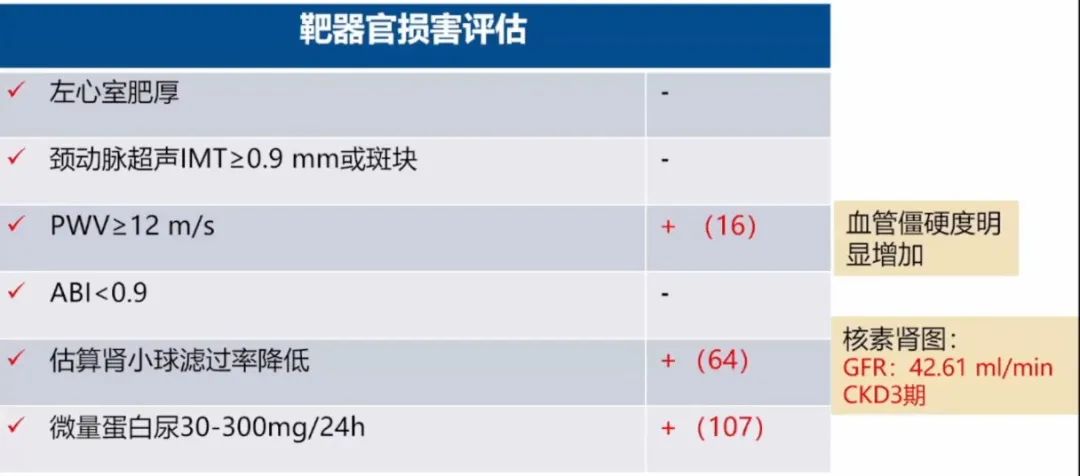
靶器官损害评估发现血管僵硬度明显增加。
病例分析
该病人三次怀孕都有妊娠期高血压,前两次做糖耐量并无问题,第三次糖耐量增加。妊娠期血压的异常反应的是心血管应激试验的失败,可以认为是血管内的调节和糖代谢都是异常的,包括该病人随后发生高脂血症等的几率也会大幅度增加。
【病例2】慢性高血压合并妊娠
病例简介
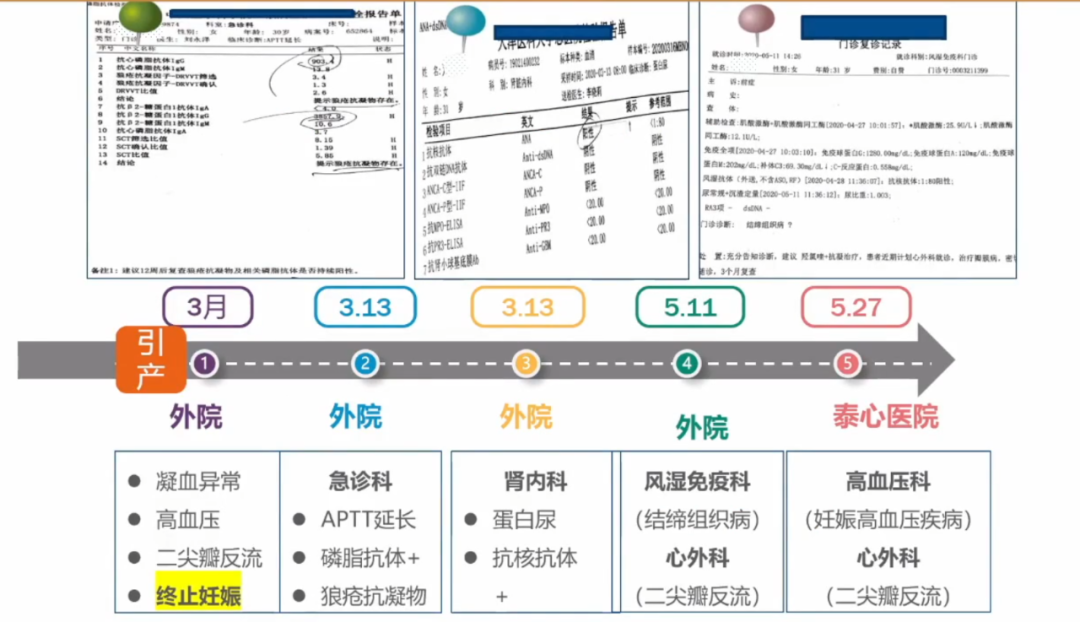
女,31岁,2020年5月就诊,孕早期终止妊娠后3个月就诊,来查询高血压原因。
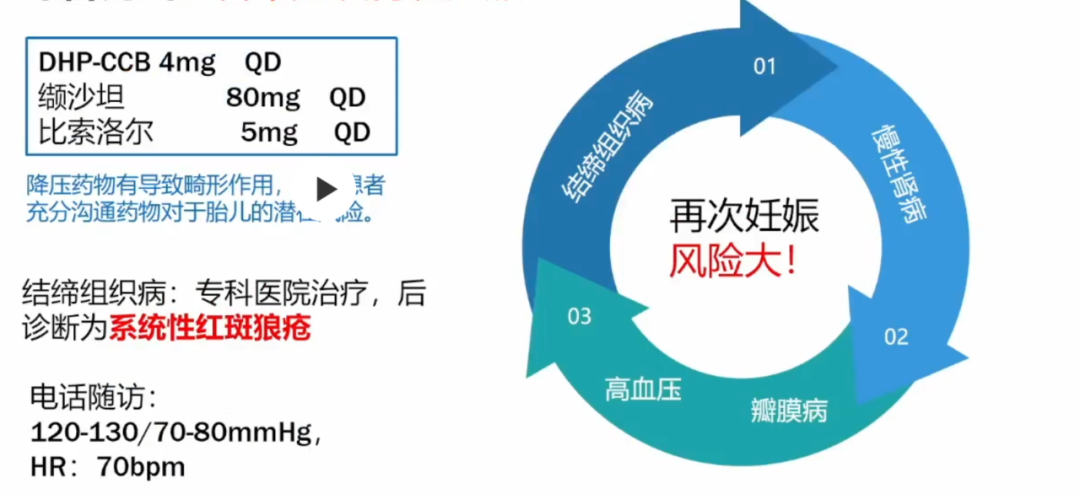
患者于5年前发现血压高,未系统诊治,最高时可达180/110mmHg,口服“依那普利”,血压一般控制在140/90mmHg。入院前8月余,患者发现妊娠5周+。本次入院前3月余,患者因”妊娠血压高、尿蛋白1+",于某医院住院,服用降压药物(拉贝洛尔50mg 3/日)后血压水平在140/90mmHg,因“心脏瓣膜返流、结缔组织病、凝血功能异常”终止妊娠(孕10周.具体不详)。
既往史:曾在外院诊断为结缔组织病、肾小球肾炎、无糖尿病、冠心病、脑血管病。
遗传史:无。
本次入院情况:
该病人除了尿酸略微高,肌酐、尿素氮等都无问题。
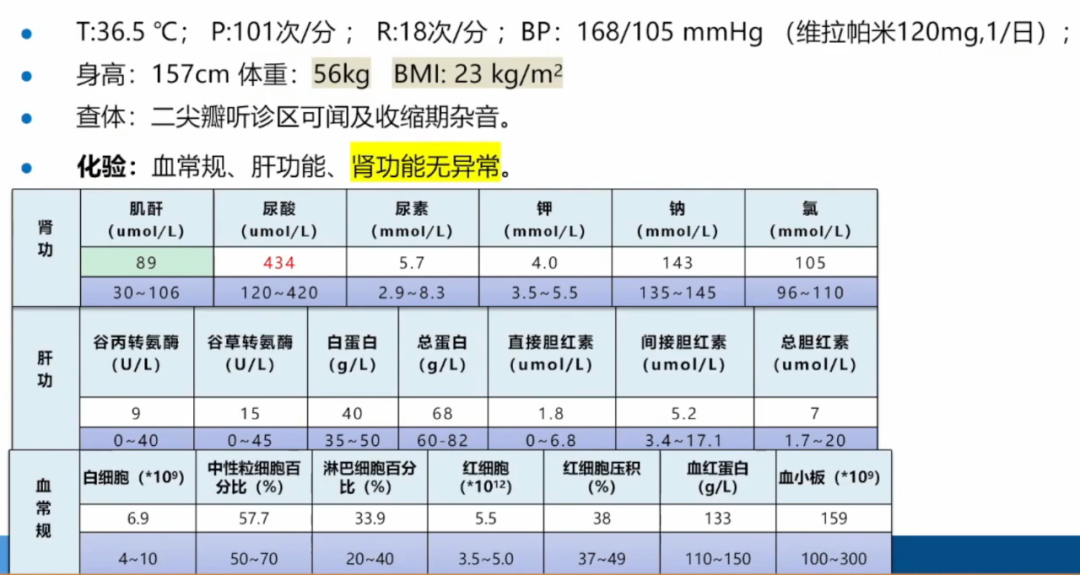
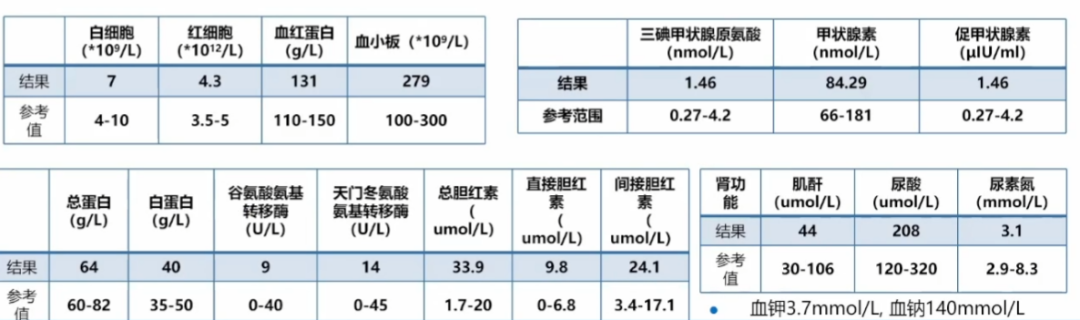
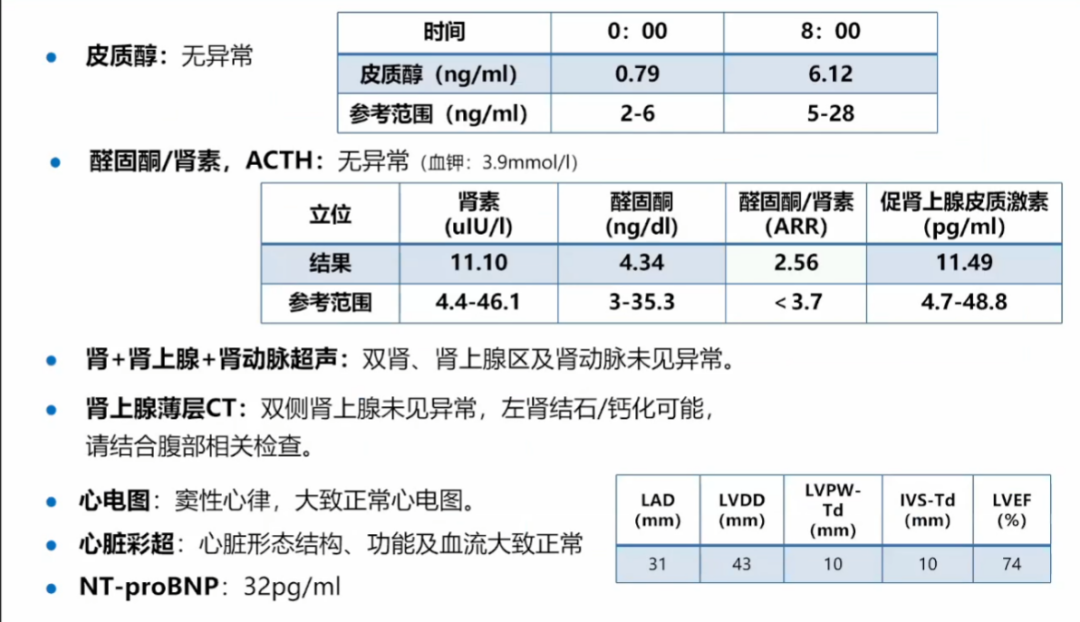
可以看到病人血沉偏快,另外因为考虑到病人可能肾脏有问题,给病人服用糖皮质激素,所以皮质醇偏高。
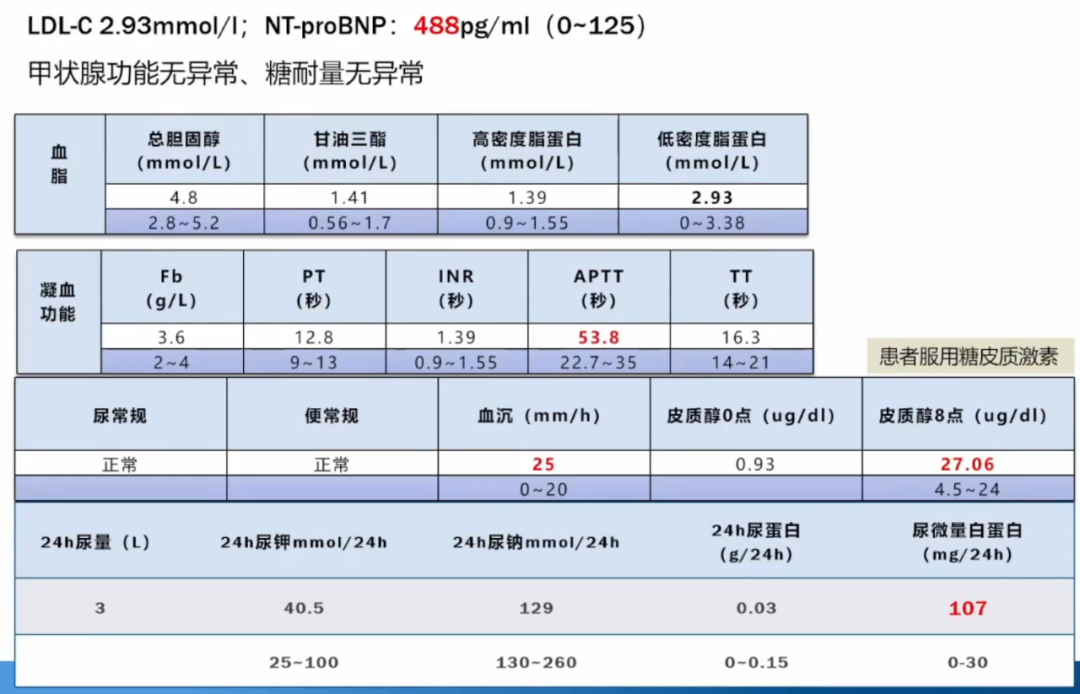
肾上腺、肾动脉检查无异常。
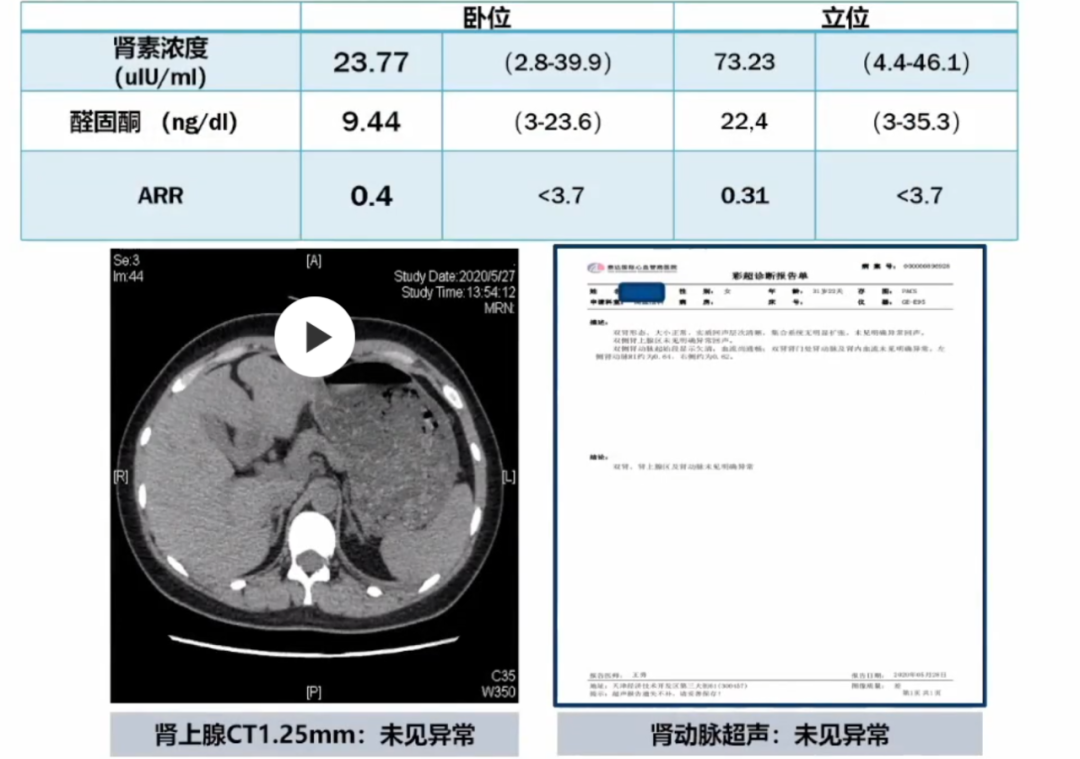
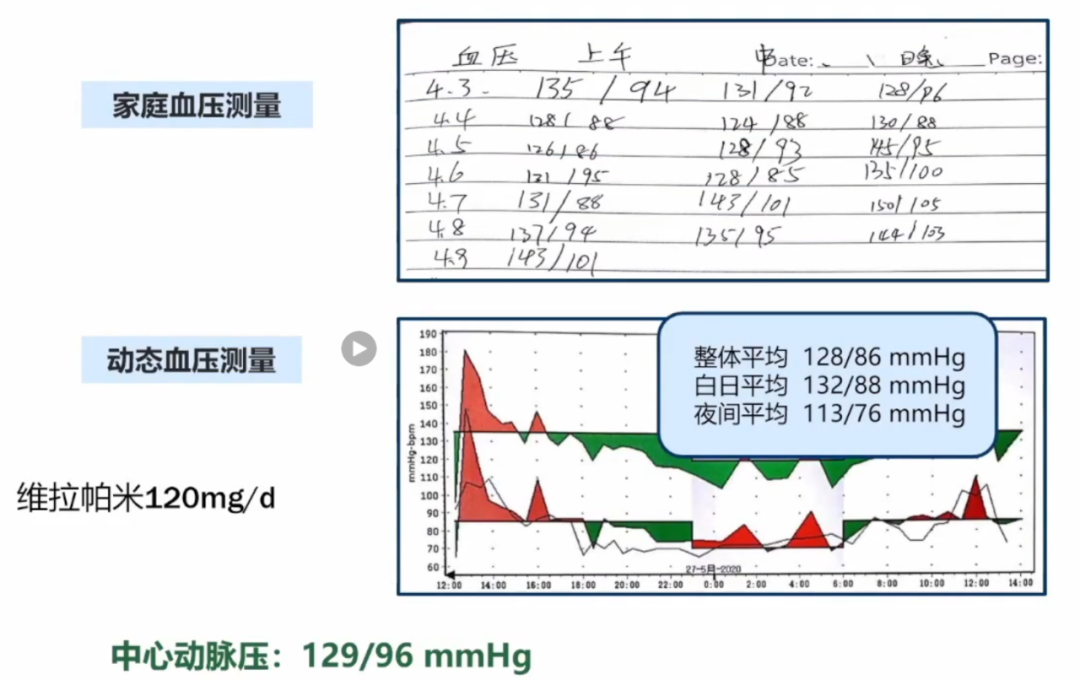
动态血压监测发现血压略高。
该病人二尖瓣有中到大量反流,baPWV:左1619,右1502。

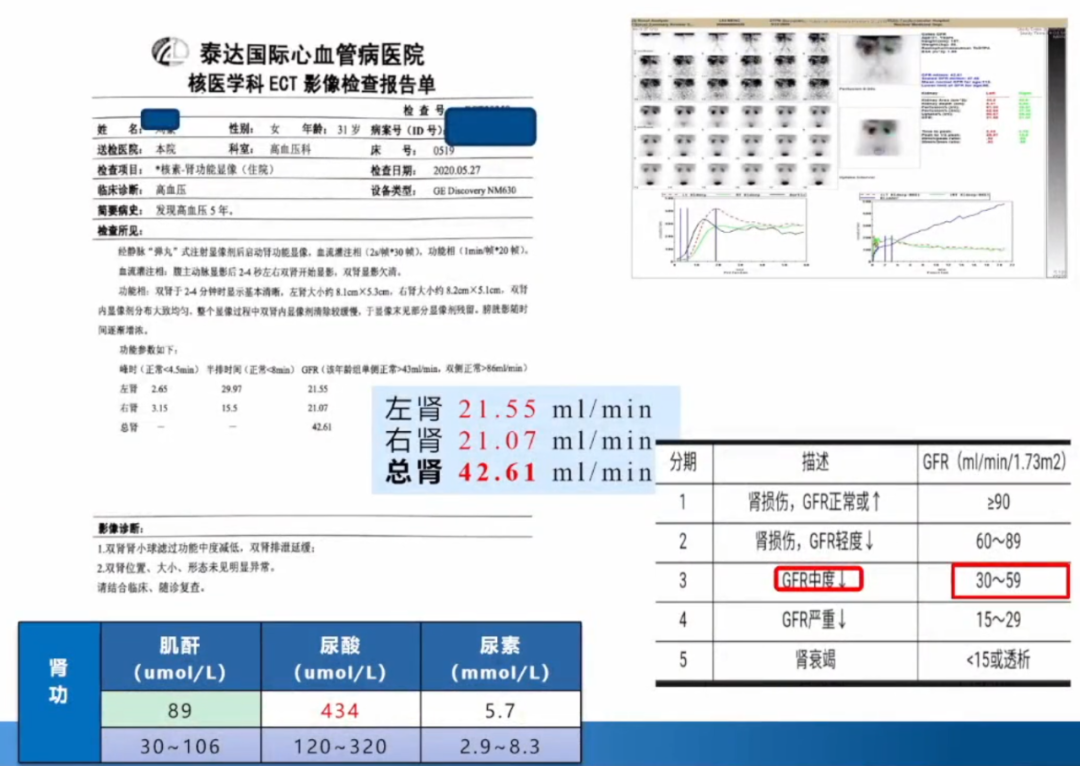
我院考虑到该病人曾经在外院诊断怀疑肾脏有问题,于是为该病人做了同位素肾图,显示左肾eGFR:21.55ml/min、右肾eGFR:21.07ml/min、总肾eGFR:42.61ml/min,提示该病人CKD3期。
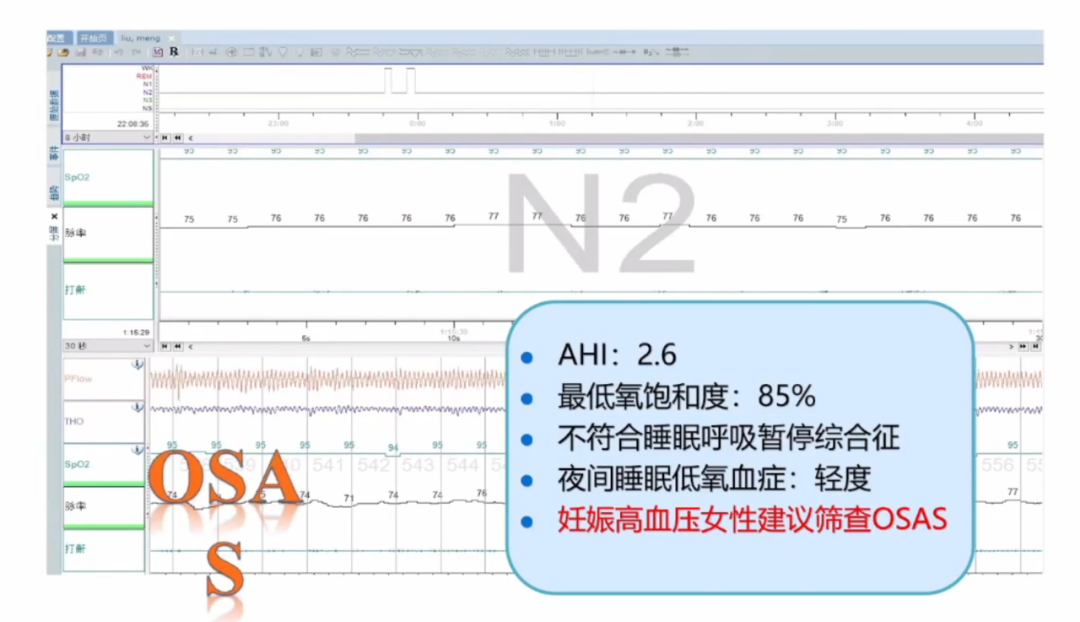
筛查OASA-呼吸睡眠监测,未发现问题。
靶器官损害评估发现血管僵硬度明显增加,GFR:42.61ml/min,CKD3期。
病例分析
我们现在基本上可以肯定该病人是慢性肾小球肾炎发展至CKD3期。
综合判断:暂不建议再次妊娠。
【病例3】慢性高血压合并妊娠
女,35岁,2022年2月,孕晚期抛宫产(死胎)后四个月就诊,来查询高血压原因。
主诉:发现血压升高四个月。
现病史:患者于4月前,妊娠晚期(孕34+5)出现下腹部不适症状,就诊于外院,急诊测血压140/103mmHg,复测血压125/93mmHg,尿蛋白阳性,完善相关检查,考虑为胎盘早剥,急诊行剖宫产手术,术后口服降压药物(具体不详),家庭监测血压波动于120-140/80-1O0mmHg,因患者出现心悸症状,调整降压方案“奥美沙坦酩片20mg 1/日”,血压波动于120-130/80-90mmHg,最高血压达160/100+mmHg,为进一步诊治来我院,门诊给予维拉帕米缓释片药物洗脱治疗2周,以“高血压“收入院。患者自发病以来,无毛发增多、满月脸、水牛背、向心性肥胖、紫纹、多血质、座疮;无乏力、腹胀、周期性麻痹、夜尿增多;无皮肤纤维瘤;无突眼征、下肢水肿;无阵发性头痛、出汗、面色苍白、面色潮红;偶有夜间睡眠打鼾、呼吸暂停。
既往史:2021.3.18(孕6周)曾有低钾血症病史,并曾出现指尖和趾尖麻木,血钾3.1mmol/L,口服氯化钾缓释片补钾治疗。
个人史:出生于原籍,长期居住现住址,否认有害物质、毒物接触史,否认性病、冶游史,否认吸烟、饮酒史。
月经史:14岁月经初潮,平素月经规律,无痛经,末次月经(2022-02-05)。家族史:父母均患有高血压,姐姐身体健康;无与患者类似疾病,无家族遗传倾向的疾病。
体格检查
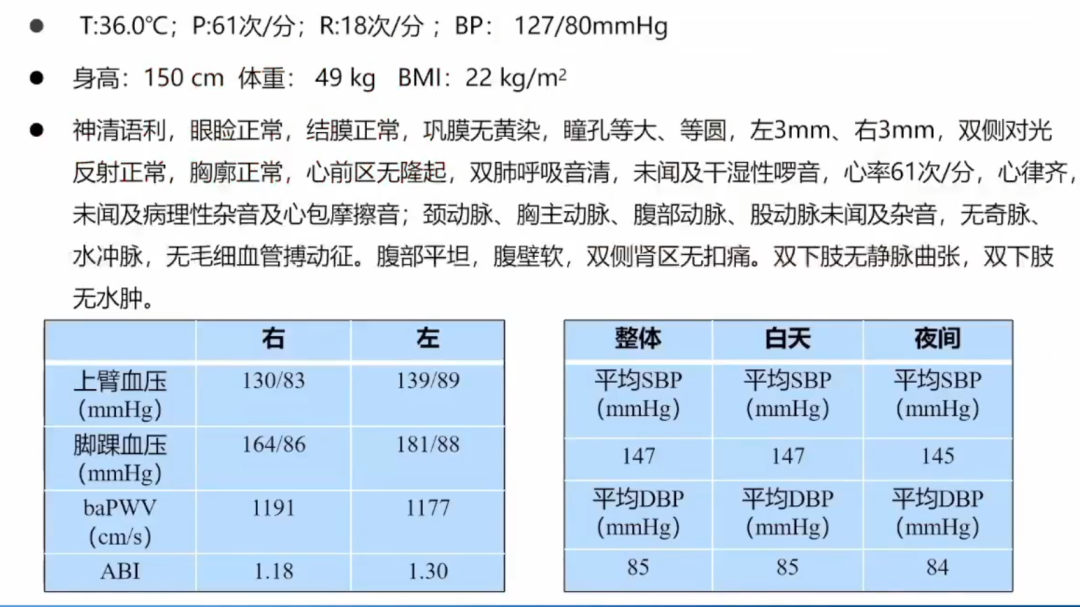
诊断思路
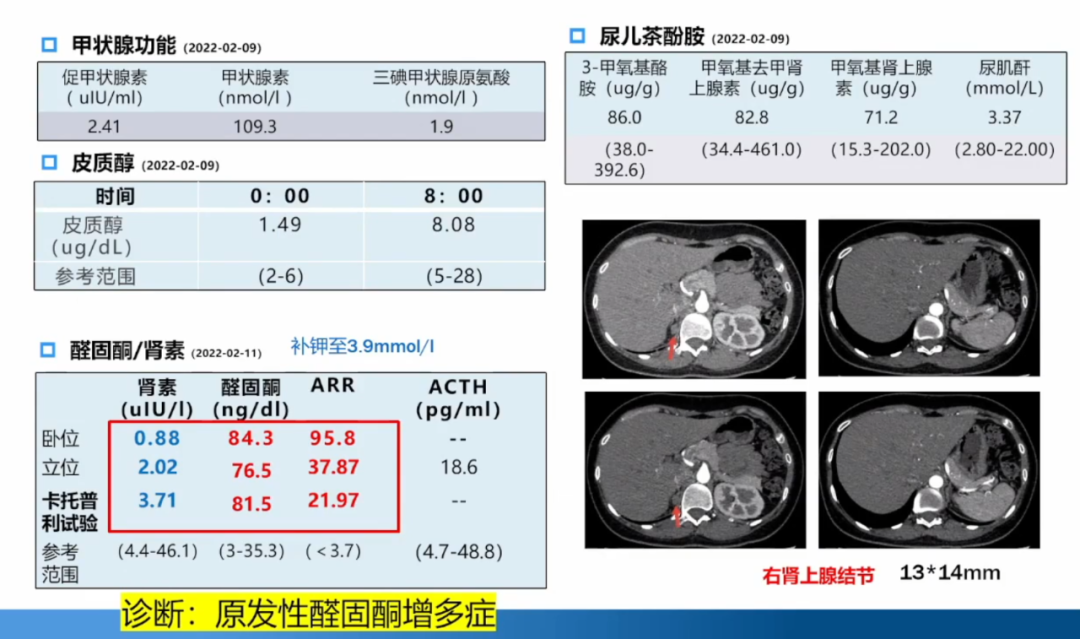
高度怀疑该病人是继发性高血压,由于曾有低钾血症病史,优先考虑是内分泌疾病,很可能是原发性醛固酮增多症。

检查发现,病人血钾2.6mmol/L,24小时尿钾444排出量是增加的,尿钠排出量没有明显的改变。
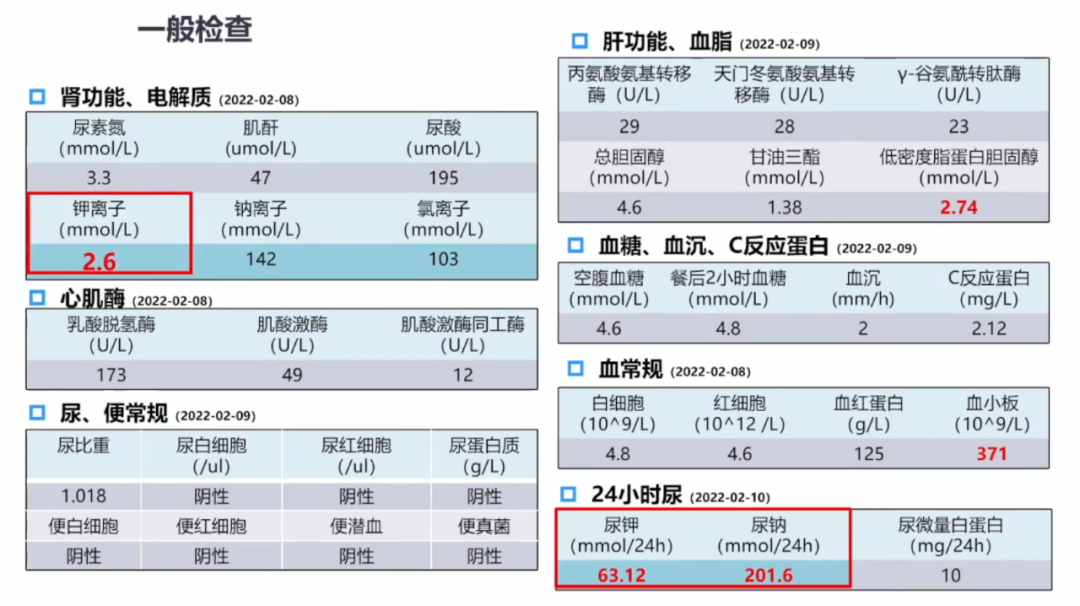
心脏彩超检查和肾脏CT未发现异常。

确诊为原发性醛固酮增多症。
2022年3月2日,第一次做肾上腺射频消融效果不是很好,4月26日做肾上腺微波消融。
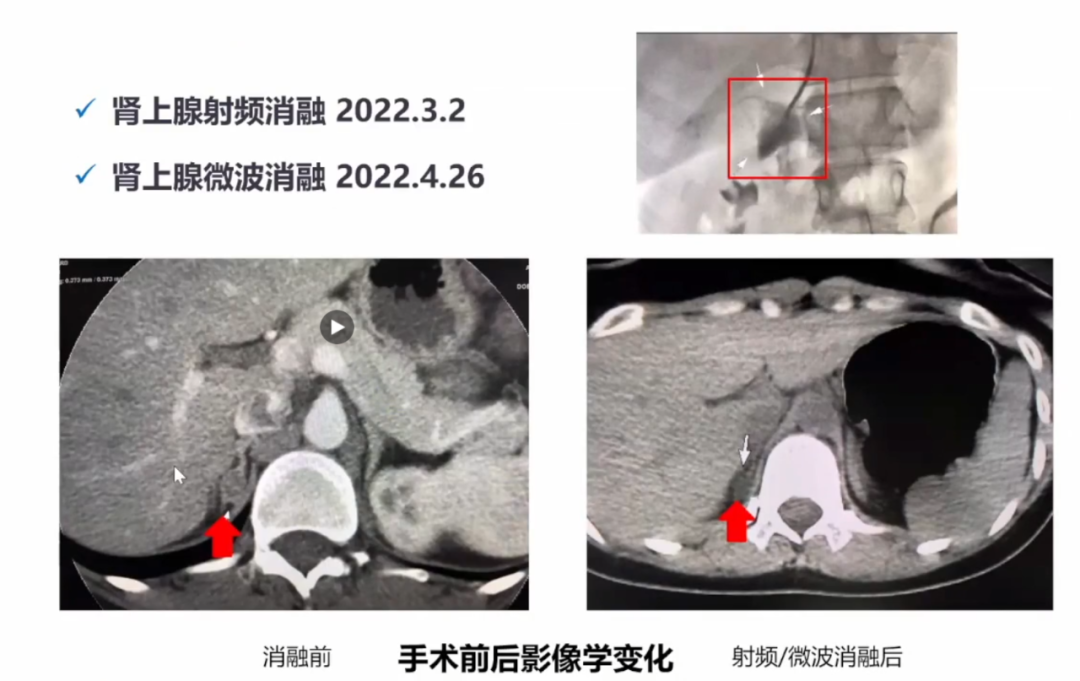
可以看出做肾上腺微波消融后,血钾、醛固酮、肾素开始恢复正常水平。
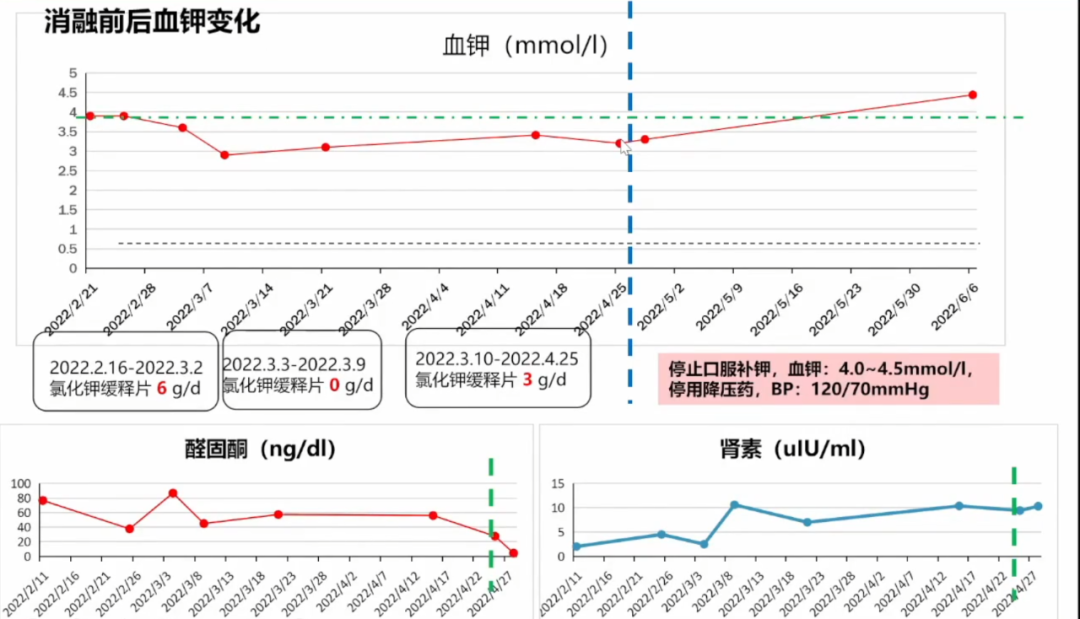
三个病例带来的思考
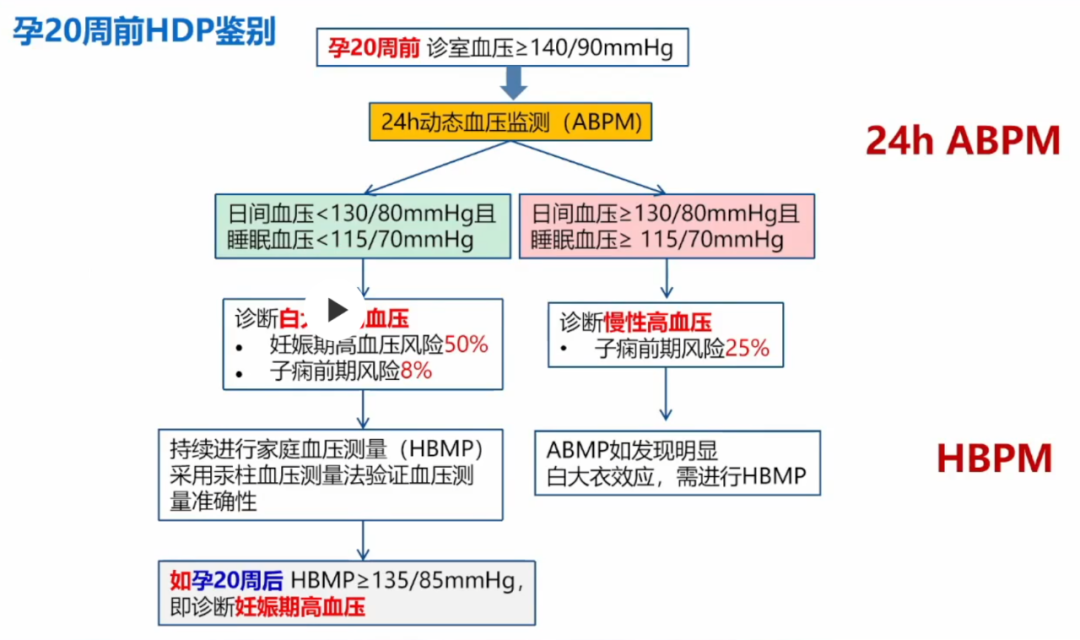
1、妊娠时发现血压高,要确认是妊娠前血压高还是妊娠20周后血压高。20周后为妊娠期高血压。20周前定义为慢性高血压,在定义为慢性高血压以后,再确定是原发性高血压还是继发性高血压。
2、这三个病例中,医生和患者都没有足够的防范意识,所以造成了不良的妊娠结局。
3、一定要重视HDP高位女性孕前评估。
子痫前期早期筛查和干预
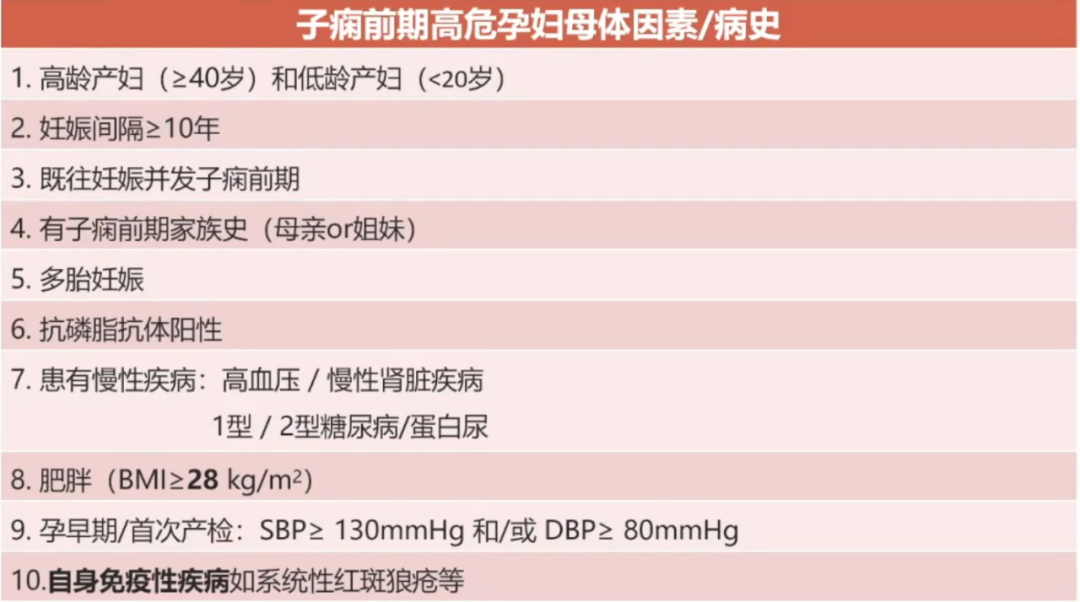
子痫前期高危女性,如果计划妊娠:(1)筛查继发性高血压;(2)评估亚临床靶器官损伤程变;(3)调整降压药物,换用孕期可以服用的药物(拉贝洛尔、硝苯地平、甲基多巴)。
慢性高血压女性从待孕阶段开始,即需要进行全面、综合的评估。以尽早识别子痫前期(pre-eclampsia,PE)高危女性。
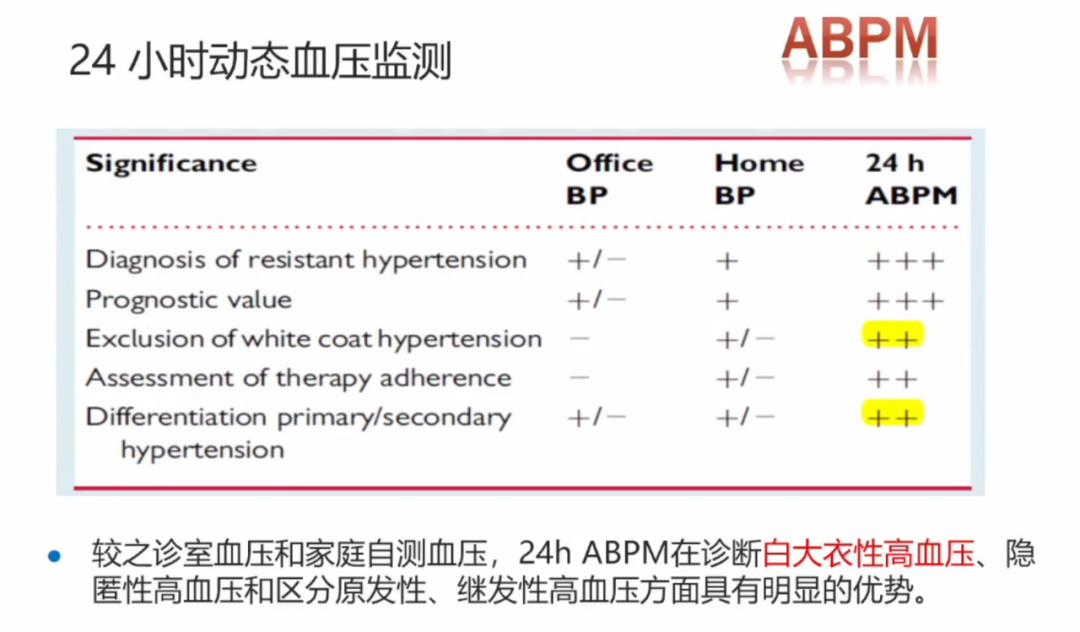
24小时动态血压监测
评估靶器官损伤:动脉粥样硬化体格检查、眼底检查、eGFR、超声心动图等。
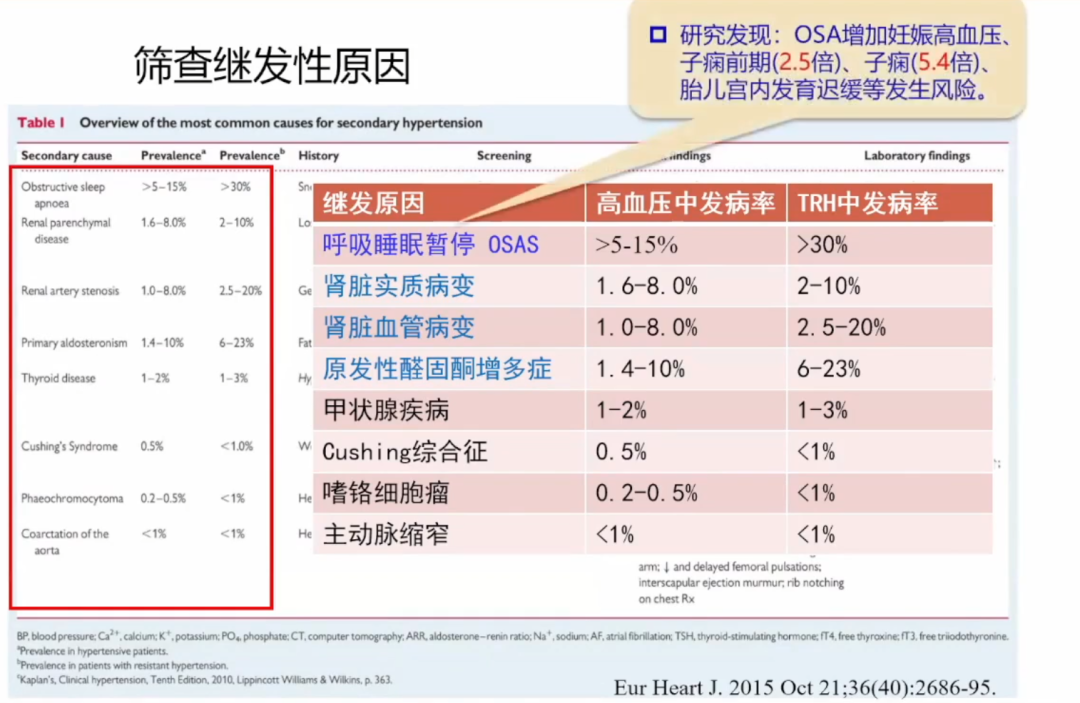
筛查继发性高血压原因
如何判定慢性高血压患者是否能怀孕:
-
慢性高血压患者是发生子痫前期的既定高危人群。
-
慢性高血压患者,在待孕阶段,如经积极的生活方式干预和药物治疗后,仍不能使血压降至140/90mmHg以下,或轻度高血压伴有蛋白尿者,发生PE的风险过高,应暂缓妊娠。
-
建议血压<140/90mmHg时备孕。对于已经应用降压药物治疗的女性应停用孕期禁用的降压药物,换成孕期相对安全的降压药物,治疗血压达标后观察4-8周再考虑备孕。
-
在待孕阶段及妊娠期,针对PE高危女性,应动态监测血压、尿蛋白,必要时进行24小时尿蛋白的监测。
阿司匹林预防子痫前期
国内外指南均推荐子痫前期高危或中危患者使用阿司匹林时间最好在怀孕12周,最晚不能晚于16周。

孕期血压管理要点
孕20周前HDP鉴别
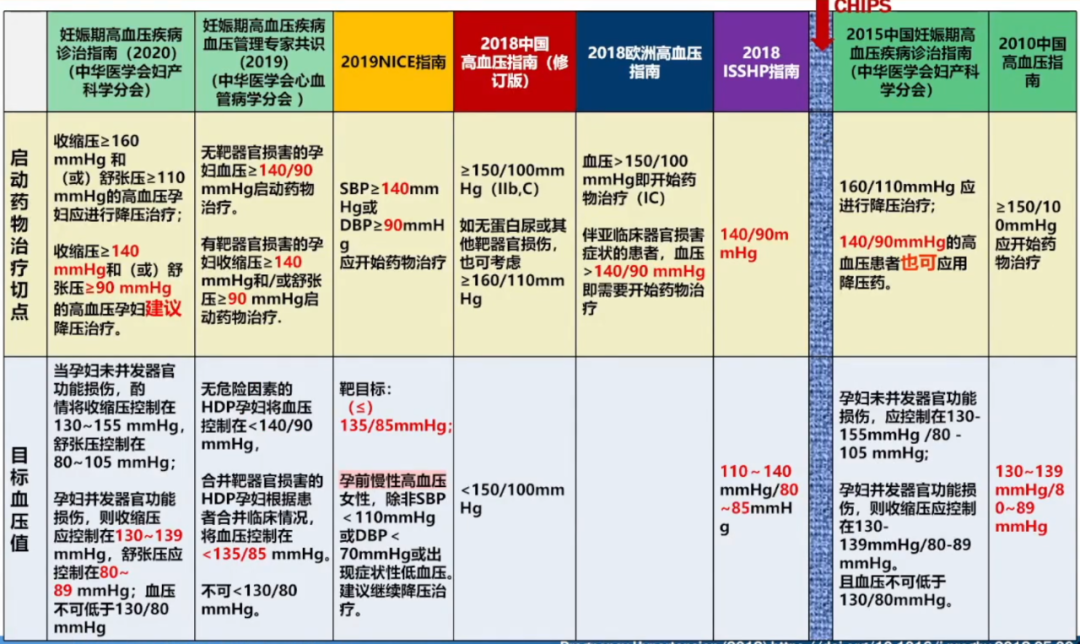
CHAP研究进一步证实血压降低以后,发生早产、胎盘早剥、死胎、低体重儿、母亲大出血等情况概率明显降低。

李玉明教授在202210月发表在中华心血管杂志上的《被忽视的心血管事件链:从HDP到CVD》指出:
妊娠期高血疾病(HDP)是女性心血管事件链中的初始环节。大最研究从多个方面证实了HDP是心血针疾病(CVD)的重要致病因素。具有子痫前期病史的女性,远期CVD和靶器官损伤风险明显增加。妊娠期可以视为女性特有的的“心血管负荷试验”在防控上,应该把HDP到CVD进行一体化临床检测和干预。对于患有慢性高血压的女性,在计划妊娠阶段即应进行规范的筛查、评估和降压药物调整;针对子痫前期高危女性,在妊娠前和妊娠期前期应积极而谨慎地干预。同时,注意完善HDP患者产后长期监测和CVD风险评估,并对其子代加强健康干预。

总结
-
女性高血压患者在孕前、孕期需要进行全面的、综合的评估;
-
孕前、孕期的持续血压监测,及时识别异常;
-
对于孕妇血压管理问题,要谨慎而积极;
-
孕期降压药物:拉贝洛尔、硝苯地平、甲基多巴;
-
无论是否加用降压药物控制血压,均需进行生活方式的干预;
-
健康宣教十分重要。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言